этапы большого пути в лучший мир — Общие дети, г. Воронеж
Терминальные состояния: этапы большого пути в лучший мир
- Врачи
- Статья обновлена: 18 июня 2020
Смерть, как любой физиологический процесс, имеет свои определенные стадии той или иной степени обратимости.
Жизнь человеческого организма подчинена определенным ритмам, все процессы в ней подчиняются определенным физиологическим законам. По этому неписанному кодексу мы рождаемся, живем и умираем. Смерть, как любой физиологический процесс, имеет свои определенные стадии той или иной степени обратимости. Но существует и определенная «точка возврата», после которой движение становится только односторонним. Терминальными (от лат. terminalis — конечный, последний) называются пограничные состояния между жизнью и смертью, когда постепенно и последовательно нарушаются и утрачиваются функции тех или иных органов и систем. Это один из возможных исходов различных заболеваний, травм, ранений и других патологических состояний.
Предагония
Необязательный период неопределенной длительности. При остром состоянии — например, внезапной остановке сердца — вообще может отсутствовать. Характеризуется общей заторможенностью, спутанностью сознания или комой, систолическим артериальным давлением ниже критического уровня — 80-60 мм рт.ст., отсутствием пульса на периферических артериях (однако его еще возможно обнаружить на сонной или бедренной артерии). Дыхательные нарушения — прежде всего выраженная одышка, синюшность (цианоз) и бледность кожных покровов. Продолжительность этой стадии зависит от резервных возможностей организма.
Агония

Клиническая смерть
Сколько книг написано о «жизни после смерти», о тех, кто побывал «там» и затем вернулся, чтобы поделиться своими впечатлениями или донести до людей обретенное им «высшее» знание.
Споры вокруг этого не утихают и не утихнут, потому что доказать или опровергнуть это со стопроцентной уверенностью невозможно. Интерес к предпоследней стадии умирания человека вполне понятен. Тот, чье сердце еще пару минут назад не билось, в чьи легкие не поступал воздух, тот, кто фактически был уже мертвым, после вмешательства врачей возвращается к жизни. Воскрешение во все века считалось чудом. Тем не менее, как и любое чудо, оно имеет вполне материальную основу. Итак, клиническая смерть констатируется по трем признакам: полная остановка кровообращения, дыхания и прекращение активности головного мозга. Но все это пока что обратимо, в организме еще идут бескислородные обменные процессы. С этого момента счет идет на минуты и даже секунды. Чем быстрее будет проведен комплекс реанимационных мероприятий, тем больше шанс, что удастся вернуть к жизни не только человека, но и личность. Дело в том, что нейроны головного мозга, как наиболее высокоспециализированные клетки нашего организма, чрезвычайно чувствительны к недостатку кислорода — гипоксии. И они очень быстро погибают в таких условиях. Гибель клеток означает утерю определенных функций коры головного мозга, отвечающей за высшую нервную деятельность.
Интерес к предпоследней стадии умирания человека вполне понятен. Тот, чье сердце еще пару минут назад не билось, в чьи легкие не поступал воздух, тот, кто фактически был уже мертвым, после вмешательства врачей возвращается к жизни. Воскрешение во все века считалось чудом. Тем не менее, как и любое чудо, оно имеет вполне материальную основу. Итак, клиническая смерть констатируется по трем признакам: полная остановка кровообращения, дыхания и прекращение активности головного мозга. Но все это пока что обратимо, в организме еще идут бескислородные обменные процессы. С этого момента счет идет на минуты и даже секунды. Чем быстрее будет проведен комплекс реанимационных мероприятий, тем больше шанс, что удастся вернуть к жизни не только человека, но и личность. Дело в том, что нейроны головного мозга, как наиболее высокоспециализированные клетки нашего организма, чрезвычайно чувствительны к недостатку кислорода — гипоксии. И они очень быстро погибают в таких условиях. Гибель клеток означает утерю определенных функций коры головного мозга, отвечающей за высшую нервную деятельность.
Что могут врачи

Алексей Водовозов
Состояния, при которых оказывается первая помощь
Экстремальными состояниями (от лат. extrema — чрезмерный, чрезвычайный, крайний, предельный) принято называть тяжелые состояния организма, возникающие при воздействии на него особо патогенных внешних факторов или неблагоприятном развитии имеющихся заболеваний, вызывающих грубые нарушения метаболизма и жизненно важных функций, представляющие угрозу для жизни и требующие срочного активного терапевтического вмешательства.
Понятие «экстремальные состояния» не следует смешивать с понятием «терминальные состояния». Главной отличительной чертой терминальных состояний является их необратимость без специальных экстренных медицинских мер помощи, в то время как многие формы экстремальных состояний могут быть самостоятельно обратимы. Даже в случаях неблагоприятного исхода в процессе развития экстремальных состояний отмечается, как правило, более или менее продолжительный период улучшения состояния организма — за счет включения многочисленных компенсаторно-приспособительных механизмов. Для терминальных состояний характерно прогрессирующее угнетение функций и угасание жизни.
Для терминальных состояний характерно прогрессирующее угнетение функций и угасание жизни.
Экстремальные состояния и причины их возникновения
Шок (от англ. schоск — удар, потрясение) — остро возникающая общая рефлекторная реакция организма в ответ на действие чрезвычайного раздражителя, характеризующаяся резким угнетением всех жизненных функций вследствие расстройств их нервно-гуморальной регуляции.
Шок может возникнуть под действием самых различных по характеру раздражителей, но отличающихся необычайной, чрезмерной силой — экстремальных. Причиной шока могут быть: тяжелая механическая травма, обширные ожоги II и III степени, попадание в организм гетерогенной или несовместимой по отдельным факторам крови, мощное действие ионизирующей радиации, электротравма, тяжелая психическая травма и т.п.
Всевозможные неблагоприятные воздействия на организм, предшествующие шокогенному раздражителю, действующие вместе с ним или после него облегчает возникновение шока и утяжеляют уже развившийся шок. К числу таких дополнительных факторов относятся кровопотеря, перегревание или переохлаждение организма, длительная гиподинамия, голодание, переутомление, нервное перенапряжение, психическая травма и даже такие, казалось бы, индеферентные раздражители как яркий свет, громкий разговор и т.п.
К числу таких дополнительных факторов относятся кровопотеря, перегревание или переохлаждение организма, длительная гиподинамия, голодание, переутомление, нервное перенапряжение, психическая травма и даже такие, казалось бы, индеферентные раздражители как яркий свет, громкий разговор и т.п.
В зависимости от причины, вызывающей шок, выделяют следующие его виды: травматический, операционный или хирургический, ожоговый, анафилактический, гемотрансфузионный, кардиогенный, электрический, лучевой, психогенный или психический и др. Близок к шоку краш-синдром или синдром раздавливания.
Коллапс (лат. collaps — крах, падение) — близкий к шоку патологический процесс, клиническая картина позднего этапа которого очень сходна с картиной глубокого шока. Это острая сосудистая недостаточность, обусловленная падением тонуса артериол и вен и резким снижением артериального и венозного давления. Нарушения в ЦНС развиваются, в отличие от шока, вторично, вследствие сосудисто-сердечной недостаточности.
Кома (от греч. кота — сон, дремота) — бессознательное состояние, связанное с нарушением функции коры больших полушарий головного мозга, с расстройством рефлекторной деятельности и жизненно важных функций организма (кровообращения, дыхания, метаболизма). Отличительной особенностью любой комы является полная и стойкая утрата сознания. Кома может быть молниеносной, характеризующейся внезапной потерей сознания и постепенно развивающейся.
Терминальные состояния: признаки и симптомы
Терминальные состояния это крайне тяжелые и весьма опасные для жизни степени угнетения жизненных функций организма. К этому надо добавить, что тяжелые стадии шока III—IV степени также весьма близки к терминальным состояниям.
Причины терминальных состояний: острая кровопотеря, травматический и операционный шок, отравление, асфиксия, коллапс, тяжелая острая интоксикация (сепсис, перитонит и др.), нарушения коронарного кровообращения, электротравма и т. д.
Признаки терминальных состояний несколько различны, в зависимости от их стадии и формы. В процессе умирания обычно выделяют несколько стадий – преагонию, агонию, клиническую смерть, биологическую смерть.
В процессе умирания обычно выделяют несколько стадий – преагонию, агонию, клиническую смерть, биологическую смерть.
Преагональное состояние характеризуется дезинтеграцией функций организма, критическим снижением артериального давления, нарушениями сознания различной степени выраженности, нарушениями дыхания.
Вслед за преагональным состоянием развивается терминальная пауза – состояние, продолжающееся 1-4 минуты: дыхание прекращается, развивается брадикардия, иногда асистолия, исчезают реакции зрачка на свет, корнеальный и другие стволовые рефлексы, зрачки расширяются.
По окончании терминальной паузы развивается агония. При агонии наблюдается: отсутствие сознания и рефлексов, резкая бледность кожных покровов, синюха в области конечностей, пульс не определяется или ощутим лишь на сонных артериях, тоны сердца приглушены. Одним из клинических признаков агонии является агональное дыхание с характерными редкими, короткими, глубокими судорожными дыхательными движениями, иногда с участием скелетных мышц.
Дыхательные движения могут быть и слабыми, низкой амплитуды. В обоих случаях эффективность внешнего дыхания снижена. Агония, завершающаяся последним вдохом, переходит в клиническую смерть. При внезапной остановке сердца агональные вдохи могут продолжаться несколько минут на фоне отсутствующего кровообращения.
Клиническая смерть. В этом состоянии при внешних признаках смерти организма (отсутствие сердечных сокращений, самостоятельного дыхания и любых нервно-рефлекторных реакций на внешние воздействия) сохраняется потенциальная возможность восстановления его жизненных функций с помощью методов реанимации. Состояние клинической смерти продолжается 5—7 минут, в этот период человек не должен считаться мертвым, так как еще может быть оживлен.
Основными признаками клинической смерти являются:
- Отсутствие сознания
- Отсутствие самостоятельного дыхания
- Отсутствие пульсации на магистральных сосудах
Дополнительными признаками клинической смерти являются:
- Широкие зрачки
- Арефлексия (нет корнеального рефлекса и реакции зрачков на свет)
- Бледность, цианоз кожного покрова.

Если не были приняты экстренные и эффективные меры по оживлению (реанимации), то клиническая смерть переходит в необратимое состояние биологической смерти, при котором никакие меры оживления результатов уже не дают.
Биологическая смерть. Выражается посмертными изменениями во всех органах и системах, которые носят постоянный, необратимый, трупный характер. Посмертные изменения имеют функциональные, инструментальные, биологические и трупные признаки:
1. Функциональные:
- отсутствие сознания
- отсутствие дыхания, пульса, артериального давления
- отсутствие рефлекторных ответов на все виды раздражителей
2. Инструментальные:
- электроэнцефалографические
- ангиографические
3. Биологические:
- максимальное расширение зрачков
- бледность и/или цианоз, и/или мраморность (пятнистость) кожных покровов
- снижение температуры тела
4. Трупные изменения:
- ранние признаки
- поздние признаки
Констатация смерти человека наступает при биологической смерти человека (необратимой гибели человека) или при смерти мозга.
Если в ходе реанимации самостоятельное дыхание, сердцебиение не восстанавливаются, а зрачки остаются широкими в течение 30 минут и помощи нет, следует считать, что наступила биологическая смерть пострадавшего.
Терминальное состояние — Американская Медицинская Клиника
Главная/Медицинский справочник/Терминальное состояние
Терминальное состояние — это обратимое угасание жизни организма, которое предшествует клинической смерти. Восстановление жизнедеятельности органов и предотвращение летального исхода возможно при своевременном оказании медицинской помощи. Врачи Американской Медицинской Клиники готовы оказать срочную реабилитацию и провести скорую терапию при терминальном состоянии больного.
Проконсультируйтесь с терапевтом
Не откладывайте лечение
Определение терминального состояния
Как определить терминальное состояние больного? Для этого необходимо знать его симптомы. Симптоматика терминального состояния зависит от его стадии:
-
Предагональному состоянию характерны:
- спутанное сознание;
- синюшность рук и ног;
- бледность кожи;
- пульс и артериальное давление определить очень сложно;
-
нарушения дыхания.

-
Агональному состоянию характерны:
- отсутствие реакции на внешние раздражители;
- чрезмерная бледность кожи;
- синюшность рук и ног;
- нарушения дыхания;
- пульс и биение сердца определить сложно.
-
Клиническая смерть — прекращение функционирования всех органов, однако больного еще можно оживить. Продолжается в течение 5-7 минут, затем следует летальный исход.
Терминальное состояние требует оказания неотложной помощи. В этом случае счет идет буквально на минуты. Крайне важно восстановить деятельность организма в кратчайшие сроки. Последняя возможность это сделать — стадия клинической смерти, которая длиться 5-7 минут и следует за агональным состоянием. Затем следует летальный исход. Обратитесь в Американскую Медицинскую Клинику — наши специалисты прибудут в кратчайшие сроки и сделают все возможное для того, чтобы вернуть больного к жизни.

Причины терминального состояния
Причины терминального состояния больного разнообразны:
- значительная потеря крови;
- долговременное воздействие высоких или низких температур, а также ее резкие перепады;
- тяжелые травмы, среди которых электрическая травма;
- тяжелая острая интоксикация;
- нарушение кровообращения сердца.
Терминальное состояние возможно предотвратить если своевременно приступить к лечению заболеваний головного мозга, кровеносных сосудов и т.д. Не доводите себя до крайнего состояния. В случае каких-либо недомоганий обращайтесь в Американскую медицинскую клинику — мы предотвратим развитие болезни на ранней стадии.
Запишитесь на приём к врачу-терапевту
Не откладывайте лечение
Почему стоит выбрать Американскую Медицинскую Клинику?
-
Команда профессионалов.
 В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы.
В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы. - Регулярное повышение квалификации. Каждый врач на регулярной основе проходит курсы повышения квалификации, посещает семинары, ездит на стажировки, участвует в конференциях, проходит обучение за границей. Это помогает поддерживать квалификацию врачей на высшем уровне. На сегодняшний день подготовка докторов АМК позволяет им обучать молодых докторов, выступая в качестве экспертов на семинарах европейского уровня.
- Передовые технологии. Мы регулярно инвестируем средства не только в обучение и профессиональное развитие персонала, но и в приобретение самого современного оборудования ведущих европейских производителей.
-
Ценность времени.
 В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения.
В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения. - Доверие со стороны клиентов. За 25 лет безупречной работы свое здоровье нам доверили более чем 500 000 пациентов. Более 80% пациентов рекомендуют нас своим родным и близким.
- Гарантии. Мы несем 100 % ответственность за качество предоставляемых услуг, высокий уровень которых подтвержден многолетним опытом работы. Внимание и чуткое отношение врачей с более чем десятилетним стажем медицинской практики дают устойчивый положительный результат.
Смотрите также:
Наши врачи
Врач высшей квалификационной категории
Кардиолог, врач общей практики
Заместитель главного врача по клинико-экспертной работе
Врач терапевт, визовый осмотр
Утопление. Первая помощь при утоплении
Утопление – терминальное состояние или наступление смерти вследствие аспирации (проникновения) жидкости в дыхательные пути, рефлекторной остановки сердца в холодной воде либо спазма голосовой щели, что в результате приводит к снижению или прекращению газообмена в легких.
Утопление — вид механической асфиксии (удушья) в результате попадания воды в дыхательные пути.
Различают следующие виды утопления:
- Истинное («мокрое», или первичное)
- Асфиктическое («сухое»)
- Синкопальное
- Вторичное утопление («смерть на воде»)
Истинное утопление
Состояние, сопровождающееся проникновением жидкости в легкие, возникающее примерно в 75 – 95% гибели на воде. Характерная длительная борьба за жизнь.
Примерами истинного утопления является утопление в пресной и морской воде.
Утопление в пресной воде.
При проникновении в лёгкие пресная вода быстро всасывается в кровь, так как концентрация солей в пресной воде намного ниже, чем в крови. Это приводит к разжижению крови, увеличению её объёма и разрушению эритроцитов. Иногда развивается отёк лёгкого. Образуется большое количество устойчивой розовой пены, что ещё больше нарушает газообмен. Функция кровообращения прекращается в результате нарушения сократимости желудочков сердца.
Образуется большое количество устойчивой розовой пены, что ещё больше нарушает газообмен. Функция кровообращения прекращается в результате нарушения сократимости желудочков сердца.
Утопление в морской воде.
Вследствие того, что концентрация растворённых веществ в морской воде выше, чем в крови, при попадании морской воды в лёгкие жидкая часть крови вместе с белками проникает из кровеносных сосудов в альвеолы. Это приводит к сгущению крови, увеличению в ней концентрации ионов калия, натрия, кальция, магния и хлора. В альвеолах накаливается большое количество жидкости, что ведёт к их растяжению вплоть до разрыва. Как правило, при утоплении в морской воде развивается отёк лёгких. То небольшое количество воздуха, которое находится в альвеолах, способствует во время дыхательных движений взбиванию жидкости с образованием стойкой белковой пены. Резко нарушается газообмен, возникает остановка сердца.
При истинном утоплении существует три клинических периода:
Начальный период.
Пострадавший в сознании и ещё способен задерживать дыхание при повторных погружениях под воду. Спасенные неадекватно реагируют на обстановку (одни могут находиться в депрессии, другие – чрезмерно активны и возбуждены). Кожные покровы и видимые слизистые синюшны. Дыхание частое, шумное, может прерываться приступами кашля. Первичная тахикардия и артериальная гипертензия вскоре сменяются брадикардией и последующим снижением артериального давления. Верхний отдел живота, как правило, вздут в связи с поступлением большого количества воды в желудок. Может наблюдаться рвота заглоченной водой и желудочным содержимым. Острые клинические проявления утопления быстро проходят, восстанавливается ориентация, но слабость, головная боль и кашель сохраняются несколько дней.
Агональный период.
Пострадавший находится без сознания. Пульс и дыхательные движения сохранены. Сердечные сокращения слабые, глухие. Пульс может определяться исключительно на сонных и бедренных артериях. Кожные покровы синюшные, холодные на ощупь. Изо рта и носа выделяется пенистая жидкость розового цвета.
Период клинической смерти.
Внешний вид пострадавшего при данном периоде истинного утопления такой же, как в агональном. Единственным отличием является отсутствие пульса и дыхательных движений. При осмотре зрачки расширены, на свет не реагируют. В этом периоде реанимационные мероприятия редко являются успешными.
Асфиктическое утопление
Происходит вследствие раздражения жидкостью верхних дыхательных путей (без аспирации воды в легкие, в результате ларингоспазма) и наблюдается у 5—20% всех утонувших. В большинстве случаев, асфиктическому утоплению предшествует предварительное угнетение ЦНС, состояние алкогольного опьянения, удар о поверхность воды. Как правило, начальный период диагностировать не удается. В агонии наблюдается редкий лабильный пульс на магистральных артериях. Дыхание может иметь вид «ложнореспираторного» (при чистых дыхательных путях). Со временем наступает угнетение дыхания и кровообращения и переход в период клинической смерти, который при асфиктическом утоплении длится дольше (4-6 минут). При реанимационных мероприятиях, как правило, трудно преодолеть тризм жевательных мышц и ларингоспазм.
Синкопальное утопление
Характеризуется первичной рефлекторной остановкой сердца и дыхания, вызываемой попаданием даже незначительного количества воды в верхние дыхательные пути. При данном виде утопления первоочередным является наступление клинической смерти. Пульс и дыхание отсутствуют, зрачки расширены(на свет не реагируют). Кожные покровы бледные. Сходный механизм развития имеет, так называемый «ледяной шок», или синдром погружения, развивающийся вследствие рефлекторной остановки сердца при резком погружении в холодную воду.
Вторичное утопление («смерть на воде»)
Происходит в результате первичной остановки кровообращения и дыхания (инфаркт миокарда, приступ эпилепсии и.т.д). Особенностью данного вида утопления является то, что попадание воды в дыхательные пути происходит вторично и беспрепятственно (когда человек уже находится в периоде клинической смерти).
Изменения, происходящие в организме при утоплении, в частности, сроки умирания под водой, зависят от ряда факторов: от характера воды (пресная, солёная, хлорированная пресная вода в бассейнах), от её температуры (ледяная, холодная, тёплая), от наличия примесей (ил, тина и т. д.), от состояния организма пострадавшего в момент утопления (переутомление, возбуждение, алкогольное опьянение и пр.).
При проведении реанимационных мероприятий крайне важное значение имеет фактор времени. Чем раньше начато оживление, тем больше шансов на успех. Исходя из этого, искусственное дыхание желательно начинать уже на воде. Для этого осуществляют периодическое вдувание воздуха в рот или в нос пострадавшего во время его транспортировки к берегу или к лодке. На берегу производят осмотр потерпевшего. Если пострадавший не терял сознания или находится в состоянии лёгкого обморока, то, чтобы устранить последствия утопления, достаточно дать понюхать нашатырный спирт и согреть пострадавшего.
Если функция кровообращения сохранена (пульсация на сонных артериях), на нет дыхания, полость рта освобождают от инородных тел. Для этого её очищают пальцем, обёрнутым бинтом, удаляют съёмные зубные протезы. Нередко рот пострадавшего невозможно открыть из-за спазма жевательных мышц. В этих случаях проводят искусственное дыхание «рот в нос»; при неэффективности этого метода используют роторасширитель, а если его нет, то применяют какой-либо плоский металлический предмет (не сломать зубы!). Что касается освобождения верхних дыхательных путей от воды и пены, то лучше всего для этих целей применить отсос. Если его нет, пострадавшего укладывают животом вниз на бедро спасателя, согнутое в коленном суставе. Затем резко, энергично сжимают его грудную клетку. Эти манипуляции необходимы в тех случаях реанимации, когда проводить искусственную вентиляцию лёгких невозможно из-за перекрытия дыхательных путей водой или пеной. Проводить эту процедуру надо быстро и энергично. Если в течение нескольких секунд эффекта нет, надо приступать к искусственной вентиляции лёгких. Если кожные покровы бледные, то надо переходить непосредственно к искусственной вентиляции лёгких после очищения полости рта.
Пострадавшего укладывают на спину, освобождают от стесняющей одежды, голову запрокидывают назад, помещая одну руку под шею, а другую накладывают на лоб. Затем выдвигают нижнюю челюсть пострадавшего вперёд и вверх так, чтобы нижние резцы оказались впереди верхних. Эти приёмы выполняют с целью восстановления проходимости верхних дыхательных путей. После этого спасатель делает глубокий вдох, немного задерживает дыхание и, плотно прижимаясь губами ко рту (или к носу) пострадавшего, делает выдох. При этом рекомендуется зажимать пальцами нос (при дыхании рот в рот) или рот (при дыхании рот в нос) оживляемого. Выдох проводится пассивно, при этом дыхательные пути должны быть открыты.
Если при искусственной вентиляции лёгких из дыхательных путей пострадавшего выделяется вода, которая затрудняет вентиляцию лёгких, надо повернуть голову в сторону и приподнять противоположное плечо; при этом рот утонувшего окажется ниже грудной клетки и жидкость выльется наружу. После этого можно продолжать искусственную вентиляцию лёгких. Ни в коем случае нельзя прекращать искусственную вентиляцию лёгких при появлении самостоятельных дыхательных движений у пострадавшего, если его сознание ещё не восстановилось или нарушен или резко учащен ритм дыхания, что свидетельствует о неполном восстановлении дыхательной функции.
В том случае, если отсутствует эффективное кровообращение (нет пульса на крупных артериях, не выслушиваются удары сердца, не определяется артериальное давление, кожные покровы бледные или синюшные), одновременно с искусственной вентиляцией лёгких проводят непрямой массаж сердца. Оказывающий помощь становится сбоку от пострадавшего так, чтобы его руки были перпендикулярны к поверхности грудной клетки утонувшего. Одну руку реаниматор помещает перпендикулярно грудине в её нижней трети, а другую кладёт поверх первой руки, параллельно плоскости грудины. Сущность непрямого массажа сердца заключается в резком сдавлении между грудиной и позвоночником; при этом кровь из желудочков сердца попадает в большой и малый круг кровообращения. Массаж должен выполняться в виде резких толчков: не надо напрягать мышцы рук, а следует как бы «сбрасывать» массу своего тела вниз — ведёт к прогибанию грудины на 3-4 см и соответствует сокращению сердца. В промежутках между толчками руки от грудины отрывать нельзя, но давления при этом не должно быть — этот период соответствует расслаблению сердца. Движения реаниматора должны быть ритмичными с частотой толчков около 100 в минуту.
Массаж является эффективным, если начинает определяться пульсация сонных артерий, сужаются до того расширенные зрачки, уменьшается синюшность. При появлении этих первых признаков жизни непрямой массаж сердца следует продолжать до тех пор, пока не начнёт выслушиваться сердцебиение.
Если реанимация проводится одним человеком, то рекомендуется чередовать непрямой массаж сердца и искусственное дыхание следующим образом: на 4-5 надавливаний на грудину производится 1 вдувание воздуха. Если спасателей двое, то один занимается непрямым массажем сердца, а другой — искусственной вентиляцией лёгких. При этом 1 вдувание воздуха чередуют с 5 массажными движениями.
Следует учитывать, что желудок пострадавшего может быть заполнен водой, пищевыми массами; это затрудняет проведение искусственной вентиляции лёгких, непрямого массажа сердца, провоцирует рвоту.
После выведения пострадавшего из состояния клинической смерти его согревают (завёртывают в одеяло, обкладывают тёплыми грелками) и делают массаж верхних и нижних конечностей от периферии к центру.
При утоплении время, в течение которого возможно оживление человека после извлечения из воды, составляет 3-6 минут.
Большое значение на сроки возвращения к жизни пострадавшего оказывает температура воды. При утоплении в ледяной воде, когда температура тела снижается, оживление возможно и через 30 минут после несчастного случая.
Как бы быстро спасённый человек ни пришёл в сознание, каким бы благополучным ни казалось его состояние, помещение пострадавшего в стационар является непременным условием.
Транспортировку проводят на носилках — пострадавшего укладывают на живот или на бок с опущенной головой. При развитии отёка лёгких положение тела на носилках горизонтальное с поднятым головным концом. Во время транспортировки продолжают искусственнуювентиляцию лёгких.
Краткий алгоритм действий:
- Убедись, что тебе ничто не угрожает. Извлеки пострадавшего из воды. (При подозрении на перелом позвоночника — вытаскивай пострадавшего на доске или щите.)
- Уложи пострадавшего животом на свое колено, дай воде стечь из дыхательных путей. Обеспечь проходимость верхних дыхательных путей. Очисти полость рта от посторонних предметов (слизь, рвотные массы и т.п.).
- Вызови (самостоятельно или с помощью окружающих) «скорую помощь».
- Определи наличие пульса на сонных артериях, реакции зрачков на свет, самостоятельного дыхания.
- Если пульс, дыхание и реакция зрачков на свет отсутствуют — немедленно приступай к сердечно-легочной реанимации. Продолжай реанимацию до прибытия медицинского персонала или до восстановления самостоятельного дыхания и сердцебиения
- После восстановления дыхания и сердечной деятельности придай пострадавшему устойчивое боковое положение. Укрой и согрей его. Обеспечь постоянный контроль за состоянием!
Каваленок П.П., врач отделения анестезиологии и реанимации
УЗ «Могилевская областная детская больница»
Сколько длится агония у человека, агонизирующее состояние
Самые тяжелые виды дыхания — патологические. Они часто приводят к гибели пациента. Обусловлено это поражением центра дыхания, серьезными нарушениями его жизненных функций. Речь идет о глубоком падении лабильности, а также возбудимости, что приводит к агональному дыханию.
Это весьма угрожающее и гнетущее состояние. Его еще называют криком центра дыхания о помощи, ибо в такой ситуации без вентиляции легких и другой помощи может наступить паралич и гибель организма.
Более того, такое состояние возможно при здоровых легких и дыхательных мышцах, а пациент гибнет от расстройства дыхательной регуляции.
Характерные особенности
Период агонии, то есть последней борьбы, организма сопровождается именно агональным дыханием.
Перед ним идет пауза, в медицине ее называют терминальной: после ускорения экскурсий дыхание останавливается полностью. Во время данной паузы по причине гипоксии после тахипноэ:
- Пропадает активность клеток головного мозга
- Зрачки принимают расширенную форму
- Рефлексы роговицы угасают
При внезапном прекращении работы сердца преагональная фаза отсутствует.
А при смертельных кровопотерях, травматическом шоке, дыхательной недостаточности она может продолжаться несколько часов. После описанной паузы начинается дыхание в агонии.
- Вначале появляется вдох, очень слабый, амплитуда небольшая. В последствие вдохи незначительно усиливаются, достигают своего максимума и уменьшается вновь.
- Иногда вдохи-выдохи резкие. За минуту больной может совершить 2 — 6 экскурсий.
- Затем дыхание останавливается полностью.
Признаки скорой смерти у лежачего больного
Вдохи в агональном состоянии отличаются от нормы, так как они производятся благодаря усилению мышц из дополнительной группы, то есть шейных, туловищных и ротовых. На первый взгляд может показаться, что дыхание пациента эффективное, так как вдыхает он на полную грудь и весь воздух выпускает.
На самом же деле агональное состояние вентилирует легкие весьма слабо, в лучшем случае на 15%. В этот момент неосознанно голова откидывается назад, а рот раскрывается, как бы для глотания воздуха.
Это и есть последние толчки из центра дыхания.
Помните!
Агония считается обратимой. Помочь организму можно!
Реанимационные технологии включают непрямой массаж сердца, искусственное дыхание, использование электродефибриллятора, применение миорелаксантов и проведение интубации трахеи, в частности при отеке легких. Если у пациента большая кровопотеря, важно провести внутриартериальное переливание крови, а также плазмозаменяющих жидкостей.
Предвестники скорой смерти
Независимо от причин, вызывающих умирание, организм перед смертью, как правило, претерпевает ряд состояний, называемых терминальными. К ним относятся предагональное состояние, агония и клиническая смерть.
Смерть может наступить очень быстро и без предагонального и атонального периодов при таких повреждениях, как обширная черепно-мозговая травма, различного происхождения расчленения тела, например, при железнодорожной или авиационной травме, при некоторых заболеваниях, особенно при болезненных изменениях сердечно-сосудистой системы (тромбоз венечных сосудов, спонтанные разрывы аневризмы аорты и сердца и т. д.).
При других видах смерти, вне зависимости от ее причины, до момента наступления клинической смерти возникает так называемое предагональное состояние, которое характеризуется нарушением деятельности центральной нервной системы в виде резкой заторможенности больного или пострадавшего, низким или неопределяемым артериальным давлением; внешне — цианоз, бледность или пятнистость кожных покровов. Предагональное состояние (может длиться довольно долго) переходит в агонию.
Атональное состояние представляет собой более глубокую стадию умирания и является последним этапом борьбы организма за сохранение жизни.
Нарастающая гипоксия приводит к угнетению деятельности коры головного мозга, вследствие чего постепенно угасает сознание.
Физиологические функции в этот период регулируются бульварными центрами. В период агонии ослабляются сердечная и дыхательная функции, как правило, развивается отек легких, нарушаются рефлексы и постепенно затухает физиологическая деятельность всего организма. Атональный период может быть кратковременным, но может продолжаться многие часы и даже дни.
При остро наступившей смерти возникают точечные кровоизлияния в коже, под слизистыми оболочками, плеврой, характерным является полнокровие внутренних органов, острая эмфизема легких, отек ложа желчного пузыря, кровь в сосудистом русле темная, жидкая.
Трупные пятна хорошо выражены, быстро формируются. Одним из признаков длительной агонии является обнаружение в полостях сердца и крупных сосудов желтовато-белого цвета свертков крови. При кратковременной агонии свертки имеют темно-красный цвет. При длительном атональном периоде выпадение нитей фибрина замедляется и форменные элементы крови успевают оседать, вследствие чего посмертные. свертки крови состоят в основном из нитей фибрина, который имеет желтовато-белый цвет.
При кратковременной агонии в крови быстро выпадают нити фибрина, в них задерживаются форменные элементы крови (прежде всего эритроциты), поэтому и образуются свертки красного цвета. Процесс образования красных кровяных свертков находится в прямой связи с повышением свертывающей активности крови, а образование белых и смешанных свертков зависит также и от замедления тока крови.
Атональный период после остановки сердца переходит в состояние клинической смерти, которая представляет своеобразное переходное состояние между жизнью и смертью.
Период клинической смерти характеризуется наиболее глубоким угнетением центральной нервной системы, распространяющимся и на продолговатый мозг, прекращением деятельности кровообращения и дыхания. Однако при отсутствии внешних при знаков жизни в тканях организма на минимальном уровне еще сохраняются обменные процессы. Этот период при своевременном медицинском вмешательстве может оказаться и обратимым.
Продолжительность периода клинической смерти составляет до 8 мин и определяется временем переживания — наиболее позднего в филогенетическом отношении образования центральной нервной системы — коры головного мозга.
По истечении 8 мин клиническая смерть в обычных условиях переходит в биологическую смерть, которая характеризуется наступлением необратимых изменений сначала в высших отделах центральной нервной системы, а затем и в других тканях организма.
Агональное состояние — предшествующий смерти этап умирания, являющийся последней вспышкой жизнедеятельности организма. Переходным периодом от предагонального к агональному состоянию является терминальная пауза. Для неё характерно возникновение паузы в дыхании и резкое замедление пульса, вплоть до временной остановки сердечной деятельности.
Продолжительность терминальной паузы 2-4 минуты. После неё развивается клиническая картина агонии.
В агональной стадии высшие отделы ЦНС выключаются. Регуляция жизненных функций начинает осуществляться бульбарными и некоторыми спинальными центрами, деятельность которых направлена на мобилизацию последних возможностей организма выжить. Однако борьба со смертью уже неэффективна, так как вышеуказанные центры не могут обеспечить нормальное функционирование жизненно важных органов.
Нарушения функции ЦНС и обуславливают развитие клинической картины агонии.
После окончания терминальной паузы появляется серия коротких и поверхностных вздохов. Постепенно глубина дыхательных движений нарастает.
Умирание и смерть
Дыхание обеспечивается сокращением мышц грудной клетки, шеи и имеет характер патологического (дыхание Куссмауля, Биотта, Чейн-Стокса). В результате одновременного сокращения мышц, обеспечивающих как вдох так и выдох, дыхательный акт нарушается, и вентиляция легких почти полностью прекращается.
На фоне появления дыхательных движений после терминальной паузы восстанавливается синусовый ритм, появляется пульс на крупных артериях, повышается артериальное давление.
Благодаря этим изменениям дыхания и сердечной деятельности в агональной стадии может восстанавливаться условно-рефлекторная деятельность и даже сознание.
Однако вспышка жизнедеятельности кратковременна и заканчивается полным угнетением жизненных функций. Прекращается дыхание и сердечная деятельность, наступает клиническая смерть.
Терминальные состояния: преагония, агония, клиническая смерть
Смерть и оживление организма
— Реаниматология — наука об оживлении организма
— Рео (вновь), анимал (оживление).
Смерть — распад целостного организма, нарушение взаимодействия его частей между собой, нарушение его взаимодействия с окружающей средой и освобождение частей организма от координирующего влияния ЦНС.
Смерть:
а) естественная — в результате изнашивания всех органов организма. Продолжительность жизни человека должна быть 180-200 лет.
б) патологическая — в результате заболеваний.
Остановка дыхания и сердцебиения — еще не есть истинная смерть.
Смерть истинная (биологическая) не наступает внезапно, ей предшествует период умирания (процесс).
Период умирания — терминальный период — особый необратимый (без помощи) процесс, при котором компенсация возникших нарушений, самостоятельное восстановление нарушенных функций невозможно (происходит распад целостности организма)
Стадии терминального периода (состояния)
I. Преагональный период:
— Резкое нарушение кровообращения
— Падение АД
— Одышка
— Спутанность или потеря сознания
— Нарастающая гипоксия тканей
Энергия еще в основном за счет ОВ процессов.
От нескольких часов до нескольких суток. Предвестник агонии- терминальная пауза — остановка дыхания на 30-60 сек.
II. Агония — глубокое нарушение всех жизненных функций организма.
— энергия образуется за счет гликолиза (невыгодно, нужно в 16 раз больше субстрата). Резко нарушается функция ЦНС.
Признаки:
— потеря сознания (дыхание сохраняется)
— исчезают глазные рефлексы
— нерегулярное судорожное дыхание
— резко нарастает ацидоз
Т.е постепенно выключаются все функции организма и в то же время крайне напрягаются защитные приспособления, утрачивающие уже свою целесообразнось(судороги, термин. дыхание)
Изменение МЦР — агрегаты, сладжи. Длится от нескольких мин до нескольких часов.
III. Клиническая смерть. 4-6 мин (состояние, когда все видимые признаки жизни уже исчезли, но обмен веществ, хотя и на миним. уровне, все еще продолжается)
— Остановка дыхания
— Прекращение работы сердца
— Еще нет необратимых изменений в коре головного мозга
— Еще идет гликолиз в тканях
— Как только прекращаются гликолитические процессы — биологическая смерть.
Чем больше период умирания, тем короче клиническая смерть (при кратковременном действии тока клиническая смерть длится 6-8 мин). Самые ранние необратимые изменения возникают в мозге и особенно в КБП. На этом этапе жизнь может быть восстановлена.
В агональном состоянии:
— подкорка выходит из-под контроля коры — одышка, судороги; сохраняется активность древних образований мозга — продолговатый мозг.
— сначала выключаются: мышцы диафрагмы, затем межреберные мышцы, затем мышцы шеи, затем остановка сердца.
Восстановление после оживления:
Оживление — выведение организма из состояния клинической смерти путем искусственного применения комплекса специальных мер.
Дыхание восстанавливается постепенно:
1. Мышцы шеи (филогенетически древние)
2. Межреберные мышцы
3. Диафрагма
Сначала судорожное дыхание, а после восстановления КБП, дыхание становится ровным, спокойным.
1. Оживление — восстановление нормальной деятельности высшего координирующего отдела головного мозга — КБП.
Если утрачено время для полноценного оживления (восстановления КБП), лучше его вообще не проводить.
2. Не является целесообразным оживление при тяжелейших заболеваниях со смертельным исходом.
Что изучает реаниматология
Что такое реаниматология? Это наука об оживлении, которая изучает вопросы этиологии, патогенеза и лечения терминальных состояний.
Под терминальными состояниями понимаются разнообразные патологические процессы, которые характеризуются синдромами крайней степени угнетения жизненно важный функций организма.
Что такое реанимация? Это комплекс методов, которые направлены на устранение синдромов крайней степени угнетения жизненно важных функций организма (re – вновь; animare – оживлять).
Жизнь пострадавших, которые находятся в критическом состоянии, зависит от трех факторов:
- Своевременной диагностики остановки кровообращения.
- Немедленного начала проведения реанимационных мероприятий.
- Вызов специализированной реанимационной бригады для квалифицированного оказания медицинской помощи.
Агония — что такое? Признаки агонии
Независимо от исходной первопричины, любое терминальное состояние можно охарактеризовать критическим уровнем расстройств жизненно важных функций организма: сердечнососудистой системы, дыхания, метаболизма и проч.
Всего выделяют пять этапов в развитии терминального состояния.
- Предагональное состояние.
- Терминальная пауза.
- Агония.
- Клиническая смерть.
- Биологическая смерть.
Что такое предагональное состояние. Это состояние организма, характеризующееся следующими признаками:
- резкое угнетение или отсутствие сознания;
- бледность или цианотичность кожных покровов;
- прогрессивное снижение артериального давления до нуля;
- отсутствие пульса на периферических артериях, при этом пульс сохраняется на бедренной и сонной артерии;
- тахикардия с переходом в брадикардию;
- переход дыхания из тахиформы в брадиформу;
- нарушение и появление патологических стволовых рефлексов;
- нарастание кислородного голодания и тяжелых метаболических нарушений, которые быстро усугубляют тяжесть состояния;
- центральный генез вызванных нарушений.
Терминальная пауза отмечается не всегда и клинически проявляется остановкой дыхания и преходящей асистолией, периоды которой составляют от 1 до 15 секунд.
Что такое агония. Данный этап терминального состояния характеризуется последними проявлениями жизнедеятельности организма и является предшественником смерти.
Высшие отделы головного мозга прекращают свою регуляторную функцию, управление процессом жизнедеятельности осуществляется под контролем бульбарных центров на примитивном уровне, что может вызвать кратковременную активацию жизнедеятельности организма, но обеспечить полноценность дыхания и сердцебиения эти процессы не могут, наступает клиническая смерть.
Что такое клиническая смерть. Это обратимый период умирания, когда пациента еще можно вернуть к жизни. Клиническая смерть характеризуется следующими проявлениями:
- полным прекращением дыхательной и сердечной деятельности;
- исчезновением всех внешних признаков жизнедеятельности организма;
- наступившая гипоксия еще не вызывает необратимых изменений в органах и системах организма, которые к ней наиболее чувствительны.
Длительность клинической смерти обычно составляет 5-6 минут, в течение которых организм еще можно вернуть к жизни.
Клиническая смерть диагностируется по отсутствию дыхания, сердцебиения, реакции зрачков на свет и роговичных рефлексов.
Что такое биологическая смерть. Это последний этап терминального состояния, когда на фоне ишемических повреждений наступают необратимые изменения органов и систем организма.
Ранние признаки биологической смерти:
- высыхание и помутнение роговицы глаза;
- симптом «кошачьего глаза» — при надавливании на глазное яблоко зрачок деформируется и вытягивается в длину.
Поздние признаки биологической смерти:
- трупное окоченение;
- трупные пятна.
С развитием реаниматологии появилось такое понятие, как «мозговая или социальная смерть«.
В некоторых случаях реаниматологам в ходе проведения реанимационных мероприятий удается восстановить деятельность сердечнососудистой системы пациентов, у которых клиническая смерть наблюдалась более 5-6 минут, в результате чего в их организме наступили необратимые изменения головного мозга.
Функция дыхания у таких пациентов поддерживается аппаратом искусственной вентиляции легких. Фактически мозг таких пациентов мертв, и жизнедеятельность организма имеет смысл поддерживать лишь в случаях решения вопроса о трансплантации органов.
ВНИМАНИЕ! Информация, представленная сайте носит справочный характер. Администрация сайта не несет ответственности за возможные негативные последствия в случае приема каких-либо лекарств или процедур без назначения врача!
Морфологические признаки различных темпов наступления смерти | Путинцев
1. Путинцев В.А., Богомолов Д.В., Богомолова И.Н., Денисова О.П. Определение длительности и темпа умирания по морфологическим признакам (методические рекомендации). М.: ФГБУ РЦСМЭ; 2017: 32.
2. Туманов Э.В., Кильдюшов Е.М., Соколова З.Ю. Судебно-медицинская танатология. М.: ЮрИнфоЗдрав; 2011: 172. ISBN 978-5-903416-05-9
3. Золотокрылина Е.С. Терминальные состояния: определения понятия, характеристика стадий, клиническое значение. Бюл. экспер. биологии и медицины. 2000; Прил. 2: 6-8.
4. Хохлов В.В. Судебная медицина. Руководство. 3-е изд. Смоленск; 2010: 992. ISBN 5-7977-0002-6
5. Попов В.Л., Ковалев А.В., Ягмуров О.Д., Толмачев И.А. Судебная медицина. М.: Юридический центр; 2016: 512. ISBN 978-5-94201-703-3
6. Маянский Д.Н. Лекции по клинической патологии. М.: ГЭОТАРМедиа; 2008: 463. ISBN 978-5-9704-0508-2
7. Бокерия Л.А., Ревишвили А.Ш., Неминущий Н.М. Внезапная сердечная смерть. М.: ГЭОТАР-Медиа; 2013: 272. ISBN 978-5-9704-2450-6
8. Соседко Ю.И. Внезапная смерть при травме рефлексогенных зон тела. М.: ВМедА; 1996: 120.
9. Международная статистическая классификация болезней и проблем, связанных со здоровьем. Десятый пересмотр (МКБ-10). т. 1-3. Женева: ВОЗ; 1995-1998.
10. Богомолов Д.В., Богомолова И.Н., Караваева И.Е. Перспективы использования методов иммуногистохимии в судебно-медицинской танатологии. Суд.-мед. экспертиза. 2009; 52 (6): 32–37. PMID: 20088137
11. Hasleton P.S. Adult respiratory distress syndrome a review. Histopathology. 1983; 7 (3): 307-332. DOI: 10.1111/j.1365-2559.1983.tb02247.x. PMID: 6347862
12. Лопатин-Брёмзен А.С. Лекарственный шок. М.: Медпрактика; 2001: 195. ISBN 5-901011-14-7
13. Фаллер Дж.М., Шилдс Д. Молекулярная биология клетки. Руководство для врачей. М.: Бином; 2017: 256. ISBN 978-5-9518-0436-5
14. Мороз В.В., Марченко Д.Н., Скрипкин Ю.В., Забелина Т.С., Овезов А.М., Лихванцев В.В. Периоперационные предикторы неблагоприятного исхода сосудистых вмешательств. Общая реаниматология. 2017; 13 (3): 6-12. DOI: 10.15360/1813-9779-2017-3-6-12
15. Пермяков Н.К., Хучуа А.В., Туманский В.А. Постреанимационная энцефалопатия. М.: Медицина; 1986: 240.
16. Джуваляков П.Г., Богомолов Д.В., Збруева Ю.В., Кабакова С.С. Танатогенетический анализ в патологии и судебной медицине. Астрахань; 2016: 107. ISBN: 978-5-905639-13-5
17. Автандилов Г.Г. Основы количественной патологической анатомии. М.: Медицина; 2002: 240. ISBN 5-225-04151-5
18. Пермяков Н.К., Туманский В.А. Особенности патологоанатомической диагностики ионно-осмотических осложнений интенсивной терапии и реанимации (методические рекомендации). М.: Минздрав СССР; 1982: 29.
19. Саркисов Д.С. Очерки истории общей патологии. М.: Медицина; 1988: 333. ISBN 5-225-00138-6
20. Анохин П.К. Избранные труды. Кибернетика функциональных систем. М.: Медицина; 1998: 400. ISBN 5-225-04399-2
Стадии общей анестезии
Регулирование глубины и длительности общей анастезии возможно, но для этого необходимо определить, в какой стадии анестезии в данный момент находится пациент.
Стадии анестезии у животных и человека всегда развиваются закономерно, и они специфичны для каждого препарата или их комбинаций. Действие всех анестетиков принципиально одинаковое.
Классическое понятие «клиника наркоза» (проявления признаков анестезии, приводимые ранее в литературе) претерпело существенные изменения значения в связи с применением в практике одновременно нескольких препаратов разнонаправленного действия, дополняющих друг друга. Это затрудняет оценку глубины анестезии и ее адекватности хирургической травме. Подробно клиническая картина описана на примере ингаляционной анестезии эфиром. Различают четыре основные клинические стадии наркоза. Рассмотрим I и III стадии.
В I стадии — стадии анальгезии (опьянения, stadium incipiens, гипнотическая фаза — по В. С. Галкину) анестезируемый пациент теряет ориентацию в окружающей обстановке. Он постепенно впадает в дремотное состояние, из которого его можно легко вывести громким звуком. В конце этой стадии выключается сознание и наступает анальгезия.
I стадия анестезии характеризуется постепенным затемнением сознания, которое полностью, однако, не выключается. Тактильная, температурная чувствительность и рефлексы сохраняются, болевая чувствительность резко ослаблена (отсюда название стадии). Зрачки такие же, как до начала анестезии или несколько увеличены, реагируют на свет. Пульс и дыхание несколько учащены. В стадии анальгезии проводят кратковременные хирургические операции и вмешательства (разрез, вскрытие, вправление вывиха). Она соответствует понятию «оглушение» (рауш-наркоз). При эфирной анастезии в комбинации с релаксантами и другими препаратами на этой стадии можно выполнять большие операции, в том числе внутригрудные.
При продолжении анестезии наступает II стадия — возбуждение (stadium excitationis), когда все физиологические процессы активируются: заметно возбуждение, шумное дыхание, учащенный пульс, усиливаются все виды рефлекторной деятельности. На этой стадии развивается торможение в коре больших полушарий головного мозга, в результате возникает торможение условно-рефлекторной деятельности и растормаживание подкорковых центров.
Поведение пациента напоминает сильную степень алкогольного опьянения: подсознание выключено, резко выражено двигательное возбуждение, сопровождающееся усилением тонуса мышц. Вены шеи наполнены, челюсти сжаты, веки сомкнуты, зрачки расширены, пульс учащенный и напряженный, артериальное давление повышено, кашлевой и рвотный рефлексы усилены, дыхание учащено, возможны кратковременная остановка дыхания (апноэ) и непроизвольное мочеиспускание.
III стадия — стадия сна, или толерантная (stadium tolerans, хирургическая, стадия выносливости) — начинается вследствие развития торможения в коре и подкорке. Возбуждение прекращается, физиологические функции стабилизируются. На практике все анестетики подбирают так, чтобы эта стадия была самая продолжительная.
Деятельность центров продолговатого мозга сохраняется. Болевая чувствительность исчезает вначале на спине, затем на конечностях, груди, животе. Очень важно в этом периоде состояние зрачка: если зрачок узкий и не реагирует на свет, это свидетельствует о правильном течение анестезии. Расширение зрачка и появление реакции на свет предшествует пробуждению пациента; расширение зрачка при отсутствии реакции на свет служит первым важным сигналом угрожающей остановки дыхания.
Важные показатели глубины анестезии наряду со зрачковым рефлексом — изменение дыхания, кровообращения, тонуса скелетных мышц, состояния слизистых оболочек и кожных покровов. Большую роль здесь играют результаты специальных исследований (если возможно их провести): энцефалографии, оксигемометрии, электрокардиографии и др. В III стадии разные авторы различают 3…4 уровня.
Поверхностный уровень III стадии (III-1 — уровень движения глазных яблок) характеризуется тем, что движение глазных яблок сохранено, зрачки сужены, реагируют на свет. Отсутствуют только поверхностные рефлексы. Дыхание ровное, учащенное, пульс не сколько учащен, артериальное давление в норме, кожные покровы розовые. Пациент находится в состоянии спокойного ровного сна, роговичные, глоточно-гортанные рефлексы сохранены и мышечный тонус несколько снижен. Можно выполнять кратковременные и малотравматичные операции.
Средний уровень III стадии (III-2 — уровень роговичного рефлекса) характеризуется тем, что движение глазных яблок отсутствует, зрачки сужены, реакция на свет сохранена. Дыхание замедленное. Давление и пульс в норме. Иногда после выдоха возникает небольшая пауза. Рефлекторная активность и мышечный тонус исчезают, гемодинамика и дыхание удовлетворительны. Можно выполнять операции на органах брюшной полости без использования миорелаксантов.
На глубоком (3-м) уровне III стадии (III-3 — уровень расширения зрачка) проявляется токсическое действие эфира — зрачки постепенно расширяются, их реакция на свет угасает, конъюнктива влажная. Нарушается ритмичность и глубина дыхания, реберное дыхание ослабевает, преобладает диафрагмальное. Усиливается тахикардия, пульс несколько учащен, незначительно снижается артериальное давление. Тонус мышц резко снижен (атония), сохранен только тонус сфинктеров. Кожные покровы бледные. Этот уровень допустим на короткое время при обязательном вспомогательном дыхании.
На 4-м уровне III стадии (III-4 — уровень диафрагмального дыхания) проявляется предельное угнетение физиологических функций; зрачки расширены, реакция на свет отсутствует, роговица сухая. Прогрессирует паралич межреберных мышц, реберное дыхание отсутствует, уменьшается сократимости диафрагмы, диафрагмальное дыхание учащено, поверхностное. Артериальное давление снижается (гипотензия), кожные покровы бледные или цианотичные. Наступает паралич сфинктеров.
При углублении анестезии наступает IV агональная стадия (stadium agonalis). Возникает паралич дыхательного и сосудодвигательного центров: дыхание поверхностное, прерывистое с продолжительными периодами апноэ, вплоть до полной остановки; последовательно наблюдаются аритмия, фибрилляция и остановка сердца; пульс вначале нитевидный, затем исчезает; артериальное давление стремительно понижается и наступает смерть.
При действии других анестетиков эти же стадии выражены несколько иначе. Например, при внутривенном введении барбитуратов в I стадии пациент быстро спокойно засыпает, дыхание незначительно угнетено, гортанные и глоточные рефлексы повышены, гемодинамика стабильна. Во II стадии отличают некоторое расширение зрачков, рефлекторная активность сохранена, появляется дыхательная аритмия иногда до кратковременного апноэ, могут быть двигательные реакции на боль. В III стадии реакция на боль полностью исчезает, наблюдается умеренная миорелаксация, дыхание становится поверхностным, функция миокарда несколько угнетена, в результате появляется гипотензия. При дальнейшем усилении анестезии барбитуратами наблюдаются апноэ и асистолия. Это бывает и при быстром введении этих препаратов в высоких концентрациях.
Описать клиническое проявление анестезии для всех препаратов и их сочетаний невозможно и не нужно. Клиническая картина ингаляционной анестезии эфиром наиболее полно отражает все стадии, и на ее основании можно проследить и оценить реакцию организма на другие препараты в каждом конкретном случае.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Что вам нужно знать
Агональное дыхание — это медицинский термин, используемый для описания затруднений при дыхании или удушья. Часто это симптом неотложной медицинской помощи, такой как инсульт или остановка сердца.
Задыхание, связанное с агональным дыханием, не является истинным дыханием, а скорее рефлексом ствола мозга. Агональное дыхание часто возникает из-за того, что сердце больше не циркулирует богатой кислородом кровью. В других случаях это может быть связано с тем, что легкие не получают достаточного количества кислорода.
Если у человека начинается агональное дыхание, ему следует немедленно обратиться в больницу или получить неотложную медицинскую помощь, если только он не находится в условиях, предназначенных для конца их жизни.Хотя это и не всегда так, агональное дыхание может указывать на неминуемую смерть человека.
Агональное дыхание может длиться до нескольких часов или состоять только из пары вдохов.
Агональное дыхание может звучать так:
- задыхается
- фыркает
- затрудненное дыхание
- возможно стонет
Человек также может проявлять некоторые признаки подергивания мышц во время агонального дыхания.
В конечном итоге причина агонального дыхания определяет, как долго оно длится и какие другие симптомы его сопровождают.
Агональное дыхание часто является результатом остановки сердца или инсульта. Во время приступа агонального дыхания человек может потерять сознание.
Некоторые дополнительные симптомы, которые могут возникнуть при инсульте, включают:
- плохая координация
- опущенное лицо
- быстрое начало головной боли
- неспособность четко говорить
- половина тела становится слабой
- неспособность понять другие, когда они говорят
Агональное дыхание иногда путают с другим явлением, называемым «предсмертным хрипом».«Предсмертный хрип — это скорее булькающий звук, вызванный слизью или слюной, попавшей в грудь человека при смерти. Напротив, агональное дыхание — это часто короткий период ненормального дыхания.
Есть некоторые другие типы дыхания, которые также можно принять за агональное дыхание. Затрудненное дыхание отличается тем, что воздух все еще поступает в мозг. Некоторые общие причины затрудненного дыхания включают:
Агональное дыхание имеет две основные причины: остановку сердца и церебральную ишемию, которая представляет собой тип инсульта, вызванный уменьшением поступления богатой кислородом крови в мозг.
При остановке сердца возникают проблемы с электрической системой сердца. Из-за этой проблемы сердце человека бьется нерегулярно, что называется аритмией.
Во время остановки сердца сердце продолжит перекачивать кровь и кислород в мозг и другие жизненно важные органы в течение короткого времени. Однако недостаток кислорода заставит человека задыхаться. Обычно это длится всего несколько минут.
По данным Американской кардиологической ассоциации, если у человека случился сердечный приступ, у него с большей вероятностью разовьется остановка сердца.
Два типа инсульта могут вызвать церебральную ишемию:
- геморрагический инсульт, вызванный кровотечением из кровеносного сосуда в головном мозге
- мини-инсульт, вызванный закупоркой кровеносного сосуда в головном мозге
Однако, любое состояние, которое блокирует попадание крови в мозг, может вызвать церебральную ишемию. Если ишемия головного мозга длится слишком долго, недостаток кислорода может привести к необратимому повреждению головного мозга.
Если человек начинает задыхаться или испытывает затрудненное дыхание, это означает, что у него имеются признаки серьезного основного заболевания, и ему требуется немедленное лечение.
Если кто-то начинает задыхаться, человек с ним должен немедленно вызвать скорую помощь. Сообщите оператору о любых симптомах и опишите затрудненное дыхание или затрудненное дыхание, которые проявляет человек.
Необходимо немедленно лечить агональное дыхание.
Человек с остановкой сердца часто падает или падает на землю. В этом случае выполняйте компрессию грудной клетки для СЛР до прибытия медработников. Если вы не знаете, как делать СЛР, спросите диспетчера, что делать.
В некоторых ситуациях человека с остановкой сердца можно оживить с помощью автоматического внешнего дефибриллятора (AED). Если это недоступно, лучший вариант — компрессия грудной клетки.
Если СЛР и АВД неэффективны для восстановления нормального сердечного ритма, врачи, скорее всего, будут использовать аппарат искусственной вентиляции легких, чтобы помочь восстановить дыхание и правильное сердцебиение.
После восстановления сердцебиения врачи часто прописывают лекарства, которые помогают поддерживать нормальное кровяное давление.
Агональное дыхание может быть смертельным из-за недостатка кислорода, поступающего в мозг. Иногда люди могут спасти жизнь человека, выполняя компрессию грудной клетки, пока помощь уже в пути.
По прибытии фельдшеры часто смогут сохранить сердце, мозг и другие жизненно важные органы, одновременно стабилизируя человека.
Процесс умирания: чего ожидать, когда кто-то близок к смерти
Голливуду есть за что ответить, когда дело касается наших представлений о том, как выглядит смерть.
Большинство смертей на экране — это жестокие, кровавые, травматические события, с небольшим количеством реалистичных изображений того, как на самом деле выглядит смерть от болезни или так называемых «естественных причин».
Неудивительно, что у нас есть такой страх смерти, и особенно быть в ее присутствии.
Это все еще пугающая идея, потому что большинство из нас понятия не имеет, что мы увидим.
Мое собственное любопытство к смерти побудило меня написать книгу на эту тему.
Объединив медицинские исследования и личные истории тех, кто пережил клиническую смерть, я многому научился.
Смерть может быть спокойной и мирной; это может быть ужасно, шокирующе, травмирующе. В большинстве случаев и то и другое понемногу.
Ожидаемая
Какую смерть вы хотите?
Когда мы умираем, мы хотим делать это по-своему.
ПодробнееЕсть несколько довольно обычных вещей, которые происходят, когда кто-то приближается к смерти.
Часто они едят все меньше и меньше и, по мере приближения, даже прекращают пить жидкость.
Они также будут спать все больше и больше и во многих случаях начинают выскальзывать и терять сознание.
Заключительные стадии умирания также, как правило, связаны с некоторыми характерными, а иногда и тревожными изменениями дыхания.
Ритмы дыхания
Одно из изменений ритма дыхания называется дыханием Чейна-Стокса; цикл от 30 секунд до двух минут, когда дыхание умирающего углубляется и ускоряется, а затем становится все более и более поверхностным, пока не остановится.
Затем следует пауза, которая иногда может длиться так долго, что вы думаете, что человек вообще перестал дышать … прежде, чем цикл возобновится.
Другой — ужасно названный «предсмертный хрип», вызванный скоплением слюны или выделений в задней части глотки.
Это происходит потому, что умирающий не прочищает горло и не глотает.
Это также может звучать так, будто в легких умирающего есть заложенность.
К сожалению, с любым из этих признаков мало что можно сделать, но, возможно, некоторое утешение можно извлечь из того факта, что мало свидетельств того, что какой-либо из них является признаком дистресса или дискомфорта.
Вы меня слышите?
Когда люди находятся на грани смерти, их конечности, руки и ноги могут замерзать, а цвет их кожи может меняться от здорового розового до желтоватого, серого или лилового оттенка. Иногда их кожа может быть липкой, а волосы покрыты потом.
Хотя умирающий может не реагировать, появляется все больше свидетельств того, что даже в этом бессознательном состоянии люди осознают, что происходит вокруг них, и могут слышать разговоры и слова, сказанные им, хотя им может казаться, что они в состоянии сна.
Есть также свидетельства того, что люди в этом состоянии сверхчувствительны к прикосновениям, поэтому лучше всего использовать мягкий, нежный физический контакт.
Неожиданное
Чего следует ожидать на последней стадии смерти? (Getty Images: Caiaimage / Sam Edwards
)Иногда смерть может доставить последний подарок близким, которым долгое время отказывали в значимых взаимодействиях из-за таких болезней, как болезнь Альцгеймера, деменция или опухоли головного мозга.
Терминальная ясность, или «просветление», впервые была описана в медицинской литературе еще в 1833 году.
Это относится к периоду осознания или осознания, иногда к полному возвращению к форме и личности у кого-то, кто, возможно, ушел — во всех смыслах — в течение многих лет.
Они могут впервые за очень долгое время узнавать близких родственников. Они также могут пошутить, улыбнуться и общаться так, как будто никогда не уходили.
Это может быть серебряная подкладка, но краткая.
Он возвещает о неизбежности смерти, но может предложить людям последний драгоценный взгляд на человека, которого они любят.
Заключительные беседы
Многие люди и исследования также сообщали о том, что умирающих явно посещали и поддерживали оживленные разговоры с невидимыми людьми в комнате.
Иногда кажется, что они разговаривают с любимым человеком, который давно умер — родителем, партнером или братом или сестрой. Иногда это религиозный деятель.
Но исследования показывают, что это почти всегда положительный опыт для умирающего; они начинают говорить о путешествиях и о том, что их ждут.
Беспокойная смерть
Национальная неделя паллиативной помощи
Истории, посвященные работе медицинских работников и тех, кто повышает осведомленность о паллиативной помощи.
ПодробнееВозможно, менее желанным — и столь же редко встречающимся примерно в 1-2 процентах случаев смерти — является предтерминальное возбуждение.
Это может быть настолько незначительно, как кто-то щипает простыни, беспокойство и ерзание, но может быть столь же драматичным, как кто-то, кто может быть в часах от смерти, бегает по коридору больницы с воплями и криками.
Это обычно ожидаемые признаки того, что смерть близка.
Смерть, когда она приходит, иногда может быть такой же простой, как один последний долгий выдох, за которым ничего не следует. Пульс останавливается, кожа может внезапно приобретать восковой оттенок, и в большинстве ситуаций именно в этот момент мы начинаем горевать.
Но иногда может случиться непредвиденное.
Шокирующий
Смерть может быть достаточно шокирующей. Но представьте, что если бы вы попрощались в последний раз, последний вздох пришел и ушел, тогда человек, которого вы считали мертвым, внезапно задыхается и вздрагивает.
Агональное дыхание или агональные вздохи — последние рефлексы умирающего мозга.
Обычно они рассматриваются как признак смерти и могут появиться после того, как сердце перестало биться.
Другой странный и тревожный рефлекс, наблюдаемый после смерти, называется рефлексом Лазаря.
Было замечено, что люди, у которых был объявлен мертвый мозг и которым была отключена искусственная вентиляция легких, поднимали и опускали руки медленно, иногда скрещивая их на груди, иногда рядом с ними.
Смерть мозга также может сопровождаться другими рефлексами, которые являются не более чем признаком жизни, чем подергивание вашего колена при ударе молотка.
К ним относятся повторяющиеся подергивания лица, медленные подергивания пальцев ног и даже подергивание всей ноги.
К счастью, эти более тревожные аспекты смерти, как правило, встречаются редко.
Быть с кем-то после его смерти может быть для многих неприятной и даже пугающей перспективой.
Но из тех людей, которые сидели с любимым человеком или даже с незнакомцем, когда этот человек умер, очень немногие сожалеют об этом.
Для большинства людей, присутствующих на этом мероприятии, это подарок; шанс на тишину, общение, честность и размышление, который нам редко дается в любое другое время в жизни.
Бьянка Ногради — независимый научный журналист и автор книги «Конец: человеческий опыт смерти».
Здоровье в вашем почтовом ящике
Получайте последние новости о здоровье и информацию со всего ABC.
Агональное дыхание 101 — Как распознать это и что делать
Агональное дыхание, также известное как агональное дыхание или задыхающееся дыхание, может происходить, когда кто-то переживает опасную для жизни медицинскую помощь.Чтобы правильно отреагировать и оказать жертве необходимую помощь, вам нужно знать, как распознать этот тип удушья, а также определить, что его вызывает.
Что такое агональное дыхание?
Термин «агональное дыхание» употребляется неправильно. Агональное дыхание — это вообще не дыхание; это рефлекс ствола мозга, который возникает из-за недостатка кислорода в мозгу. Отсутствие кислорода приводит к непроизвольному дыханию, которое может возникнуть независимо от того, находится ли пациент в сознании или дышит.
Без здорового снабжения мозга и других органов богатой кислородом кровью жертва может умереть в считанные минуты. Вот почему так важно немедленно действовать, когда возникает агональное дыхание.
Что вызывает агональное дыхание?
Существует несколько возможных причин агонального дыхания, наиболее частыми из которых являются остановка сердца и ишемический инсульт.
Остановка сердца: Это наиболее частая причина агонального дыхания. Фактически, агональное дыхание встречается примерно в 40% случаев остановки сердца вне больницы.В случае остановки сердца сердце перестает биться из-за сбоя в работе электросети. В результате сердце больше не может перекачивать богатую кислородом кровь в мозг и другие жизненно важные органы. В течение нескольких минут эти органы могут отключиться, что приведет к смерти.
Ишемический инсульт: Также называемый церебральной ишемией, это наиболее распространенный тип инсульта, на который приходится около 87% всех случаев инсульта. Это вызвано недостатком богатой кислородом крови в мозгу, обычно из-за закупорки кровеносных сосудов.
Другие, менее распространенные причины агонального дыхания включают:
- Геморрагический инсульт: результат кровотечения из кровеносного сосуда головного мозга
- Передозировка наркотиками: часто в результате употребления наркотиков или опиоидов
- Аноксия: полное отсутствие кислорода в организме
Как реагировать на агональное дыхание
Есть хорошие новости. Если агональное дыхание вызвано остановкой сердца (а это происходит чаще всего), у пациента больше шансов на выживание, чем если бы он просто потерял сознание и замолчал, — но только если будут приняты быстрые меры.Так что ты можешь сделать?
1. Определите, что это действительно агональное дыхание
Как звучит агональное дыхание? Обычно это звучит как болезненное дыхание; в некоторых случаях это напоминает затрудненное дыхание, фырканье или даже стон. Рефлекс часто сопровождается короткими сильными спазмами или подергиваниями. Этот тип дыхания иногда называют дыханием рыбы, поскольку жертва выглядит как вырывающаяся из воды рыба.
Если вы думаете, что проблема может заключаться в агональном дыхании, посчитайте количество вдохов-выдохов.В большинстве случаев вздохи , а не доставляются в быстрой последовательности. Агональные вдохи носят спорадический характер, но большинство респондентов сообщают об этих часто называемых «предсмертных вдохах» с частотой менее 10-12 раз в минуту, в отличие от стандартных 12-20 вдохов в минуту.
Кроме того, не путайте агональное дыхание с так называемым предсмертным хрипом. Предсмертный хрип случается и в случае опасности для жизни, но это не то же самое, что дыхание в агонии. Это больше похоже на бульканье или затрудненное дыхание из-за скопления слизи в груди умирающего.Если удушье звучит как предсмертный хрип, просто немедленно позвоните в службу 911 и подождите вместе с пациентом.
2. Определите причину агонального дыхания
После того, как вы подтвердите, что у пациента наблюдается агональное дыхание, следующим шагом будет определение , почему это происходит. Знание первопричины поможет вам выбрать лучший немедленный курс лечения.
Почти каждый случай агонального дыхания является результатом остановки сердца или инсульта.Рассмотрим признаки каждого:
| Это может быть остановка сердца, если… | Это может быть инсульт, если… |
| Пострадавший не дышит | Пострадавший дышит (но не всегда) |
| Сердце не бьется | Сердце бьется; биения могут быть нерегулярными |
| У пострадавшего нет пульса | У пострадавшего пульс |
| Жертва без сознания и не отвечает | У жертвы кружится голова, она сбита с толку или дезориентирована |
| У пострадавшего наблюдалась боль в груди или учащенное сердцебиение перед обмороком | Тело жертвы слабое с одной или обеих сторон |
| В остальном жертва выглядит нормальной | Лицо жертвы обвисшее или онемение |
Всегда начинайте с легкого встряхивания и крика на пациента, ожидая ответа.Пострадавший от инсульта обычно способен дать какой-то ответ, даже если это просто бессвязное бормотание или покачивание головой. Инсульт приводит к потере сознания лишь в редких случаях, но остановка сердца всегда приводит к потере сознания. Это будет вашим самым большим показателем. Ищите признаки и действуйте соответственно.
3. Оказать соответствующую помощь
Когда вы поймете, с чем имеете дело, следующим шагом будет принятие мер.
Если человек страдает от остановки сердца:
- Немедленно позвоните в службу 911.
- Получите автоматический внешний дефибриллятор (AED), если он доступен.
- Включите AED и следуйте пошаговым голосовым подсказкам.
- Выполните сжатие грудной клетки для СЛР, пока АВД оценивает сердце пациента (надавите на грудь на глубине от 2 до 2,4 дюймов и со скоростью от 100 до 120 ударов в минуту; просто используйте ритм «Остаться в живых», чтобы сохранить соответствующий темп).
- Нажмите кнопку «Разряд» на AED, если устройство предложит вам это сделать.
- Если пациент остается без сознания, продолжайте СЛР до прибытия службы экстренной помощи.
Если у вас нет AED, просто позвоните в службу 911 и сделайте сжатие грудной клетки для сердечно-легочной реанимации, пока не прибудет помощь. Для получения дополнительной информации обратитесь к нашему руководству по выполнению СЛР.
Если у человека инсульт:
- Немедленно позвоните в службу 911.
- Отметьте точное время, когда симптомы впервые проявились, так как это укажет медицинскому персоналу, можно ли использовать тканевой активатор плазминогена для остановки повреждения.
- Выполняйте СЛР только в том случае, если человек без сознания и не дышит.Большинству людей, страдающих инсультом, не требуется сердечно-легочная реанимация.
- Подождите вместе с человеком, пока не прибудут службы экстренной помощи, и убедитесь, что они не спят все время.
Если вы не уверены, почему у пациента возникает агональное дыхание, или если вы подозреваете, что причина может быть в чем-то другом, кроме остановки сердца или инсульта, просто позвоните в службу 911 и подождите вместе с пациентом. Если пациент не дышит, выполняйте сжатие грудной клетки для СЛР до прибытия службы экстренной помощи.
Готовность к остановке сердца — ключ к успеху
В большинстве случаев агональное дыхание является признаком остановки сердца.Итак, лучшее, что вы можете сделать, чтобы подготовиться, — это вложить деньги в устройство AED. Эти дефибрилляторы позволяют немедленно оказать помощь пациентам с остановкой сердца и, возможно, даже перезапустить их сердце до того, как произойдет необратимое повреждение органа.
Агональное дыхание пугает, но оно также может быть вам полезно, если вы знаете, как его распознать. Он служит криком о помощи от людей, которые иначе не смогли бы сообщить вам о своей срочности. Это дает вам возможность действовать, искать помощи и, возможно, даже спасать жизнь, когда каждая секунда на счету.
Задыхание — признак остановки сердца
Гордон А. Эви, MD
SHARE Консорциум и Исследовательская группа по реанимации кардиологического центра Сарвера вновь открыли факт, который невозможно переоценить как для экспертов в области науки о реанимации, так и для общественности.
Более половины пациентов с остановкой сердца задыхаются. Задыхание описывается как храп, бульканье, стон, фырканье, агональное или затрудненное дыхание. Однако прохожие часто неверно интерпретируют удушье и другие необычные звуки голоса как дыхание и не вызывают 9-1-1 и не начинают достаточно быстро спасающие жизнь компрессы грудной клетки.Или они звонят в службу 9-1-1, и когда диспетчер спрашивает, дышит ли пациент, они часто говорят «Да», заставляя диспетчера полагать, что это не остановка сердца, и давать неправильные рекомендации спасателю. Через несколько минут дыхание прекращается, и только когда спасатель сообщает об этом диспетчеру, они понимают, что имеют дело с остановкой сердца. К тому времени были потрачены впустую драгоценные минуты, в течение которых мозг и сердце пациента не получали кровоток.
Обычно это задыхающееся или агональное дыхание прекращается примерно через четыре минуты, поэтому многие эксперты до сих пор не распознали это явление! Задыхание — это рефлекс выживания, который запускается мозгом и может увеличить шансы на выживание человека с остановкой сердца.
«Задыхание — это показатель того, что мозг все еще жив, и он говорит вам, что если вы начнете и продолжите непрерывные сжатия грудной клетки, у человека есть высокие шансы на выживание. Задача состоит в том, чтобы научить окружающих, что, если они помогают кому-то при остановке сердца, не принимать одышку за дыхание. Как бы то ни было, задыхающийся человек не в порядке — ему нужны компрессии грудной клетки. Было показано, что вызванная свидетелем СЛР является единственным шансом для жертвы остановки сердца выжить до тех пор, пока на место происшествия не прибудет автоматический внешний дефибриллятор (AED) или медработники.
Многие прохожие не решаются выполнять искусственную вентиляцию легких «рот в рот», а в случае очевидного (видимого или услышанного) коллапса так называемое искусственное дыхание не требуется и может быть опасным. Когда пациент задыхается, в груди возникает отрицательное давление, которое не только втягивает воздух в легкие, но и втягивает кровь для наполнения сердца. Напротив, дыхание изо рта в рот создает избыточное давление в груди и фактически препятствует обратному току крови к сердцу. Задыхание при остановке сердца на
намного лучше, чем дыхание рот в рот.
А как насчет удушья? Это совсем другое. Будет замечено, что кто-то задыхается, хватаясь за горло и изо всех сил пытаясь дышать, а это значит, что он реагирует. Этим людям нужен маневр Геймлиха. Первичная остановка сердца — это очевидный неожиданный коллапс человека, который не реагирует. Остановка сердца приводит к тому, что пораженный человек теряет сознание и падает в обморок в течение нескольких секунд. В редких случаях у пациента с остановкой сердца случаются судороги.
Бентли Дж. Боброу, доктор медицины, медицинский директор Бюро неотложной медицинской помощи и системы травм Министерства здравоохранения штата Аризона, изучил данные из двух источников.Стенограммы из регионального диспетчерского центра пожарного управления Феникса включали информацию о том, что пациенты задыхались, обнаруженные случайными прохожими, независимо от того, были ли они свидетелями их обрушения. В отчетах отделения об оказании первой медицинской помощи 1218 пациентов, которые были свидетелями, указывается, что они задыхались во время или после прибытия сотрудников службы неотложной медицинской помощи (СМП). Среди 481 пациента, получившего СЛР сторонним наблюдателем, выжили 39 процентов задыхающихся, но только 9 процентов из тех, кто не задыхался.
Выполнение непрерывных сжатий грудной клетки может привести к возобновлению дыхания человека, который перестал задыхаться.Это пугает многих людей, и они перестают давить на грудь, но задыхание — признак того, что вы делаете хорошую работу. Продолжайте непрерывно делать компрессии грудной клетки! ♥
Документ без названия
Документ без названия Смерть и умирание
12-8-10
«Подготовка к смерти может быть самым трудным экзаменом из всех, но именно она, в конце концов, освободит нас для жизни».
…………………………………………. ………………….. Полин В. Чен, Заключительный экзамен: Размышления хирурга о смертности
И.смерть
Фазы смерти
агональный («борьба»): коллапс физических систем, когда сердце перестает биться и кровь (кислород и глюкоза) больше не доступна для органов тела
клиническая смерть : прекращение сердцебиения, кровообращения, дыхания и функционирования мозга; для кратковременной интервальной реанимации возможна
смертность : необратимая смерть
Определения смерти
традиционные критерии: отсутствие сердцебиения и дыхания
смерть мозга : необратимое прекращение всей активности в головном мозге и стволе мозга (который контролирует основные рефлексы)
стойкое вегетативное состояние : кора головного мозга больше не показывает электрическую активность, но ствол мозга остается активным
Тревога и страх смерти
тревога смерти : страх смерти и / или процесса смерти
Теория Кублера-Росса: этапы умирания
стадий в ответ на известие о неминуемой смерти
Отказ
Злость
Торг
Депрессия
Приемка
оценка Kubler-Ross
этапов не являются фиксированной последовательностью
лучше всего рассматривать как ответы на вопросы
II.Способы смерти
Традиционные места смерти
дом
больница
дом престарелых
хоспис
Смерть с достоинством
Что делает смерть «хорошей»?
Эвтаназия и «право на смерть»
эвтаназия : прекращение жизни человека, страдающего неизлечимым заболеванием
пассивная эвтаназия : отказ от поддерживающего жизнь лечения, допустив «естественную» смерть
предварительное медицинское распоряжение : письменное заявление о желаемом лечении в случае неизлечимого заболевания
воля к жизни : определенные виды лечения, которые человек хочет или не хочет в случае потери трудоспособности (комы) или неизлечимого заболевания
долгосрочная доверенность на медицинское обслуживание : санкционированное назначение другого лица для принятия решений о медицинском обслуживании лица в случае его недееспособности
добровольная активная эвтаназия : другие агенты (врачи или другие лица) действуют напрямую, по просьбе человека, чтобы положить конец страданиям до естественного конца жизни
самоубийство при содействии
III.Горе и тяжелая утрата
тяжелая утрата : опыт потери любимого из-за смерти
горе : сильный физиологический и психологический стресс
скорбь в ожидании : признание того, что потеря неизбежна, и эмоциональная подготовка к ней
внезапных непредвиденных смертей по сравнению с длительными ожидаемыми случаями смерти
траур : культурные выражения утраты и горя; наши обычаи борьбы со смертью
agonal — Блог
Первые слова моего последнего сообщения в блоге были «Я все еще жив».Что ж, я рад сообщить через 470 дней, что я действительно «все еще жив». С прошлого года у меня был небольшой перерыв. Многое произошло. У меня был очень запоминающийся, но очень загруженный год вождя следующего уровня. Закончил ординатуру (привет классу 15 года). Затем мне посчастливилось получить работу своей мечты в качестве преподавателя в Swedish First Hill. Надеюсь, сейчас я снова смогу вернуться к привычке писать больше. Если нет, то мой следующий пост может быть где-то в 2016 году (на самом деле, скорее всего, это будет в 2016 году).
Говоря о том, чтобы остаться в живых, иногда единственное, что вы можете сделать, чтобы продолжать жить, — это продолжать просто дышать.Это немного изжитое настроение, которое вы, вероятно, увидите на мотивационном плакате с изображением котенка. Но иногда это может быть больше похоже на концерт Pearl Jam в Сиэтле. Иногда это дыхание может указывать на то, что происходит под поверхностью. Вздох. Глубокое дыхание. Все они что-то значат. Но сегодня я изучаю различные типы дыхания паттернов , как они выглядят и что они потенциально могут представлять.
Прежде чем мы рассмотрим паттерны дыхания, нам, вероятно, следует вернуться ко второму году обучения в медицинской школе и посмотреть, что именно происходит с нормальными паттернами дыхания.Не стесняйтесь пропустить следующие два абзаца, если вам это не по душе. Когда вы делаете глубокий вдох, воздух спускается по верхним дыхательным путям к нижним дыхательным путям. Верхние дыхательные пути служат фильтром для различных частиц в дополнение к увлажнению и согреванию. Как только газы достигают нижних дыхательных путей, в первую очередь происходит газообмен. Вам нужен кислород. Вам не нужен углекислый газ. Помните, что легкие имеют двойное кровоснабжение. У вас есть легочное кровообращение, которое отправляет дезоксигенированную кровь по легочным артериям в легкие.Попав в легкие, газообмен происходит в капиллярном русле и отправляет насыщенную кислородом кровь обратно в сердце через легочную вену. С другой стороны, у вас есть бронхиальные артерии, которые отходят от нисходящей аорты и снабжают кровью паренхиму легких. Это основы кровоснабжения.
Как насчет механизма попадания воздуха в легкие и выхода из них? Дыханием управляет группа мышц — «мышцы дыхания». Ваша диафрагма является основным игроком в этом процессе вместе с дополнительными мышцами (грудинно-ключично-сосцевидной, лестничной и межреберной — то есть мышцами, на которые мы смотрим при оценке ретракции).Эти мышцы помогают расширять легкие, что создает отрицательный градиент внутригрудного давления, который помогает направлять воздух в нижние дыхательные пути. Как только вы закончите этот вдох, вы набираете свою жизненную емкость (помните, что VC + RV = TLC) и вводите истечение. Выдох — это пассивный процесс, который, по сути, является функцией упругой отдачи легких и грудной стенки.
Хорошо. Долой нормальное, присоединяйтесь к ненормальному.
* Отказ от ответственности: некоторые из приведенных ниже видео не имеют явного одобрения пациента, указанного издателем, а просмотр других может мешать.Пожалуйста, смотрите на свое усмотрение *
Симптомы терминальной стадии рака головного мозга | Моффит
Пациенты, лица, осуществляющие уход, и их семьи часто задаются вопросом, что произойдет во время последней стадии рака мозга. Это может быть трудное время для семей, поскольку их любимый человек становится все более возбужденным и неизлечимо болеет. В это время делается упор на то, чтобы пациенту было максимально комфортно. Пациент будет особенно сонным, поскольку сонливость является наиболее частым симптомом последней стадии рака мозга, и у него, вероятно, будут проблемы с глотанием, поэтому есть и питье может быть затруднительно.
Другие симптомы, характерные для пациентов с последней стадией рака головного мозга, включают:
- Частые головные боли
- Возбуждение и бред
- Агональное дыхание (затрудненное дыхание, возникающее, когда человек пытается дышать)
- Длительная путаница
- Галлюцинации
- Потеря аппетита
- Потеря зрения
- Непроизвольные движения
- Нарушение функции мочевого пузыря
- Усиление боли
- Охлаждение кожи
Как помочь близкому человеку при последней стадии рака мозга
Важно, чтобы все члены семьи были единомышленниками, когда дело касается заботы о любимом человеке в это трудное время.
75 лет победе над смертью – Наука – Коммерсантъ
В этой монографии начальник лаборатории экспериментальной физиологии по оживлению организма доктор медицинских наук Владимир Неговский подвел итоги нового направления в мировой медицине — реаниматологии, которая родилась в нашей стране в армейских полевых подвижных госпиталях в годы Великой Отечественной войны.
Воскрешение сержанта Черепанова
В трудах историков медицины и в популярных книжках о медицине прошлого часто цитируется эпикриз (краткий вариант) истории болезни сержанта В. Д. Черепанова. Сержант «в 16 часов ранен в правое бедро осколком», который перебил артерии и вены, нервы, а также задел кость. Через два часа он поступил в армейский ППГ, где «умер 8 апреля 1944 года в 19 часов 41 минуту. Смерть последовала от шока и острой кровопотери». Но тем и замечателен этот эпикриз, что это не конец документа. Далее следует запись: «В 19 часов 45 минут — первый удар сердца».
За ней другие: 19 часов 48 минут — «Обозначается сокращение шейной мускулатуры. Начало самостоятельного дыхания». 19 часов 56 минут — «Дыхательное движение грудной клетки». 20 часов — «Вздох. Первое движение диафрагмы». 20 часов 7 минут — «Появился рефлекс роговицы глаз». 20 часов 45 минут — «Появилось сознание». 23 часа — «Состояние тяжелое. Спит. Легко пробуждается. Отвечает на вопросы. Жалуется, что ничего не видит. Пульс учащенный — 114 в минуту, слабого наполнения. Дыхание глубокое, ровное». Сутки спустя — «Полное восстановление зрения. Может быть эвакуирован в тыл».
Если говорить современными словами, сержант Черепанов в течение четырех минут был в состоянии клинической смерти, после чего его вернули к жизни. Предел нахождения человека в этом состоянии — пять-шесть минут, затем наступают необратимые изменения в его мозге. Сержанту повезло, причем дважды: он выжил, сохранив все функции мозга, и его оперировал сам Неговский, то есть по пути эвакуации в тыловой госпиталь за ним был особый пригляд. Тогда такое было нечасто.
Подробно ход его реанимации описан в замечательной книге Льва Фридлянда «Высокое искусство». Ее можно прочитать в интернете, она небольшая. А замечательна она тем, что доктор Фридлянд во время войны сам командовал фронтовыми эвакогоспиталями и не понаслышке знал, о чем пишет. Был лично знаком с Неговским, то есть любые, даже самые небольшие авторские фантазии в данном случае исключены. И наконец, в книге понятным простому читателю языком описан довольно сложный протокол процедуры реанимации тех лет. Если же коротко, то дело было так.
До наступления смерти сержанту Черепанову перевязали сосуды, сделали переливание крови, обложили грелками, впрыскивали камфору, кофеин, адреналин, физиологический раствор. Но его сердце остановилось, он умер. Спустя две минуты ему в дыхательное горло ввели резиновую трубку и мехами начали накачивать в легкие воздух. Это был полевой аппарат ИВЛ того времени, примитивный, но действенный в опытных руках. Увеличивая с его помощью размах искусственного дыхания, помимо притока воздуха обеспечивали растяжение самой легочной ткани больного. Возникавшие при этом в самых мельчайших разветвлениях окончаний нервов легочных стенок нервные импульсы шли в дыхательный мозговой центр и возбуждали его к деятельности. Собственно, точно так же действуют современные ИВЛ.
Одновременно умершему начали переливание крови, но своеобразным способом. При переливании крови ее вливают в вену, а сержанту ее нагнетали в артерию руки, причем под давлением, с помощью аппарата Боброва, еще одного простого, но испытанного временем медицинского прибора времен Русско-турецкой войны 1877–1878 годов, который представлял собой стеклянную банку с резиновой пробкой и проходящими через нее двумя резиновыми трубочками. Через одну резиновой грушей в банку накачивали воздух, создавая в ней давление, через вторую с иглой на внешнем конце под давлением вводили пациенту раствор из банки, в данном случае кровь.
Кровь, нагнетаемая в артерию руки, а оттуда — в аорту, то есть совершающая путь, обратный своему естественному движению, захлопывала аортальные клапаны сердца. В полость сердца она попасть не могла, а шла прямо в коронарные артерии, опоясывающие сердце и питающие только мышцу сердца. Переливание 300 г крови в артерию под давлением нужно было произвести для того, чтобы вызвать первые сокращения сердца, которые позволили бы быстро подвести кровь к мозговым центрам. Это и произошло у сержанта через четыре минуты после его смерти.
Вслед за этим ему произвели переливание еще 700 г крови, но уже в вену, как обычно и делают при работающем сердце, чтобы увеличить во всей сосудистой системе количество циркулирующей крови и заместить потерянную кровь. В первую, 300-граммовую порцию крови был добавлен адреналин. А во второй, 700-граммовой порции крови содержалась в небольшом количестве перекись водорода: она быстро отдает крови свой кислород, а это было критически важно, потому что у сержанта уже четыре минуты не работало сердце и кислородное голодание тканей подошло к опасной черте. Кроме того, к вливаемым в вену 700 г крови добавили 40-процентный питательный раствор глюкозы. Все это заняло 11 минут, семь из которых сержант уже был опять живой.
Главный реаниматолог
За время того выезда на фронт весной 1944 года бригада Неговского произвела 54 реанимации тяжелораненых. 44 из них находились на агональной стадии, а 10 уже умерли. Все 44 агонизировавших остались жить, дальнейшее для них зависело от характера и течения их болезни. У пяти из десяти клинически умерших смерть уже перешла в биологическую еще до начала реанимации. Другие пятеро вернулись к жизни, но четверо из них вскоре умерли: здоровые сердце и легкие не справились с травмами внутренних органов, нанесенными пулями и осколками. Пятым, кто выжил, и был сержант РККА В. Д. Черепанов, 20 лет от роду.
Статистика не выглядит оптимистичной, но дело не в ней, а в том, что в полевых армейских госпиталях Красной армии впервые в истории медицины кардинально поменялась врачебная парадигма: после смерти пациента врачу возможно и должно снова вдохнуть в него жизнь. Врачебный протокол фиксирования момента смерти де-юре официально оставался прежним.
Впервые его в нашей стране и в мире изменит в 1952 году инструкция Министерства здравоохранения СССР «О внедрении в лечебную практику методов восстановления жизненных функций организма, находящегося в состоянии агонии или клинической смерти». Но де-факто клиническая смерть перестала быть концом жизни пациента, и военврачи, твердо это усвоив на войне, после демобилизации перенесли новую идеологию в свои больницы по всей стране.
Профессор Неговский был далеко не единственным реаниматологом на той войне. Просто в силу его личных качеств как ученого и организатора науки он был лидером в этом направлении медицины. Немалую роль играло и его служебное положение. Он с 1936 года возглавлял единственную в стране научную реаниматологическую лабораторию, созданную специально под Неговского после его письма Молотову о необходимости такой лаборатории. Она входила в состав Института нейрохирургии, и непосредственным начальником Неговского был академик Бурденко, который был не просто академиком, а с 1 августа 1941 года главным хирургом РККА в звании комкора (три ромба в петлицах), а с 1943 года — генерал-полковника. Вполне закономерно, что для своих коллег-хирургов Неговский был лицом нового направления в медицине, его фронтменом, хедлайнером, как сказали бы сейчас. И в истории медицины он остался отцом-основателем науки реаниматологии.
Безымянные реаниматологи
По задокументированным данным, которые приводит Неговский в одной из своих послевоенных работ («Применение в клинике комплексной методики оживления при терапии тяжелых стадий шока, агонии и клинической смерти», 1956 год), в годы войны артериальное нагнетание крови для лечения различных терминальных состояний применялось у 1714 больных, из которых остались жить 797 (46,5%). Из упомянутого общего числа больных артериальное нагнетание крови применялось у 1190 больных, находившихся в состоянии тяжелого шока, не поддававшегося лечению обычными методами.
После применения артериального нагнетания крови 57% больных остались жить. У 227 больных артериальное нагнетание крови производилось в агональном состоянии. Остались жить 45% этих прежде неизлечимых больных. У 116 больных метод восстановления жизненных функций организма применен в состоянии клинической смерти. Удалось добиться полного оживления 21 больного (18,1%). То есть военврачи в буквальном смысле этого слова воскресили каждого пятого умершего в полевом госпитале.
В упомянутой выше работе Неговский перечисляет 12 имен этих военврачей, заканчивая ее «и др.». Других было гораздо больше — сколько именно, точно никто не скажет. Но ассистировавшие в 1943–1944 годах его выездной бригаде фронтовые хирурги просто не могли после отъезда Неговского не пробовать применить его методику.
Сложного оборудования для этого, как они видели, не требуется. Все необходимое могли смастерить умельцы из госпитального хозвзвода из автомобильной камеры и стеклянной бутыли с хорошо притертой пробкой. Отчеты в Москву, которые были бы нужны для научных работ и диссертаций, военврачи фронтовых ППГ, естественно, не слали и в статистику Неговского не попадали. Да и принцип метода, который применял Неговский, был многим из них известен со студенческой скамьи из лекций по патофизиологии. А тут они сами увидели его действенность.
Первые попытки реанимации
В 1902 году сотрудник физиологической лаборатории Императорской Санкт-Петербургской академии наук Алексей Александрович Кулябко впервые в мире оживил сердце умершего через 20 часов после его смерти и в течение часа поддерживал его пульсацию, пропуская физраствор через сосуды изолированного сердца. В его опытах питательный раствор вливался в сердце не через вены, которые у человека приносят кровь к сердцу, а через остаток аорты (у человека кровь не входит, а выходит из сердца через аорту). Так был сформулирован закон оживления: в обескровленное сердце кровь надо нагнетать не по ходу ее нормального движения «сердце — аорта», а наоборот: «аорта — сердце».
В 1913 году ассистент кафедры общей патологии медицинского факультета Московского университета Федор Андреевич Андреев умертвил собаку, а затем таким способом ее оживил. Дальше подобные опыты с переменным успехом довольно широко проводились во всем мире, где движение против вивисекции еще не набрало силу. Лекции профессора Андреева по патофизиологии во Втором Московском медицинском институте слушал студент Неговский, но не только он. Похожие лекции читали и во всех остальных медицинских институтах страны.
В 1939 году доктор Иван Антонович Бирилло в клинике Минского мединститута впервые в мире применил внутриартериальное вливание на людях. Первые два внутриартериальных переливания крови он сделал агонирующим больным с крупозным воспалением легких и затем применил его у трех хирургических больных. Во всех пяти случаях вливание крови в артерию под высоким давлением агонирующим больным сопровождалось временным положительным эффектом. Больные выходили из состояния агонии, но умерли через непродолжительное время (от 4 до 23 часов).
Во время финской войны (1939–1940 годы) военврач Бирилло применил его в пяти случаях. Четверо раненых, находившихся в состоянии агонии, впоследствии поправились. А в одном случае, при клинической смерти раненого, наблюдался лишь временный эффект. На той короткой зимней войне еще пять реанимаций провели военврачи Шкловский и Айзман, но раненые умерли, причем только у двоих из них наблюдался временный эффект. Лишь начиная с 1943 года метод реанимации внутриартериальным переливанием крови (иногда его еще называли артериальным центрипетальным нагнетанием) в модификации доктора Неговского начал давать результаты.
Дефибриллятор Гурвича
Окончательно реаниматология сложилась как наука и вошла во врачебную практику после войны. В июле 1948 года приказом министра здравоохранения СССР лаборатория Неговского была выведена из состава Института нейрохирургии и получила статус самостоятельного научного учреждения (ныне это НИИ общей реаниматологии им. В. А. Неговского). В том же 1948 году к Неговскому пришел кандидат наук Наум Лазаревич Гурвич, который лишился работы в Институте физиологии. Его институт находился на стадии расформирования в связи с делом ЕАК (Еврейского антифашистского комитета), а директор института профессор Лина Соломоновна Штерн ждала ареста (в январе 1949 года ее арестовали, в 1952 году приговорили к трем с половиной годам тюрьмы, а в 1958 году реабилитировали).
Доктор Гурвич с 1930-х годов занимался проблемой сердечной фибрилляции —раскоординированного сокращения мышечных волокон сердца, что приводит к трепетанию, частой мелкой дрожи желудочков и предсердий и остановке сердца. В 90% смертей фибрилляция — предвестник клинической смерти. В 1939 году в «Бюллетене экспериментальной биологии и медицины» вышла статья Гурвича (совместно с Г. С. Юньевым) «О восстановлении нормальной деятельности фибриллирующего сердца теплокровных посредством конденсаторного разряда». По сути, там был описан первый в мире работающий дефибриллятор и результаты его успешного применения на лабораторных собаках и кошках.
В 1946 году эта статья была переведена и перепечатана в The American Review of Soviet Medicine. Такой альманах переводных научных статей советских медиков выходил в США в 1945–1946 годах. Всего вышло восемь номеров альманаха, в которых было около 350 научных статей и монографий (в том числе и все вышедшие к тому времени работы Неговского), опубликованных в Советском Союзе с начала 1930-х годов по 1945 год, прежде чем American — Soviet Medical Society, которое было основано в 1945 году и финансировало это издание, приказало долго жить после того, как в 1946 году Черчилль в городе Фултоне, штат Миссури, объяснил американцам, что сотрудничать с Советами по любому поводу, а особенно в науке, «преступное безумие».
К Неговскому Гурвич пришел с готовой темой исследований. Позже Неговский с протокольной точностью вспоминал их первую встречу: «“Нас,— я сказал ему в ответ,— прежде всего интересует мозг. Могли бы Вы помочь нам в изучении электрофизиологии умирающего и работающего мозга?” Его ответ: “Мог бы. Только для этого мне придется изучить это научное направление. Но разве Вас не интересует разработка методов дефибрилляции сердца?” Я ответил: “С фибрилляцией мы кое-как справляемся, а вот мозг при умирании и оживлении для нас пока еще tabula rasa”. Реплика Н. Л. Гурвича: “А если мы с Вами вместе продолжим разработку методов дефибрилляции, то сумеем дефибриллировать сердце не кое-как, а надежно и стойко”. Мое заключение беседы: “Зачисляю Вас в состав нашего коллектива. Продолжайте пока работать по электрофизиологии сердца, а потом окончательно определим направление Вашей научной работы”».
«Окончательно» Гурвичу пришлось работать сразу над двумя проблемами: дефибрилляции сердца в агональный период и выявление послереанимационных осложнений в центральной нервной системе человека и поиски путей их преодоления. Последняя из проблем не решена до сих пор, границы клинической смерти пока не удалось раздвинуть. Но тогда думали иначе. Памятью об энтузиазме послевоенных реаниматологов в этом направлении может служить монография Неговского и Гурвича «Постреанимационная болезнь».
Что же касается исследований Гурвича по дефибрилляции сердца или, иными словами, запуска заново останавливающегося и остановившегося сердца человека без довольно сложной и длительной по меркам реанимации процедуры внутриартериального переливания крови, то в 1952 году в больницы и на станции скорой помощи нашей страны поступил серийный импульсный дефибриллятор Гурвича ИД-1-ВЭИ («Импульсный дефибриллятор-1, Всесоюзный электротехнический институт»). На десять лет раньше, чем серийные дефибрилляторы Лауна поступили в первичное звено американского здравоохранения.
Реанимация сегодня — рутинная медицинская практика, врачи-реаниматологи — обычная врачебная специальность, как терапевт, дерматолог, врач ЛОР и т. д., кстати, весьма востребованная в настоящий момент в связи с пандемией коронавируса. При этом, наверное, мало кто помнит, что три четверти века назад по обе стороны фронта, как обычно, делалось все, чтобы убить человека, но впервые в истории по одну из них делали все возможное, чтобы его воскресить. Было бы неплохо оцифровать наконец статьи Неговского и сотрудников его лаборатории по первым реанимациям в истории медицины, опубликованные в 1942–1945 годах. А то как-то неловко их читать на английском в год 75-летия Победы.
Ася Петухов
Что такое агональное дыхание и как с ним справиться – статья
Самые тяжелые виды дыхания — патологические. Они часто приводят к гибели пациента. Обусловлено это поражением центра дыхания, серьезными нарушениями его жизненных функций. Речь идет о глубоком падении лабильности, а также возбудимости, что приводит к агональному дыханию.
Это весьма угрожающее и гнетущее состояние. Его еще называют криком центра дыхания о помощи, ибо в такой ситуации без вентиляции легких и другой помощи может наступить паралич и гибель организма. Более того, такое состояние возможно при здоровых легких и дыхательных мышцах, а пациент гибнет от расстройства дыхательной регуляции.
Характерные особенности
Период агонии, то есть последней борьбы, организма сопровождается именно агональным дыханием. Перед ним идет пауза, в медицине ее называют терминальной: после ускорения экскурсий дыхание останавливается полностью. Во время данной паузы по причине гипоксии после тахипноэ:
- Пропадает активность клеток головного мозга
- Зрачки принимают расширенную форму
- Рефлексы роговицы угасают
При внезапном прекращении работы сердца преагональная фаза отсутствует. А при смертельных кровопотерях, травматическом шоке, дыхательной недостаточности она может продолжаться несколько часов. После описанной паузы начинается дыхание в агонии.
- Вначале появляется вдох, очень слабый, амплитуда небольшая. В последствие вдохи незначительно усиливаются, достигают своего максимума и уменьшается вновь.
- Иногда вдохи-выдохи резкие. За минуту больной может совершить 2 — 6 экскурсий.
- Затем дыхание останавливается полностью.
Вдохи в агональном состоянии отличаются от нормы, так как они производятся благодаря усилению мышц из дополнительной группы, то есть шейных, туловищных и ротовых. На первый взгляд может показаться, что дыхание пациента эффективное, так как вдыхает он на полную грудь и весь воздух выпускает.
На самом же деле агональное состояние вентилирует легкие весьма слабо, в лучшем случае на 15%. В этот момент неосознанно голова откидывается назад, а рот раскрывается, как бы для глотания воздуха. Это и есть последние толчки из центра дыхания.
Помните!
Агония считается обратимой. Помочь организму можно!
Реанимационные технологии включают непрямой массаж сердца, искусственное дыхание, использование электродефибриллятора, применение миорелаксантов и проведение интубации трахеи, в частности при отеке легких. Если у пациента большая кровопотеря, важно провести внутриартериальное переливание крови, а также плазмозаменяющих жидкостей.
Вам может быть интересно
Агональный дух — это… Что такое Агональный дух?
- Агональный дух
- (гр. – борьба) – это свойство личности, выражающееся в ее готовности и способности продолжительное время находиться в воинственном состоянии, состоянии борьбы, противодействия, соревновательности в любой жизненной сфере – семье, на работе, в дружбе, в общественной жизни. Агональный дух, агональность, агонизм – это слова-синонимы. Явления, обозначаемые посредством этих слов, лежат в основе агрессии, агрессивности, агрессивной семьи, агрессивного учителя. Это тяжелое и трудно преодолимое состояние связано с особенностями нервной системы, воспитанием, а также с неприятием человеком своего социального положения. От агонального духа следует освобождаться, он лишает человека жизненных радостей, держит его в состоянии уныния и осуждения других людей, мешает обращаться. Он – основа нигилизма, байронизма, базаровщины.
Основы духовной культуры (энциклопедический словарь педагога).— Екатеринбург. В.С. Безрукова. 2000.
- Агни Йога
- Агрессивная семья
Смотреть что такое «Агональный дух» в других словарях:
ИСТОРИЯ КУЛЬТУРОЛОГИЧЕСКОЙ МЫСЛИ — возникновение и генезис саморефлексий культуры. Генезис истории мировой культурологич. мысли восходит к тому условному моменту, когда культура начинает рефлектировать свое движение, отмечая в себе содержат. изменения, смысловые сдвиги,… … Энциклопедия культурологии
Агрессивная семья — это тип семьи, большинство членов которой имеют агрессивность как качество личности и поведения. Члены такой семьи, при взаимной поддержке и поощрении, наносят вред или ущерб людям и прежде всего соседям, чужому имуществу, окружающей среде.… … Основы духовной культуры (энциклопедический словарь педагога)
Агрессивность — (лат. – нападение) – качество личности, выражающее ее склонность к насильственным действиям, злым и недобрым суждениям, незаконным желаниям. В основе агрессивности лежит агональный дух, отсутствие тормозных механизмов и плохое воспитание.… … Основы духовной культуры (энциклопедический словарь педагога)
Агрессивный учитель — это учитель, имеющий агрессивный тип поведения и отношений к учащимся. Такой учитель груб, склонен к унижениям и оскорблениям детей, необъективен в оценке их личностных качеств и результатов учения. Как правило, он работает методами авторитарной… … Основы духовной культуры (энциклопедический словарь педагога)
Агон — (греч. agon) состязание, борьба, спорт, опасность, соревнование, соперничество, пронизывающие все сферы жизни древних греков: военную, спортивную, культурную, политическую, судебную. Но отчетливо проявляется соперничество и напряжение уже на… … Человек и общество: Культурология. Словарь-справочник
ДРЕВНЯЯ ГРЕЦИЯ — территория на юге Балканского п ова (см. также статьи Античность, Греция). История Д. Г. охватывает период с нач. II тыс. до Р. Х. по нач. I тыс. по Р. Х. География и этнография Фестский диск. XVII в. до Р. Х. (Археологический музей в Ираклио,… … Православная энциклопедия
Agonal Verbal Rudeness in Speech Behavior of Football Fans (Агональная вербальная грубость футбольных болельщиков)
Экология языка и коммуникативная практика. 2014. № 2. С. 255–268
Агональная вербальная грубость в речевом поведении футбольных болельщиков
В.В. Леонтьев
256
В центре исследования линвоэкологии находится сложная задача установления
признаков экологичности в применении к речевым и текстовым явлениям, рассматриваемым
как факты среды жизнедеятельности людей. Установление данных признаков поможет
разработать принципы «измерения» возможных нарушений гармонии между человеком и
речевой / текстовой средой и рекомендации по оптимальному эмоциональному стилю
общения, с дифференциацией интересов групп коммуникантов и условий их экологического
нахождения в окружающей их информационной среде [Ионова 2013: 89–90]. Именно
поэтому при анализе речевых произведений, созданных «здесь и сейчас», лингвоэкологам
следует вместе с социолингвистами и прагмалингвистами обращать самое пристальное
внимание на уместность высказываний, учитывая широкий коммуникативный контекст,
факторы адресанта и адресата. Об экологичности / неэкологичности анализируемого
речевого произведения также может свидетельствовать интонационный рисунок
высказываний, кинесика и проксемика, сопровождающие данное высказывание.
Среди многочисленных параметров экологичного общения, объединенных термином
«хорошая речь», наряду с сообразной ситуации вежливостью, доброжелательностью и
стремлением коммуникантов избегать негативных оценок друг друга, в языкознании
выделены параметры солидаризации, сотрудничества, этичности, скоординированных
действий по созданию общего эмоционального центра и т.д. К параметрам неэкологичного
общения, объединенных термином «нехорошая речь», относятся нанесение обид,
оскорблений, пренебрежение интересами адресата, использование негативных оценок как
личности в целом, так и отдельных ее поступков, неуважительное отношение к адресату,
диффамация, грубость со стороны адресанта, негативная вежливость, категоричность
суждений и др. [Шаховский, Солодовникова 2013: 25–26]. Среди приведенных здесь
параметров общения самым сложным с точки зрения экологической оценки, по нашему
мнению, является параметр грубости.
Сложность вычленения данного параметра объясняется сложностью самогò понятия
«грубость», а также значительной трудностью разграничения понятий «грубость» и
«невежливость». Только с развитием прагмалингвистики и социолингвистики, с поворотом
постмодернистских (дискурсивных) теорий вежливости [Culpeper 1996, 2005, 2010, 2013;
Locher, Watts 2005; Mills 2003; Watts 2003] (см. обзор в [Леонтьев 2013а, 2013б]) в сторону
изучения не только кооперативного, но и конфликтного, некооперативного общения
лингвисты активно занялись анализом многочисленных проявлений невежливости и
грубости в речевом поведении коммуникантов.
изУбийство и безмятежность в Как мы умираем: Размышления о последней главе жизни Шервина Б. Нуланда Винтажные книги Хотя жизнеспособность мозга в настоящее время является юридическим критерием, по которому смертность определена, есть еще полезность освященным веками способом в котором врачи-клиницисты всегда диагностировали смерть. Клиническая смерть термин, используемый для обозначения этого короткого интервала после того, как сердце наконец остановился, во время которого нет кровообращения, нет дыхания и нет доказательств функции мозга, но когда спасение возможно.Если эта остановка происходит внезапно, как при остановке сердца или массивном кровотечении, остается короткое время прежде, чем жизненно важные клетки потеряют свою жизнеспособность, во время чего такие меры, как сердечно-легочные реанимация (СЛР) или быстрое переливание крови могут привести к реанимации человек, чья жизнь, казалось бы, закончилась — время, вероятно, не более чем четыре минуты. Это драматические моменты, о которых мы читаем и видим в изображении на экранах наших телевизоров. Хотя попытки обычно бесполезны, они преуспевают достаточно часто, чтобы при соответствующих обстоятельствах они следует поощрять.Потому что люди с наибольшей вероятностью выживут в клинических условиях. смерть — это те, чьи органы наиболее здоровы и у которых нет терминальной рак, например, или ослабляющий артериосклероз или слабоумие, их продолжение существования все еще возможно и потенциально наиболее ценно для общества, по крайней мере, с точки зрения способности вносить свой вклад. По этой причине что принципам СЛР следует обучать каждого заинтересованного человека. Клиническая смерть часто предшествует (или сопровождается ее первыми признаками) лишь кратковременным периодом, названным агональной фазой.Прилагательное agonal используется клиницистами для описания видимых событий, которые имеют место когда жизнь находится в процессе выхода из протоплазмы, слишком скомпрометирована чтобы выдержать это дольше. Как и его этимологический двойник, агония, это слово происходит от от греческого агон, обозначает борьбу. Мы говорим о «смерти» агонии » даже если умирающий слишком далеко зашел, чтобы знать о них, и даже хотя многое из того, что происходит, происходит просто из-за мышечного спазма, вызванного терминальная кислотность крови.Агональные моменты и вся последовательность событий частью которых они являются, может произойти во всех формах смерти, будь то внезапная смерть. или после длительного периода заката до неизлечимой болезни, как в рак. Явная борьба агональных моментов подобна некой вспышке насилия. протеста, зарождающегося глубоко в примитивном бессознательном, бушующего против слишком поспешный уход духа; независимо от его подготовки четными месяцами из-за предшествующей болезни организм часто не хочет соглашаться на развод.В крайние моменты агонии быстрое наступление окончательного забвения сопровождается либо прекращением дыхания, либо короткой серией сильных волн. задыхается; в редких случаях могут быть и другие движения, например яростное сжатие мускулов гортани Джеймса Маккарти в ужасающий лай. Одновременно грудь плеч иногда поднимается один или два раза, и может быть кратковременное агональные судороги. Агональная фаза переходит в клиническую смерть, а оттуда в постоянство смертности. Появление только что безжизненного лица нельзя спутать с потерей сознания. Через минуту после того, как сердце перестает биться, лицо начинает приобретать вид. безошибочная серо-белая бледность смерти; странным образом, особенности очень скоро кажутся похожими на труп даже тем, кто никогда раньше не видел труп. Труп мужчины выглядит так, как будто его сущность покинула его, и она имеет. Он плоский и бесцветный, более не надутый жизненным духом. греки называли пневмой.Яркая полнота ушла; он «раздет для последнего рейса «. Тело мертвого человека уже начало процесс сжатия — через несколько часов он будет казаться «почти наполовину самим собой». Ирв Липсинер воспроизвел дефляцию, выдохнув через сжатый воздух. губы. Не зря мы говорим о недавно умерших, что они умерли. | © Copyright Шервин Б. Нуланд, 1993. Все права защищены.Никакая часть этого произведения не может быть воспроизведена или передана в любой форме или любыми средствами, электронными или механическими, включая ксерокопирование, запись, или любая система хранения или поиска информации, изобретенная сейчас или в будущем, без письменного разрешения Издателя. |
Понимание шумного дыхания и моделей дыхания в конце срока службы — Консультационные услуги HPC
В конце жизни есть несколько симптомов, которые привлекают внимание, например, шумное, булькающее дыхание, которое может произойти.Медицинские работники и члены семьи могут остаться с воспоминаниями о том, что человек изо всех сил пытался дышать, когда он умирал или, что еще хуже, считал, что причина смерти человека заключалась в том, что его легкие были переполнены жидкостью. Знакомство с нормальными изменениями, происходящими с дыханием во время смерти, помогает всем медицинским работникам понять, что они наблюдают, — это то, чего мы можем ожидать. Когда мы понимаем, что этот естественный процесс не вызывает дискомфорта или беспокойства у умирающего, мы лучше можем обеспечить лечение симптомов и обучение здоровью, чтобы поддержать близких пациента.
Агональное дыхание
По мере того, как тело умирает, дыхание постепенно становится исключительно непроизвольным действием. Если раньше мы имели какое-то сознательное влияние на наше дыхание (то есть способность умышленно задерживать дыхание), то в конце жизни дыхание все больше контролируется умирающим стволом мозга. Это означает, что дыхание рефлексивно и больше не является ответом на сознательное осознание. Агональное дыхание в конце жизни — это не «желание или голод по воздуху», а, скорее, основной рефлекс умирающего мозга.
Вспомогательные мышцы грудной клетки могут управляться паром мозга в конце жизни, что делает дыхание менее скоординированным, быстрым и затрудненным, а также может издавать хрюканье или стонущие звуки при выдохе. В то время как хрюканье или стоны с усилением дыхательной работы являются причиной вмешательства у человека, который еще не достиг конца жизни, у умирающего эти звуки создаются воздухом, нагнетаемым через расслабленные голосовые связки. Это мало чем отличается от шума ветра, дующего сквозь группу деревьев в ненастный день.
На вынос:Один из способов определить, связаны ли стоны или кряхтения, которые вы слышите, с бедствием в конце жизни, — это посмотреть, издается ли звук при выдохе. Если стон или кряхтение не сопровождается какими-либо другими признаками дистресса, важно научить близких пациента и заинтересованных членов команды, что звук не связан с неконтролируемым дистрессом.
Апноэ дыхание
Когда мозг умирает, дыхательная система часто реагирует периодами бездыхания (апноэ), когда время между вдохами становится все длиннее.Частота дыхания может снизиться до менее 8 вдохов в минуту. Длительное бездыхание может сопровождаться несколькими быстрыми вдохами, которые являются формой апноэ дыхания, называемой Чейна-Стокса.
На вынос:Важно отметить, что во время фазы умирания применение кислорода не улучшает дыхательную функцию или оксигенацию при агональном или апноэ. Фактически, из-за такого режима дыхания кислород вряд ли попадает глубоко в легкие и часто приводит к высыханию носа и рта, что может привести к дискомфорту, кровотечению и увеличению выработки секрета.Если пациент испытывает дискомфорт при дыхании (например, расширение носа, напряжение лица), опиоиды считаются лечением первой линии, так же как и изменение положения для комфорта.
Шумное дыхание (концевые выделения, конгезия)
Шумное дыхание в конце жизни ошибочно называют «предсмертным хрипом», «утоплением» или «удушьем». «Влажные» или «булькающие» звуки вызваны тем, что воздух проходит через скопившиеся выделения из ротовой полости и дыхательных путей, пациент больше не может глотать или откашливаться — пациент все еще может быть полностью или частично в сознании или без сознания.Звуки влажного дыхания могут возникать при вдохе или выдохе. В основном они слышны из полости рта, но могут быть услышаны в легких при аускультации. Смертельные выделения могут происходить вместе с агональным дыханием, вызывая булькающие стоны или ворчание на выдохе, что может быть очень шумным, и для тех, кто не осознает, что они не являются признаком умирающего человека, находящегося в бедственном положении, это может расстраивать.
На вынос:Обучение шумному дыханию до и во время процесса смерти необходимо для того, чтобы пациент, его близкие и все члены бригады по уходу правильно понимали нормальные изменения, которые могут произойти.Некоторые люди могут найти сравнение шумного дыхания в конце жизни с храпом как полезный способ понять звуки. Брошюра «Когда кто-то умирает» доступна поставщикам медицинских услуг в любых условиях (община / долгосрочная помощь / неотложная помощь) в качестве инструмента, позволяющего пациентам и их семьям преодолевать эти обычные признаки и симптомы смерти.
- Лекарства (холинолитики) могут быть назначены для предотвращения дальнейшего образования секрета, но важно отметить, что они не высушивают уже скопившиеся секреты.
- Тщательный и регулярный уход за полостью рта предотвратит образование излишней слюны в полости рта.
- Регулярное изменение положения пациента может помочь естественному оттоку секрета изо рта. Отсасывание никогда не показано для удаления терминальных выделений, так как оно может быстро пересушить слизистую оболочку, вызывая повышенную выработку секрета, и может стимулировать рвотный рефлекс у пациента, который не может для защиты дыхательных путей 3 .
- Феррелл Б.И Койл, Н. (2010). Оксфордский учебник паллиативного ухода. 3-е изд. Нью-Йорк, Нью-Йорк: Издательство Оксфордского университета.
- Норландер, Л. (2008). Чтобы всегда комфортно. Индианаполис, IN: Sigma Theta Tau International.
- Паллий Канада. (2018). The Pallium Pocketbook: рецензируемый ресурс, на который есть ссылки, 2-е изд. Оттава, Канада: Pallium Canada.
Совет месяца по загрузке
PDF — Шумное дыхание и модели дыхания в конце срока службы
Видео — дополнительная информация о шумном дыхании и паттернах дыхания в конце срока службы
Статья о судебном вскрытии
Введение
Судебно-медицинское вскрытие — это вскрытие, проводимое после смерти для решения судебно-медицинских задач.Судебно-медицинское вскрытие также называется судебно-медицинским вскрытием. Проведение судебно-медицинской аутопсии следует инструкциям соответствующего юридического органа, ответственного за судебно-медицинское расследование внезапных, неожиданных, подозрительных, таинственных, неосведомленных, неясных, необъяснимых или спорных смертей, смертей в результате преступных действий, промышленных смертей и смертей, связанных с медицинскими или хирургическими заболеваниями. лечение, в котором предполагается медицинская халатность или смерть от наркоза. Короче говоря, все случаи неестественной смерти (убийство, самоубийство, несчастный случай), подозрительные смерти и неожиданные смерти требуют юридического расследования, которое включает вскрытие как часть процесса сбора доказательств.
Юридическим органом, направляющим хирурга-патологоанатома / судебного патологоанатома на проведение судебно-медицинской экспертизы, может быть коронер, судмедэксперт, судья, полиция или фискальный прокурор, поскольку правовые нормы существенно различаются по всему миру. Проведение судебно-медицинской экспертизы является частью судебно-медицинской системы расследования случаев смерти. Тип судебно-медицинской системы расследования смерти варьируется от страны к стране и даже может отличаться внутри страны. Например, в Соединенных Штатах Америки преобладают система коронер и судебно-медицинская экспертиза при расследовании случаев смерти.В Индии судебно-медицинское расследование смерти проводят магистрат или полиция. В Шотландии фискальная прокуратура расследует случаи смерти, требующие дополнительных объяснений. В других регионах (Англия, Уэльс и Северная Ирландия) Соединенного Королевства коронер расследует случаи смерти, требуя дальнейших объяснений.
Проблемы, вызывающие озабоченность
Цели и задачи судебно-медицинской экспертизы
Цели и задачи судебно-медицинской экспертизы различаются от одного случая к другому и могут быть специфичными для конкретного случая.Тем не менее, в целом, цели проведения судебно-медицинской экспертизы следующие:
- Установить личность погибшего
- Определить причину смерти
- По возможности помочь в подтверждении или опровержении предполагаемого способа смерти
- Для оценки времени после смерти (посмертный интервал)
Установление личности умершего имеет первостепенное значение при проведении судебно-медицинской экспертизы неизвестного тела.Иногда важно также подтвердить личность умершего.
Причиной смерти является травма в случае насильственной смерти или болезнь в случае естественной смерти. Причина смерти может быть естественной или неестественной. Например, если травма головы является причиной смерти в целом, то травма головы может быть случайной, суицидальной или смертельной. Смерть от травмы головы может наступить в результате случайного падения с высоты, суицидального прыжка с вершины высокого сооружения или преднамеренного толчка с террасы на крыше, в этом последнем случае смерть считается смертельной.Если быть более точным, рассмотрим субарахноидальное кровоизлияние как причину смерти. Субарахноидальное кровоизлияние может быть результатом спонтанного разрыва ягодной аневризмы (естественная манерная смерть) или может быть вторичным по отношению к тупому силовому удару по голове (неестественная манерная смерть).
Однако стоит отметить, что окончательный вердикт относительно способа смерти выносится Судом в большинстве юрисдикций по всему миру, поскольку мнение о способе смерти основывается не только на медицинских доказательствах, но в большей степени на других косвенных доказательствах. .Медицинские доказательства — это лишь часть головоломки.
В случае вскрытия плода или вскрытия новорожденного, следующие конкретные юридические цели являются следующими: нет (для оценки жизнеспособности плода)
В случае тела, выловленного из воды, одна из конкретных юридических целей проведения вскрытия состоит в том, чтобы определить, было ли причиной смерти утопление или человек умер каким-либо другим способом, а затем тело было сброшено в воду. вода, чтобы скрыть преступление.Аналогичная проблема возникает в случаях имитации повешения, когда виновные в убийстве представляют его как самоубийство. В случае пожара в здании особые судебно-медицинские цели проведения вскрытия заключаются в том, чтобы определить, умер ли человек от ожогов или иным образом (например, при падении кирпичной кладки во время пожара в здании или от вдыхания труднопроходимых газов) и дифференцировать прижизненные ожоги от посмертных ожогов. Обнаружение при вскрытии наличия частиц сажи в дистальных отделах дыхательных путей и обнаружение дополнительного исследования при вскрытии наличия карбоксигемоглобина (COHb) в крови не обязательно доказывают, что ожоги на поверхности тела являются предубойными, но что жертва была жива во время пожара. в процессе [1], что не является одним и тем же выводом.Тело, извлеченное из пожара, может иметь кожные ожоги, полученные до смерти, после смерти или в обоих случаях. Продолжение воздействия огня на кожу после смерти по сравнению с кожей, обожженной перед смертью, обычно скрывает прижизненные признаки ожогов и представляет собой проблему для судебно-медицинского патологоанатома при определении характера ожогов. Такая ситуация может возникнуть даже при авиакатастрофах, где есть пожар. Иногда показания (связанные с характером ожогов и причиной смерти) судебно-медицинского эксперта в Специальном следственном суде, проводимом в обстоятельствах авиакатастрофы, неправильно понимаются непрофессиональным персоналом СМИ и неправильно публикуются в ежедневных газетах. .
В судебно-медицинской практике не всегда просто определить причину смерти. Цитата из статьи профессора Стивена Корднера, опубликованной в Lancet: « Существенная задержка между травмой и смертью, несмертельная травма, ускоряющая смерть в относительно короткий промежуток времени по естественным причинам, особенность жертвы, которая приводит к смертельной травме, оставшейся для выживания, » — это реальность. часто встречается при судебно-медицинских вскрытиях. [2] Хирурги-аутопсисты также часто сталкиваются со случаями, когда патологические свидетельства травмы или заболевания стираются расширенными патологическими изменениями, а иногда и со случаями, когда мнение о причине смерти полностью зависит от интерпретации косвенных доказательств.[2] Более того, при вскрытии они часто видят случаи с множеством конкурирующих потенциальных причин смерти. [3]
Предварительные процедуры / формальности судебно-медицинской экспертизы
- Для проведения судебно-медицинской экспертизы информированное согласие законных наследников / родственников не требуется, так как цель проверки любого преступного компонента, связанного с смертью, будет затруднена, если отказ потенциально виновных лиц может помешать проведению судебно-медицинской экспертизы. Тем не менее, формально, есть обычай информировать законных наследников о проведении судебно-медицинской экспертизы.Тело, подлежащее вскрытию, передается хирургу-патологоанатому / судебному патологоанатому юридическим органом, а группа судебно-медицинских экспертов возвращает вскрытое тело судебному органу. Затем законный орган официально передает тело законным наследникам для совершения последнего обряда. При любых обстоятельствах необходимо задокументировать цепочку опеки над мертвым телом.
- Во время судебно-медицинской экспертизы не должен присутствовать случайный наблюдатель. Следует вести реестр, в котором указываются имена тех лиц, которые имеют законное право присутствовать при судебно-медицинском вскрытии.
- Лучшее место для судебно-медицинской экспертизы — это хорошо оборудованная, хорошо вентилируемая и хорошо освещенная комната для вскрытия, примыкающая к моргу. Тем не менее, судебно-медицинские вскрытия также проводятся на месте обнаружения разложившегося тела, в месте эксгумации трупа или во временном порядке, организованном на месте массовых бедствий, в зависимости от обстоятельств.
- Судебно-медицинские вскрытия должны входить в компетенцию врачей, прошедших подготовку и сертифицированных по специальности судебно-медицинская экспертиза.Тем не менее, в развивающихся странах врачи нередко не имеют специальной подготовки в области судебно-медицинской экспертизы для проведения вскрытий, когда нет квалифицированного хирурга-криминалиста-аутопсиста, особенно в сельских и отдаленных регионах огромной страны [4] [5].
Хирург-патологоанатом / патологоанатом
Всегда подчеркивается важность способности наблюдения и интерпретации результатов вскрытия, осведомленности о различных возможностях, а также гибкости и непредвзятости хирурга-аутопсиста.[6] Неспособность поддерживать высокий стандарт медицинской помощи при патологоанатомическом исследовании из-за низкого уровня компетентности в судебно-медицинской экспертизе может привести к ошибкам в заключении хирурга-аутопсиста, что приведет к ошибкам и, в конечном итоге, к несправедливости. [6] В литературе сообщается о судебно-медицинских вскрытиях с ошибочными мнениями относительно причины смерти, что дополнительно подчеркивает необходимость адекватной подготовки хирурга-аутопсиста. [5]
Процедура судебного вскрытия
Для установления окончательной причины смерти необходимо полное или полное вскрытие.[7] Неполные вскрытия, включая ограниченные вскрытия, аутопсии иглой или эндоскопические вскрытия, которые являются сравнительно менее инвазивными или неинвазивными, обычно не являются частью судебно-медицинской практики. [7] Тем не менее, судебный орган может санкционировать незаконченные патологоанатомические исследования [8]. В случаях массовых бедствий, когда идентификация умершего является приоритетом, в развивающихся странах время от времени проводится только внешнее патологоанатомическое обследование с последующими дополнительными расследованиями, связанными с судебно-медицинской идентификацией, или без них.[8] В таких обстоятельствах массовых бедствий, когда сравнительный анализ ДНК невозможен, неидентификация или неправильная идентификация умершего не редкость. [8] Рекомендации заключаются в том, что идентификация всех жертв массовых бедствий на основе ДНК должна быть обязательной и рассматриваться в дополнение к другим подтверждающим выводам, связанным с идентификацией, даже в развивающейся стране [8]. Полное вскрытие трупов пилота и второго пилота при авиакатастрофе является обязательным, так как оно может выявить факторы, связанные с пилотом (например, болезненное состояние, вызывающее внезапную естественную смерть, присутствие алкоголя или наркотиков на воздухе). токсикологический анализ), которые могут вызвать авиакатастрофу.[9] Полное вскрытие тел других авиапассажиров не является обязательным во многих юрисдикциях по всему миру.
Полное судебно-медицинское вскрытие включает в себя внешний осмотр тела (включая осмотр одежды и принадлежностей на теле), внутренний осмотр, а также сбор и сохранение различных материалов для любых указанных дополнительных исследований.
Расположенный спереди I-образный разрез — это наиболее распространенный разрез кожи на поверхности тела, используемый для вскрытия грудной и брюшной полостей.Два других обычно используемых традиционных разреза кожи включают Y-образный разрез , и модифицированный Y-образный разрез . [10] Отражение кожи X-образным разрезом спины и конечностей полезно для обнаружения и оценки скрытых подкожных кровоизлияний в случаях смерти в условиях содержания под стражей. [11]
Коронковый разрез — это обычно используемый разрез кожи, используемый для открытия полости черепа. Скальп надрезается в коронарной плоскости, начиная с сосцевидного отростка, за ухом, проходит через макушку, чтобы достичь противоположного сосцевидного отростка.Таким образом, используется бистоидный разрез кожи головы вдоль коронковой плоскости.
Ниже приведены четыре иллюстрированных метода вскрытия, которые описаны в «Справочнике по практике вскрытия » Юргена Людвига и других местах. [12]
- Техника Вирхова
- Этот метод предполагает удаление органов по одному
- Техника Рокитанского
- В этом методе используется диссекция органов на месте
- Техника Гона
- В этом методе шейные и грудные органы, органы брюшной полости и мочеполовая система удаляются как отдельные блоки органов (удаление « en bloc «)
- Техника Летюля
- Обычной практикой является метод удаления шейных, грудных и брюшных органов в виде блока одного органа (удаление « en masse »).
В дополнение к полному и тщательному вскрытию трупа в рамках судебно-медицинской экспертизы также следует позаботиться о следующем:
- Получение фотографий и видеофильмов для будущего использования в качестве доказательств в Суде
- Хранение образцов (внутренних органов и жидкостей тела) для химического / токсикологического анализа, гистопатологического / микроскопического исследования и / или других дополнительных исследований, как указано выше
- Восстановление вскрытого тела до наилучшего возможного косметического состояния перед передачей в соответствующий юридический орган
- Предоставление подробного письменного отчета о патологоанатомическом исследовании результатов вскрытия и их выводов, сделанных на основе научных рассуждений.
Обычно считается, что дополнительные исследования аутопсии включают химический / токсикологический анализ внутренних органов и жидкостей тела, а также гистопатологическое / микроскопическое исследование различных органов.
Прочие дополнительные исследования (не исчерпывающий список) включают исследование:
- Кровь для группы
- Внутренности и кровь для микробиологического посева
- Биологические жидкости для посмертной химии (танатохимии)
- Например, оценка уровня калия в стекловидном теле полезна для оценки времени, прошедшего после смерти во время вскрытия в раннем посмертном периоде.
- Вагинальные мазки, мазки из ануса, мазки от следов укусов и т. Д.
- Пятна на коже или ткани / одежде
- Материал для ДНК-типирования
Клиническая значимость
О внезапной и необъяснимой смерти, а также о загадочной и подозрительной смерти следует сообщать в соответствующий судебный орган. В таких обстоятельствах не следует выдавать свидетельство о смерти (свидетельство о причине смерти) без официального судебно-медицинского расследования смерти, проводимого судебным органом.Смерть, которая на первый взгляд не связана с уголовным преступлением, при дальнейшем расследовании может оказаться преступной смертью.
Другие проблемы
Отрицательное вскрытие
Вскрытие без каких-либо положительных результатов, которое не позволяет установить причину смерти с помощью общего, микроскопического, токсикологического и другого необходимого дополнительного исследования, считается отрицательным вскрытием.
Неизвестное вскрытие
Полное, тщательное вскрытие с его дополнительными данными, которое не служит цели установления причины смерти, несмотря на наличие тривиальных / неясных / неясных результатов, называется неясным вскрытием.Плохо информированное мнение часто оказывается хуже, чем полное отсутствие мнения. В отсутствие заключения юридический орган, расследующий смерть, будет, по крайней мере, осведомлен о пробелах в его / ее доказательствах / расследовании, а не будет обманут спекулятивными или спланированными заявлениями хирурга-патологоанатома / патологоанатома.
Как правило, при отрицательном или неясном вскрытии причина смерти остается неустановленной, несмотря на полное и тщательное вскрытие, включая дополнительные лабораторные анализы.Такие вскрытия, при которых причина смерти остается невыясненной, несмотря на тщательную проработку случаев, не редкость в судебно-медицинской практике [13] [14]. С помощью передовых методов лабораторного исследования устанавливается причина смерти при малоизвестных вскрытиях [15]. Тем не менее, судебно-медицинские вскрытия могут быть либо отрицательными, либо неясными даже в последнее время.
Второе вскрытие
Второе вскрытие — это то, которое следует за первым вскрытием того же тела. Некоторые из обстоятельств повторного вскрытия включают репатриацию тела и эксгумацию ранее вскрытого тела.[16] [17]
Эксгумация
Эксгумация — это законное извлечение ранее захороненного тела в медицинских целях, когда патологоанатомическое исследование является обязательной задачей. За эксгумацией следует либо первое вскрытие, либо повторное вскрытие в свете новой подозрительной информации. [18] [17] Эксгумация нервной ткани с последующим вскрытием, проводимым в судебно-медицинских целях, также является важным инструментом для обучения и подготовки резидентов по специальностям судебной медицины или аспирантов.[19]
Эксгумация обычно проводится по одной из следующих причин [18] [20] [21] [22] [23] [24]]:
- Если появилась новая соответствующая информация или обоснованные утверждения, предполагающие смерть в результате уголовного преступления. действия, вызванные ядом или травмой, возникают:
- Например, в Тунисе тело, захороненное в 1979 году без вскрытия, было эксгумировано в 2011 году более 30 лет спустя, поскольку родственники сомневались в сообщенной причине смерти.
- Судебно-медицинское вскрытие, проведенное эксгумированного тела в Швейцарии через год после захоронения, выявило действительную причину смерти с изменением способа смерти с естественной на случайную
- Останки первого президента Палестинской национальной администрации Ясира Арафата были эксгумированы в 2012 году — новое расследование смерти Арафата в 2004 году было проведено после того, как швейцарская лаборатория обнаружила следы смертоносного радиоактивного изотопа полония-210 на его одежде.
- Если подтверждение личности считается необходимым для различных гражданских и уголовных целей
- Если заключение первого патологоанатомического исследования необъяснимо или неоднозначно
Должны быть приняты строгие меры для идентификации могилы и гроба (если применимо), чтобы не было ошибки при эксгумации тела для вскрытия. [25]
Артефакты вскрытия
Интерпретация результатов внешнего и внутреннего патологоанатомического обследования имеет первостепенное значение для системы уголовного правосудия, поскольку экспертное заключение хирурга-аутопсиста влияет на исход дела, вынесенного Судом.В этом контексте хирург, проводящий вскрытие, должен знать об артефактах (артефакты реанимации, агональные артефакты и посмертные артефакты), которые могут присутствовать во время вскрытия.
Процитируем: « Посмертный артефакт рассматривается как любое изменение, произведенное в теле или любая особенность, появившаяся в теле после смерти, что часто приводит к большой путанице в отношении его природы и причинно-следственной связи, а также часто приводит к неправильному толкованию юридически значимого с медицинской точки зрения прижизненная находка или сама по себе ошибочно считается важной прижизненной находкой «.[26] Изменения, происходящие во время агонального периода, и травмы, полученные во время реанимационных мероприятий, также могут создавать трудности интерпретации для хирурга-аутопсиста. [27] [28]
Улучшение результатов команды здравоохранения
Проведение судебно-медицинской экспертизы как части судебно-медицинского расследования смерти имеет первостепенное значение для понимания обстоятельств смерти в каждом цивилизованном обществе. Во многих юрисдикциях по всему миру проведение судебно-медицинской экспертизы требуется в случаях неестественной смерти, смерти от внезапных естественных причин и смертей, произошедших при подозрительных или необычных обстоятельствах.Хотя судебно-медицинская система расследования случаев смерти и стандарты судебно-медицинской экспертизы различаются от страны к стране, цели и задачи в основном остаются теми же.
Судебные эксперты с гордостью отмечают, что судебно-медицинские вскрытия на протяжении многих лет внесли значительный вклад в дело справедливости и служения человечеству. Все члены медицинской бригады, включая врачей, не являющихся судебно-медицинскими экспертами, и медсестер, работающих в межпрофессиональной бригаде, должны знать о смерти в результате необычных или подозрительных обстоятельств и направлять эти случаи на судебно-медицинское вскрытие.[Уровень 5]
Обзор факторов, связанных с успешным распознаванием агонального дыхания и остановки сердца операторами службы 9-1-1: дизайн и методология | BMC Emergency Medicine
Neumar RW, Ward KR: Сердечно-легочная остановка. Концепции неотложной медицины и клиническая практика. Под редакцией: Розен П. 1998, Сент-Луис: Мосби, 35-60. 4
Google ученый
Jacobs I, Nadkarni V, Bahr J, Berg RA, Billi JE, Bossaert L, et al: Отчеты об остановке сердца и сердечно-легочной реанимации: обновление и упрощение шаблонов Utstein для реанимационных реестров.Заявление для медицинских работников целевой группы Международного комитета по связям по реанимации (Американская кардиологическая ассоциация, Европейский совет реанимации, Австралийский совет реанимации, Совет реанимации Новой Зеландии, Канадский фонд сердца и инсульта, Межамериканский кардиологический фонд, Совет реанимации Южная Африка). Реанимация. 2004, 63: 233-49. 10.1016 / j.resuscitation.2004.09.008.
Артикул PubMed Google ученый
Месснер Т., Лундберг В. Тенденции внезапной сердечной смерти в северной Швеции, регион МОНИКА, 1985–1999 гг. J Intern Med. 2003, 253: 320-8. 10.1046 / j.1365-2796.2003.01102.x.
CAS Статья PubMed Google ученый
Zheng ZJ, Croft JB, Giles WH, Mensah GA: Внезапная сердечная смерть в Соединенных Штатах, 1989–1998 гг. Циркуляция. 2001, 104: 2158-63. 10.1161 / hc4301.098254.
CAS Статья PubMed Google ученый
Vaillancourt C, Stiell IG, Канадская группа исследования сердечно-сосудистых исходов: Помощь при остановке сердца и неотложная медицинская помощь в Канаде. Может J Cardiol. 2004, 20: 1081-90.
PubMed Google ученый
Cummins RO, Ornato JP, Thies WH, Pepe PE: Повышение выживаемости при внезапной остановке сердца: концепция «Цепи выживания». Заявление для профессионалов здравоохранения от Подкомитета по продвинутой кардиологической поддержке жизни и Комитета по неотложной кардиологической помощи Американской кардиологической ассоциации.Тираж. 1991, 83: 1832-47.
CAS Статья PubMed Google ученый
Stiell IG, Wells GA, Field B, Spaite DW, Nesbitt LP, De Maio VJ и др.: Продвинутая поддержка сердечной жизни при внебольничной остановке сердца. N Engl J Med. 2004, 351: 647-56. 10.1056 / NEJMoa040325.
CAS Статья PubMed Google ученый
Министерство здравоохранения и долгосрочного ухода Онтарио: Служба неотложной медицинской помощи — Центральный центр связи скорой помощи.[http://www.health.gov.on.ca/english/public/program/ehs/cacc/cacc_mn.html]
Министерство здравоохранения и долгосрочного ухода Онтарио: Службы неотложной медицинской помощи — Образование — Вопросы и ответы [http://www.health.gov.on.ca/english/public/program/ehs/qa/dispatch_qa.html]
Национальные академии экстренной помощи: ресурсы Системы экстренной отправки . [http://www.emergencydispatch.org/res_EDS.php]
Аткинсон П.Р., Бингем Дж., МакНичолл Б.П., Лоан М.А., Вуттон Р.: Телемедицина и сердечно-легочная реанимация: значение видео-ссылки и телефонных инструкций насмешливому прохожему.J Telemed Telecare. 1999, 5: 242-5. 10.1258 / 1357633991933783.
CAS Статья PubMed Google ученый
Картер В.Б., Айзенберг М.С., Халлстром А.П., Шеффер С.: Разработка и внедрение инструкций по неотложной СЛР по телефону. Ann Emerg Med. 1984, 13 (9 Pt 1): 695-700. 10.1016 / S0196-0644 (84) 80730-1.
CAS Статья PubMed Google ученый
Flesche C, Grundmann M, Tarnow J: Он-лайн телефонная инструкция по экстренной сердечно-легочной реанимации (CPR). 3-5. 1995, апрель; Париж, Франция
Google ученый
Vaillancourt C, Verma A, Trickett J, Crete D, Beaudoin T, Nesbitt L, et al: Оценка эффективности инструкций по диспетчерской сердечно-легочной реанимации. Acad Emerg Med. 2007, 14: 877-83.
Артикул PubMed Google ученый
Американская кардиологическая ассоциация: Часть 4. Базовая поддержка жизни взрослых. Тираж. 2005, 112 (Приложение 24): IV 19-IV 34.
Google ученый
Bang A, Herlitz J, Martinell S: Взаимодействие между диспетчером скорой медицинской помощи и вызывающим абонентом при подозрении на внебольничную остановку сердца с акцентом на агональное дыхание. Обзор 100 магнитофонных записей истинных случаев остановки сердца. Реанимация. 2003, 56: 25-34. 10.1016 / S0300-9572 (02) 00278-2.
Артикул PubMed Google ученый
Хауфф С.Р., Реа Т.Д., Калли Л.Л., Керри Ф., Беккер Л., Айзенберг М.С.: Факторы, препятствующие телефонной сердечно-легочной реанимации с помощью диспетчера. Ann Emerg Med. 2003, 42: 731-7. 10.1016 / S0196-0644 (03) 00423-2.
Артикул PubMed Google ученый
Garza AG, Gratton MC, Chen JJ, Carlson B: Точность прогнозирования остановки сердца диспетчерами службы экстренной медицинской помощи: эффект вызывающей стороны.Acad Emerg Med. 2003, 10: 955-60. 10.1111 / j.1553-2712.2003.tb00651.x.
Артикул PubMed Google ученый
Бом К., Розенквист М., Холленберг Дж., Бибер Б., Энгерстром Л., Свенссон Л.: Сердечно-легочная реанимация с помощью диспетчера с телефонным контролем: недостаточно используемая система для спасения жизни. Eur J Emerg Med. 2007, 14: 256-9. 10.1097 / MEJ.0b013e32823a3cd1.
Артикул PubMed Google ученый
Eisenberg MS: Частота и значение одышки или агонального дыхания у пациентов с остановкой сердца. Curr Opin Crit Care. 2006, 12: 204-6. 10.1097 / 01.ccx.0000224862.48087.66.
Артикул PubMed Google ученый
Кларк Дж. Дж., Ларсен М. П., Калли Л. Л., Грейвс Дж. Р., Айзенберг М. С.: Частота агонального дыхания при внезапной остановке сердца. Ann Emerg Med. 1992, 21: 1464-7. 10.1016 / S0196-0644 (05) 80062-9.
CAS Статья PubMed Google ученый
Айзен I: Теория запланированного поведения. Органное поведение Hum Decis Process. 1991, 50: 179-10.1016 / 0749-5978 (91) -Т.
Артикул Google ученый
Ширан П., Орбелл С: Предсказывают ли намерения использование презерватива? Мета-анализ и проверка шести переменных модератора. Br J Soc Psych. 1998, 37 (Pt 2): 231-50.
Артикул Google ученый
Саттон С: Прогнозирование и объяснение намерений и поведения: Насколько хорошо мы делаем ?.J App Soc Psych. 1998, 28: 1317-38. 10.1111 / j.1559-1816.1998.tb01679.x.
Артикул Google ученый
Годин Г., Кок Г.: Теория запланированного поведения: обзор ее приложений к поведению, связанному со здоровьем. Am J Health Promoot. 1996, 11: 87-98.
CAS Статья PubMed Google ученый
Годин Г., Наккаш Х., Морель С., Эбахер М.Ф .: Детерминанты соблюдения медсестрами универсальных мер предосторожности при венепункции.Am J Infect Control. 2000, 28: 359-64. 10.1067 / mic.2000.107594.
CAS Статья PubMed Google ученый
Годин Г., Майерс Т., Ламберт Дж., Кальзавара Л., Локер Д.: Понимание намерения геев и бисексуалов пройти тест на антитела к ВИЧ. AIDS Educ Prev. 1997, 9: 31-41.
CAS PubMed Google ученый
Bunce D, Birdi KS: Теория разумных действий и теория запланированного поведения как функция управления работой.Брит Дж. Психология здоровья. 2003, 3: 265-75.
Артикул Google ученый
Коннер М., Хейвуд-Эверетт С: Решение проблем психического здоровья с помощью теории запланированного поведения. Psychol Health Med. 1998, 3: 87-95. 10.1080 / 13548509808400593.
Артикул Google ученый
Айзен I: Прямое влияние отношения на поведение. Психология действия: связь познания и мотивации с поведением.Отредактировано: Gollwitzer PM, Bargh JA. 1996, Нью-Йорк: Guildford Press, 385-403.
Google ученый
Фрэнсис Дж. Дж., Экклс М. П., Джонстон М., Уокер А., Гримшоу Дж., Фой Р. и др.: Создание анкет на основе теории запланированного поведения. Пособие для исследователей в сфере здравоохранения. 2004 г., Университет Ньюкасла, Великобритания: Центр исследований в области здравоохранения
Google ученый
Кайзер Ф: Теория запланированного поведения без совместимости? За пределами предвзятости метода и тривиальных ассоциаций прошлого. J App Soc Psych. 2007, 37: 1522-10.1111 / j.1559-1816.2007.00225.x.
Артикул Google ученый
Vaillancourt C, Stiell IG, Wells GA: Понимание и улучшение низкой частоты СЛР сторонних наблюдателей: систематический обзор литературы. CJEM. 2008, 10: 51-65.
Артикул PubMed Google ученый
Айзен И., Фишбейн М: Понимание отношения и прогнозирование социального поведения. 1980, Engelwood Cliffs, NJ: Prentice Hall
Google ученый
Диллман Д: Почта и интернет-опросы. Индивидуальный дизайн. 2000, Нью-Йорк: Джон Вили, 2
Google ученый
Университет Далхаузи: служба онлайн-опросов Opinio. [http://its.dal.ca/services/other_services/online_surveys/]
Табачник Б.Г., Фиделл Л.С.: Использование многомерной статистики. 1996, Нью-Йорк: Харпер Коллинз
Google ученый
Green SB: Сколько испытуемых нужно для проведения регрессионного анализа ?. Многомерное поведенческое исследование. 1991, 26: 499-510. 10.1207 / s15327906mbr2603_7.
CAS Статья Google ученый
Маршалл С., Россман Дж .: Разработка качественных исследований.1989, Ньюбери-Парк, Калифорния: Sage Publications
Google ученый
Крэбтри Б., Миллер В.: Проведение качественного исследования. 1992, Ньюбери-Парк, Калифорния: Sage Publications
Google ученый
Patton MQ: Оценка и методы исследования. 2002, Ньюбери-Парк, Калифорния: Sage Publications, 3
Google ученый
Майлз МБ, Хуберман А.М.: Качественный анализ данных. 1994, Таузенд-Оукс, Калифорния: Sage Publications, 2
Google ученый
Gagne C, Godin G: Теория запланированного поведения: Некоторые вопросы измерения, касающиеся переменных, основанных на убеждениях. J App Soc Psych. 2000, 30: 2173-93. 10.1111 / j.1559-1816.2000.tb02431.x.
Артикул Google ученый
Фишбейн М., Хеннесси М., Камб М., Болан Г.А., Хоксворт Т., Иатеста М. и др.: Использование теории вмешательства для моделирования факторов, влияющих на изменение поведения.Проект РЕСПЕКТ. Eval Health Prof. 2001, 24: 363-84. 10.1177 / 01632780122034966.
CAS Статья PubMed Google ученый
Морли П. Т., Зарицкий А. Процесс оценки доказательств для Международной конференции по консенсусу 2005 г. по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи с рекомендациями по лечению. Реанимация. 2005, 67: 167-70. 10.1016 / j.resuscitation.2005.09.007.
Артикул PubMed Google ученый
agonal — Блог
Первые слова моего последнего сообщения в блоге были «Я все еще жив».Что ж, я рад сообщить через 470 дней, что я действительно «все еще жив». С прошлого года у меня был небольшой перерыв. Многое произошло. У меня был очень запоминающийся, но очень загруженный год вождя следующего уровня. Закончил ординатуру (привет классу 15 года). Затем мне посчастливилось получить работу своей мечты в качестве преподавателя в Swedish First Hill. Надеюсь, теперь я снова смогу вернуться к привычке писать больше. Если нет, то мой следующий пост может быть где-то в 2016 году (на самом деле, скорее всего, это будет в 2016 году).
Говоря о том, чтобы остаться в живых, иногда единственное, что вы можете сделать, чтобы продолжать жить, — это продолжать просто дышать.Это немного изжитое настроение, которое вы, вероятно, увидите на мотивационном плакате с изображением котенка. Но иногда это может быть больше похоже на концерт Pearl Jam в Сиэтле. Иногда это дыхание может указывать на то, что происходит под поверхностью. Вздох. Глубокое дыхание. Все они что-то значат. Но сегодня я изучаю различные типы дыхания паттернов , как они выглядят и что они потенциально могут представлять.
Прежде, чем мы рассмотрим паттерны дыхания, нам, вероятно, следует вернуться ко второму году обучения в медицинской школе и посмотреть, что именно происходит с нормальными паттернами дыхания.Не стесняйтесь пропустить следующие два абзаца, если вам это не по душе. Когда вы делаете глубокий вдох, воздух спускается по верхним дыхательным путям к нижним дыхательным путям. Верхние дыхательные пути служат фильтром для различных частиц в дополнение к увлажнению и согреванию. Как только газы достигают нижних дыхательных путей, в первую очередь речь идет о газообмене. Вам нужен кислород. Вам не нужен углекислый газ. Помните, что легкие имеют двойное кровоснабжение. У вас есть легочное кровообращение, которое отправляет дезоксигенированную кровь по легочным артериям в легкие.Попадая в легкие, газообмен происходит в капиллярном ложе и отправляет насыщенную кислородом кровь обратно в сердце через легочную вену. С другой стороны, у вас есть бронхиальные артерии, которые выходят из нисходящей аорты и снабжают кровью паренхиму легких. Это основы кровоснабжения.
Как насчет механизма попадания воздуха в легкие и выхода из них? Дыханием управляет группа мышц — «мышцы дыхания». Ваша диафрагма является основным игроком в этом процессе наряду с дополнительными мышцами (грудинно-ключично-сосцевидной, лестничной и межреберной мышцами — то есть мышцами, на которые мы смотрим при оценке ретракции).Эти мышцы помогают расширять легкие, что создает отрицательный градиент внутригрудного давления, который помогает направлять воздух в нижние дыхательные пути. Как только вы закончите этот вдох, вы набираете свою жизненную емкость (помните, что VC + RV = TLC) и входите в срок выдоха. Выдох — это пассивный процесс, который, по сути, является функцией упругой отдачи легких и грудной стенки.
Хорошо. Долой нормальное и ненормальное.
* Заявление об ограничении ответственности: некоторые из приведенных ниже видео не имеют явного одобрения пациента, указанного издателем, а другие могут мешать просмотру.Пожалуйста, смотрите на свое усмотрение *
Реанимация 2017
Предпосылки: Пульс сонной артерии присутствует у некоторых пациентов с агональным (ненормальным) дыханием, которым лечится остановка дыхания. Это исследование было направлено на изучение связи агонального дыхания с выживаемостью после остановки сердца вне больницы (OHCA) и остановки дыхания (OHRA).
Методы: мы разделили 9 374 случая ВГОК и ОГРА в период 2007–2016 гг. На 5 групп в соответствии с респираторным состоянием и пульсом сонной артерии по прибытии у пациентов скорой помощи: ВГОК без дыхания (N = 8,259), ВГКА с агональным дыханием (N = 260), OHRA без дыхания (N = 99), OHRA с агональным дыханием (N = 204) и без остановки (N = 552).Согласно классификации Utstein, первые 2 группы были классифицированы как OHCA без свидетелей EMS (N = 8 519), а последние 3 группы как OHRA без свидетелей EMS (N = 154), OHCA с свидетелями EMS (N = 617) или EMS- наблюдали OHRA (N = 84) в зависимости от последующей остановки сердца или дыхания.
Результаты: Показатель неврологически благоприятной однолетней выживаемости составил 1,9%, 26,2%, 15,2%, 14,7% и 14,3%, соответственно, при отсутствии дыхания OHCA, OHCA при агональном дыхании, OHRA без дыхания, OHRA при агональном дыхании и отсутствие ареста по прибытии к пациентам скорой помощи: пациенты с агональной ВГОК выживали с большей вероятностью, чем другие группы.При анализе на агональные компоненты / отсутствие дыхания и OHCA / OHRA после исключения случаев без остановки дыхания OR (95% ДИ) составлял 2,13 (1,47–3,09) и 4,23 (2,91–6,13) соответственно для OHRA / OHCA и агональных / без дыхания. компоненты, со значительным взаимодействием (P <0,01). Анализ подгруппы для ВГОК без ведома EMS показал, что агональное дыхание по сравнению с отсутствием дыхания связано с более высокой выживаемостью [26,2% (68/266) против 1,9% (155/8 259)] и более высокой долей исходного ритма, требующего применения электрошока (23,9%). [62/260] против 6.6% [544 / 8,259]). Анализ подгруппы OHCA, наблюдаемой при неотложной помощи, и OHRA без ведома неотложной помощи показал, что агональное дыхание по прибытии неотложной помощи не связано с лучшими результатами.
Выводы: Агональное дыхание без пульса на сонной артерии по прибытии скорой помощи связано с лучшим исходом ВГОК без ведома СМП, в то время как агональное дыхание с пульсом сонной артерии не связано с исходами ВГОК, наблюдаемого при СМП или без ведома СМП.
Процесс умирания: чего ожидать, когда кто-то близок к смерти
Голливуду есть за что ответить, когда дело доходит до наших представлений о том, как выглядит смерть.
Большинство смертей на экране — это насильственные, кровавые, травматические события, с небольшим количеством реалистичных изображений того, как на самом деле выглядит смерть от болезни или так называемых «естественных причин».
Неудивительно, что у нас есть такой страх смерти, и особенно быть в ее присутствии.
Это все еще пугающая идея, потому что большинство из нас понятия не имеет, что мы увидим.
Мое собственное любопытство к смерти побудило меня написать книгу на эту тему.
Объединив медицинские исследования и личные истории тех, кто пережил клиническую смерть, я многому научился.
Смерть может быть спокойной и мирной; это может быть ужасно, шокирующе, травмирующе. В большинстве случаев и то и другое понемногу.
Ожидаемая
Какую смерть вы хотите?
Когда мы умираем, мы хотим делать это по-своему.
ПодробнееКогда кто-то приближается к смерти, происходят довольно обычные вещи.
Часто они едят все меньше и меньше и, по мере приближения, даже прекращают пить жидкость.
Они также будут спать все больше и больше и во многих случаях начнут выскальзывать и терять сознание.
Заключительные стадии умирания также имеют тенденцию включать в себя некоторые характерные, а иногда и тревожные изменения в дыхании.
Ритмы дыхания
Одно из изменений ритма дыхания называется дыханием Чейна-Стокса; цикл от 30 секунд до двух минут, когда дыхание умирающего углубляется и ускоряется, а затем становится все более и более поверхностным, пока не остановится.
Затем следует пауза, которая иногда может длиться так долго, что вы думаете, что человек вообще перестал дышать … прежде, чем цикл возобновится.
Другой — ужасно названный «предсмертный хрип», вызванный скоплением слюны или выделений в задней части глотки.
Это происходит потому, что умирающий не прочищает горло и не глотает.
Это также может звучать так, будто в легких умирающего есть заложенность.
К сожалению, с любым из этих признаков мало что можно сделать, но, возможно, некоторое утешение можно извлечь из того факта, что мало доказательств того, что какой-либо из них является признаком дистресса или дискомфорта.
Вы меня слышите?
Когда люди находятся на грани смерти, их конечности, руки и ноги могут замерзать, а цвет их кожи может меняться от здорового розового до желтоватого, серого или лилового оттенка. Иногда их кожа может быть липкой, а волосы покрыты потом.
Хотя умирающий может не реагировать, появляется все больше свидетельств того, что даже в этом бессознательном состоянии люди осознают, что происходит вокруг них, и могут слышать разговоры и слова, сказанные им, хотя им может казаться, что они в состоянии сна.
Есть также свидетельства того, что люди в этом состоянии сверхчувствительны к прикосновениям, поэтому лучше всего использовать мягкий, нежный физический контакт.
Неожиданное
Чего вам следует ожидать на последней стадии смерти? (Getty Images: Caiaimage / Sam Edwards)Иногда смерть может стать последним подарком для близких, которым долгое время отказывали в значимых взаимодействиях из-за таких болезней, как болезнь Альцгеймера, деменция или опухоли головного мозга.
Терминальная ясность, или «просветление», впервые была описана в медицинской литературе еще в 1833 году.
Это относится к периоду осознания или осознания, иногда к полному возвращению к форме и личности у кого-то, кто, возможно, ушел — во всех смыслах — в течение многих лет.
Они могут впервые за очень долгое время узнавать близких родственников. Они также могут пошутить, улыбнуться и общаться так, как будто никогда не уходили.
Может быть серебряная подкладка, но краткая.
Он возвещает о неизбежности смерти, но может предложить людям последний драгоценный взгляд на человека, которого они любят.
Заключительные беседы
Многие люди и исследования также сообщали о том, что умирающих явно посещали и поддерживали оживленные разговоры с невидимыми людьми в комнате.
Иногда кажется, что они разговаривают с любимым человеком, который давно умер — родителем, партнером или братом или сестрой. Иногда это религиозный деятель.
Но исследования показывают, что это почти всегда положительный опыт для умирающего; они начинают говорить о путешествиях и о том, что их ждут.
Беспокойная смерть
Национальная неделя паллиативной помощи
Истории, посвященные работе медицинских работников и тех, кто повышает осведомленность о паллиативной помощи.
ПодробнееВозможно, менее желанным — и столь же редко встречающимся примерно в 1-2 процентах случаев смерти — является предтерминальное возбуждение.
Это может быть настолько незначительно, как кто-то щипает простыни, беспокойство и ерзание, но может быть столь же драматичным, как кто-то, кто может быть в часах от смерти, бегает по коридору больницы с воплями и криками.
Это обычно ожидаемые признаки того, что смерть близка.
Смерть, когда она приходит, иногда может быть такой же простой, как один последний долгий выдох, за которым ничего не следует. Пульс останавливается, кожа может внезапно приобретать восковой оттенок, и в большинстве ситуаций именно в этот момент мы начинаем горевать.
Но иногда бывает и непредвиденное.
Шокирующий
Смерть может быть достаточно шокирующей. Но представьте, что если вы попрощались в последний раз, последний вздох пришел и ушел, тогда человек, которого вы считали мертвым, внезапно задыхается и вздрагивает.
Агональное дыхание или агональные вздохи — последние рефлексы умирающего мозга.
Обычно они считаются признаком смерти и могут появиться после того, как сердце перестало биться.
Другой странный и тревожный рефлекс, наблюдаемый после смерти, называется рефлексом Лазаря.
Было замечено, что люди, у которых был обнаружен мертвый мозг и которым была отключена искусственная вентиляция легких, поднимали руки и медленно опускали их, иногда скрещивая на груди, иногда рядом с ними.
Смерть мозга также может сопровождаться другими рефлексами, которые являются не более чем признаком жизни, чем подергивание вашего колена при ударе молотка.
К ним относятся повторяющиеся подергивания лица, медленные подергивания пальцев ног и даже подергивание всей ноги.
К счастью, эти более тревожные аспекты смерти, как правило, встречаются редко.
Быть с кем-то после смерти для многих может быть неприятной и даже пугающей перспективой.
Но из тех людей, которые сидели с любимым человеком или даже с незнакомцем, когда этот человек умер, очень немногие сожалеют об этом.
Для большинства людей, присутствующих на этом мероприятии, это подарок; шанс на тишину, общение, честность и размышление, который нам редко дается в любое другое время в жизни.
Бьянка Ногради — независимый научный журналист и автор книги «Конец: человеческий опыт смерти».
Здоровье в вашем почтовом ящике
Получайте последние новости и информацию о здоровье со всего ABC.

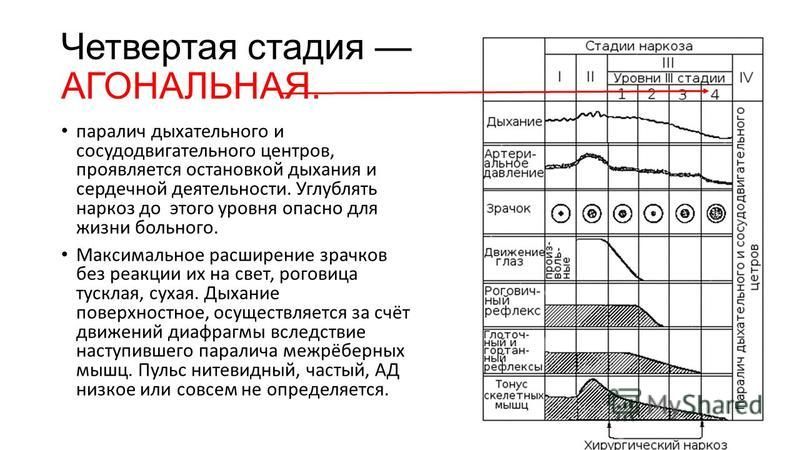

 В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы.
В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы. В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения.
В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения.