10 психических расстройств, которые могут случиться с каждым офисным работником
Работа в офисе – тяжкий и опасный труд. «Да ну, ни за что не поверю!», — скажете вы. Конечно, все познается в сравнении. Для кого-то протирать штаны на стуле – и не работа вовсе, а праздное времяпрепровождении. Другое дело – «пахать» где-нибудь на стройке или в душном цехе.
Однако белые воротнички и клерки тоже рискуют получить производственную травму. Речь идет не о пролитом горячем кофе или упавшем на ногу принтере, а о серьезных психических расстройствах. Ниже 10 довольно опасных заболеваний, с которыми могут столкнуться офисные работники и которые могут осложнить им жизнь раз и навсегда. Будьте внимательны к себе и своим коллегам.
1. Автоматическая покорность (в международной классификации болезней проходит под кодом 295.2) – феномен чрезмерного послушания (проявление «командного автоматизма»). Для этого психического расстройства характерно почти гипнотическое состояние, из которого может вывести только врач.
2. Агрессивность (в международной классификации болезней проходит под кодами 295.2 301.3; 301.7; 309.3; 310.0) – вообще это биологическая особенность организмов, более низких, чем человек. Это компонент поведения, который включается в определенных ситуациях для удовлетворения жизненных потребностей и устранения опасности, исходящей из окружающей среды, но не для достижения деструктивных целей. Если мы говорим о человеке, то определение расширяется до следующего: наносящее вред поведение (нормальное или болезненное), направленное против других и самого себя и мотивированное враждебностью, гневом или соперничеством. Пожалуй, сегодня это психическое расстройство в тренде.
3. Ажитация (в международной классификации болезней проходит под кодом 296.1) – выраженное беспокойство и двигательное возбуждение, которое сопровождается тревогой. Людей, которых можно заподозрить в этом виде психического расстройства, можно наблюдать в близи кабинетов и других мест обитания руководства.
4. Клаустрофобия (в международной классификации болезней проходит под кодом 300.2) – патологический страх ограниченных пространств или закрытых помещений. Проводя большую часть жизни в тесных кабинетах, где между столами едва ли можно пройти, офисный работник рискует столкнуться с клаустрофобией как никто другой.
5. Нигилистический бред – форма бреда, выражающаяся прежде всего в форме тяжелого депрессивного состояния и характеризующаяся негативными идеями, касающимися собственной личности и окружающего мира, например, идеей о том, что внешний мир не существует, или о том, что собственный организм перестал функционировать. Можно было бы назвать это расстройство довольно «модным», если бы не тяжелые последствия.
6. Полет идей (в международной классификации болезней проходит под кодом 296.0) – форма нарушения мышления, обычно связанная с маниакальным или гипоманиакальным настроением и часто ощущаемая субъективно как давление мыслей.
Как распознать? Человек быстро говорит, действительно быстро, без пауз. Речевые ассоциации свободны, они быстро возникают и исчезают под влиянием преходящих факторов или без видимой причины. Человек постоянно отвлекается, часто рифмует и каламбурит. Поток идей может быть настолько сильным, что больной с трудом способен его выразить, поэтому его речь иногда становится бессвязной.
Вообще, прочитав определение термина впервые, с трудом веришь, что это про болезнь, а не про отдел маркетинга и продвижения или, к примеру, не про мозговой штурм в отделе дизайна. Перечитав еще раз, начинаешь думать, что вот буквально на днях пытался скаламбурить, но вместо радостных аплодисментов заслужил от коллег только взгляд исподлобья. Может быть и они в курсе такого диагноза?
7. Приступ паники (в международной классификации болезней проходит под кодами 300.0; 308.0) – внезапный приступ сильного страха и тревоги, при котором признаки и симптомы болезненной тревоги становятся доминирующими и часто сопровождаются иррациональным поведением.
Что характерно? Либо крайне пониженная активность, либо бесцельная ажитированная (читай про ажитацию выше) гиперактивность.
Катализатором приступа может стать как серьезная угроза, так и стресс. Самое неприятное, что катализатора может и не быть. Паника возникнет почти на пустом месте, без каких-либо предшествующих или провоцирующих событий. Просто потому, что вы уже находитесь в процессе невроза. А кто сейчас без невроза? Особенно в первые рабочие дни после очередных долгих выходных.
8. Раздражительность (в международной классификации болезней проходит под кодом 300.5) – состояние чрезмерного возбуждения как реакции на неприятность, нетерпимость или гнев, наблюдаемое при утомлении, хронической боли или являющееся признаком изменения темперамента. Раздражительность может быть результатом возрастных изменений, травм головы, маниакально-депрессивных расстройств. Для многих офисных работников – это перманентное состояние. И для вас тоже, да?
9. Сноподобное состояние (в международной классификации болезней проходит под кодом 295.4) – состояние расстроенного сознания, при котором на фоне легкого затуманивания сознания наблюдаются феномены деперсонализации и дереализации. И снова – с кем не бывает. Дак вот, лучше бы не было! Высыпаться надо и желательно не на пол (ох, а это был каламбур из пункта 6), а дома под одеялом.
Сноподобное состояние (в международной классификации болезней проходит под кодом 295.4) – состояние расстроенного сознания, при котором на фоне легкого затуманивания сознания наблюдаются феномены деперсонализации и дереализации. И снова – с кем не бывает. Дак вот, лучше бы не было! Высыпаться надо и желательно не на пол (ох, а это был каламбур из пункта 6), а дома под одеялом.
Это серьезно, так как сноподобные состояния могут быть одной из ступеней органических нарушений сознания, которые ведут к его сумеречному состоянию. Проще говоря: человек находится где-то между сном и явью. Как Тайлер Дерден, персонаж романа Чака Паланика и одноименного фильма Финчера «Бойцовский клуб», кадр из которого мы позаимствовали в качестве заглавной картинки к тексту.
Чем больше вы утомляетесь и не высыпаетесь, тем сложнее будет форма сноподобного состояния. Человек рискует столкнуться с яркими, сценическими зрительными галлюцинациями, которые могут сопровождаться и другими сенсорными галлюцинациями (онейрондное сноподобное состояние), иногда наблюдается при эпилепсии и некоторых острых психотических заболеваниях.
10. Ступор (в международной классификации болезней проходит под кодом 295.2) – состояние, характеризующееся частичной или полной обездвиженностью и снижением психомоторной активности. Состояние ступора может возникнуть при депрессии, истерическом психозе, а также как реакция на стресс. Поэтому говоря кому-то из своих коллег «Ты как будто в ступоре», убедитесь, что с ним все в порядке. Действительно в порядке!
Что такое ажитация в психологии
Часто можно встретить выражение, что человек «находится в ажитации», т. е. радостен или беспокоен, – на самом деле простое эмоциональное возбуждение не имеет ничего общего с данным психическим расстройством.
е. радостен или беспокоен, – на самом деле простое эмоциональное возбуждение не имеет ничего общего с данным психическим расстройством.
Причины возникновения
Причины появления ажитации, как и любого психического заболевания, весьма размыты. Сложно с точностью сказать, что стало основой данного расстройства. Обычно влияет комплекс причин, начиная от предрасположенности к таким заболеваниям и заканчивая переутомлением или стрессом.
На данный момент исследователи выдвигают ряд причин, которые могут служить запуском ажитации:
- Сильный стресс, сопряженный с резким испугом.

- Работа, связанная с постоянным риском, а также столкновением с чем-то опасным, с постоянными переменами и изменениями.
- Результат наркотического опьянения, или «белой горячки».
- Патологическое влияние некоторых медикаментозных средств.
- Нарушения работы эндокринной системы (например, такое заболевание, как гипертериоз).
Скачайте бесплатно: 5 книг, которые изменят вашу жизнь! ♡
Данное заболевание может быть одним из симптомов других, более серьезных психических расстройств:
- Шизофрения.
- Невроз.
- Ажитированная депрессия.
- Биполярное расстройство.
Рекомендуем: Как перестать нервничать?
Естественно, от причины будут зависеть особенности лечения. Но нужно сказать, что причину данного расстройства достаточно сложно установить. Нельзя однозначно утверждать, что именно – какое событие или переживание – стало основным триггером.
Нельзя однозначно утверждать, что именно – какое событие или переживание – стало основным триггером.
Основные признаки
Необходимо обратить внимание на то, как будет проявляться ажитированная активность, так как она будет несколько отличаться от прочих расстройств. Также не следует забывать, что данных признаков сам больной может не замечать, обратить внимание на это важно родственникам или близким людям, для того чтобы обратиться за помощью как можно раньше.Основные признаки ажитации:
- Ажитация начинает разворачиваться с проявления суетливости и беспокойства в движениях.
- Появляется дрожь в руках, кожные покровы бледнеют, повышается потливость, учащается дыхание, сердцебиение.
- Мышление становится путаным, речь – сбивчивой. Человеку трудно завершить фразу, он словно мечется от одной мысли к другой либо повторяет одни и те же слова.
- Чем серьезнее заболевание, тем ярче будут проявляться признаки – более того, во время приступов больной может нанести вред как себе, так и окружающим.
 Поэтому важно как можно раньше обратить внимание на проявляющиеся признаки расстройства.
Поэтому важно как можно раньше обратить внимание на проявляющиеся признаки расстройства. - Если ажитация выступает как симптом других заболеваний, то она может сопровождаться зрительными или слуховыми иллюзиями, иногда – приступами спонтанного выкрикивания ругательств, а также двигательными тиками.
Скачайте бесплатно: 5 книг, которые изменят вашу жизнь! ♡
Ажитация является частым симптомом такого заболевания, как ажитированная депрессия. Ее признаки будут несколько отличными. Нужно сказать, что при этом расстройстве будет проявляться совокупность различных симптомов, характерных как для обычной депрессии (подавленное настроение, апатия, нарушения сна и т. д.), так и для ажитации.
д.), так и для ажитации.
Во-вторых, речь больного меняется, он повторяет одни и те же фразы, обычно каким-то образом связанные с его тревогой. Причем это может доходить до пары слов, которые он будет беспокойно повторять и повторять.
В-третьих, это поведенческие изменения. Больному будет тяжело в прямом смысле слова усидеть на месте. Он будет постоянно перемещаться, двигаться, беспокойно ходить из угла в угол.
Рекомендуем: Аффект: характеристика явления
При серьезном развитии данного заболевания оно может сочетаться с бредовыми состояниями, навязчивыми идеями. В отдельных, особо тяжелых случаях могут возникать суицидальные попытки, а также различные виды аутоагрессии (агрессивное поведение, направленное на себя, – например, самоистязание).
Скачайте бесплатно: 5 книг, которые изменят вашу жизнь! ♡
Помощь и лечение
Итак, важно знать, что ажитация как самостоятельное заболевание на данный момент поддается полному излечению. Но если оно является признаком другого заболевания, могут возникнуть определенные трудности.
Но если оно является признаком другого заболевания, могут возникнуть определенные трудности.
Для начала важно установить причину заболевания. После того как специалист определит факторы, повлекшие за собой развитие заболевания, назначается лечение.
1. Часто таким больным предлагают пройти курс индивидуальной психотерапии. После того как пациент становится более спокойным, его могут направить в психотерапевтическую группу, где он может отрабатывать навыки взаимодействия с другими людьми.2. Также немаловажно, чтобы психотерапевта посещали родные больного, так как на их плечи ложится необходимость создания определенной атмосферы дома.
Рекомендуем: Что делать, если снятся плохие сны?
3. Чаще всего лечение ажитации является медикаментозным, так как одна только психотерапия не способна вернуть человека к обычной жизни. Лекарства назначаются в зависимости от особенностей течения болезни, это могут быть как антидепрессанты, так и антипсихотики.
Специалисты рекомендуют не избегать профилактических приемов психолога. Ведь стоит и предупреждать физические заболевания, и поддерживать свое психическое здоровье. Автор: Дария Потыкан
Если вы любите давать советы и помогать другим женщинам, пройдите бесплатное обучение коучингу у Ирины Удиловой, освойте самую востребованную профессию и начните получать от 70-150 тысяч:
Справляемся со стрессом — СПб ГБУЗ «Городская поликлиника № 112»
Справляемся со стрессом
В поликлинике № 112 (301 каб., 3 этаж) проводятся:
- Сеансы релаксации у психотерапевта по средам и субботам в 12.00 (вход по предварительной записи
- Сеансы релаксации у психолога по понедельникам и четвергам в 14.
 00 (вход свободный)
00 (вход свободный)
- Обучение методам самопомощи при стрессе, панике, тяжелом эмоциональном состоянии по вторникам в 13.00 (вход по предварительной записи)
По всем вопросам обращаться в поликлинику № 112 (ул. Байкова, 25) 301 каб.
к Березовской Марине Валериевне
Посттравматическое стрессовое расстройство
Название депрессия происходит от латинского глагола, который переводится как подавлять, понижать, угнетать. В общем смысле депрессия подразумевает состояние пониженного настроения. Итальянские ученые, изучив вопрос о болезнях будущего, сообщили, что на первом месте стоит депрессия. Согласно их мнению, к 2020 году число людей с диагнозом “депрессия” превысит число онкологических и сердечно-сосудистых больных, это будет вторая по причине смертность и инвалидность. В настоящее время она уже занимает 5 место. Ежегодно заболевают около 2-х млн. человек. Депрессиями разной степени тяжести страдают по крайней мере 2% детей и 5 % подростков.
Депрессия это системное заболевание. В пожилом возраст длительная нелеченная депрессия может приводить к стойкому снижению интеллекта и памяти.
Депрессии крайне многолики и могут быть как скрытыми, так и ярко выраженными, имеют множество причин.
При проведении скрининга на этапе первичного звена медицинской помощи депрессия выявляется у каждого 10 пациента. У женщин частота возникновения депрессий в 2-3 раза чаще, чем у мужчин. По данным ВОЗ, симптомы депрессии обнаруживаются у 40-45 % пациентов преклонного возраста, обратившихся к врачу в связи с различными заболеваниями. Риск второго эпизода, после перенесенного первого составляет 50-70 %. У лиц пожилого возраста нужно обращать внимание на такие жалобы: плохая память, дезориентация, трудности концентрации внимания, расстройства сна и др. как возможные симптомы депрессии, развившиеся в пожилом возрасте, а не относить их к деменции.
Факторы риска развития депрессивных расстройств
- Депрессии в анамнезе
- Тревожные расстройства в анамнезе
- Тяжелые неблагополучные жизненные события
- Наследственная отягощенность
- Потеря семьи (развод или вдовство)
- Соматические тяжелые заболевания (особенно травмы и заболевания головного мозга, онкологические и ССЗ и их осложнения, а также наличие в6егето-сосудистой дистонии, хр.
 Болезни легких, язвенной болезни, ожирение)риск возникновения депрессии возрастает по мере увеличения ИМТ причем он увеличивает риск возникновения Д даже больше, чем все остальные факторы риска.
Болезни легких, язвенной болезни, ожирение)риск возникновения депрессии возрастает по мере увеличения ИМТ причем он увеличивает риск возникновения Д даже больше, чем все остальные факторы риска. - Предшествующая терапия растительными препаратами седативного действия, транквилизаторами, нейролептиками, антидепрессантами.
- Социальная изоляция, одиночество
- Недостаток социальной поддержки
- Наркотическая или алкогольная зависимость, курение (для женщин)
- Женский пол
- Послеродовой период
- Низкий социально-экономический статус (нестабильное социальное положение)
- Пожилой возраст
- Низкий уровень образования (среднее или неполное среднее)
- Отягощает течение заболевания алкоголизация в семье. Особенно в форме повышенной суицидности и появления посттравматического стрессового расстройства.
Психологические факторы риска
- Особый стиль мышления, так называемое негативное мышление, для которого характерна фиксация на отрицательных сторонах жизни и собственной личности, склонность видеть в негативном свете окружающую жизнь и свое будущее
- Специфический стиль общения в семье с повышенным уровнем критики и конфликтностью
- Доминирование в современном обществе ряда ценностей, обрекающих человека на постоянное недовольство собой, культ физического и личностного превосходства над другими людьми, личного благополучия.

Распространенность депрессии при соматической патологии.
Хр. Почечная недостаточность 5-20%
Диабет 10-20%
Инсульт 30-50%
Гипотиреоз 10-30%
СПИД 20-35%
Хр. Забол. Органов дыхания 20-40%
ИБС 30-60%
АГ 10-27%
Хр. Серд недостаточность (амбулаторно) 24-40%
Хр. Серд недостаточность (стационар) 30-78%
По существующим оценкам распространенность депрессивных состояний у больных ССЗ составляет от 18 до 60%. Причем она встречается значительно чаще чем при других видах соматической патологии. При возникновении инфаркта и присоединении депрессии прогноз ухудшается в 3,5 раза. При присоединении депрессии на 41 % увеличивается риск инсульта.
Причем она встречается значительно чаще чем при других видах соматической патологии. При возникновении инфаркта и присоединении депрессии прогноз ухудшается в 3,5 раза. При присоединении депрессии на 41 % увеличивается риск инсульта.
Изучая больных детей с болевыми сенсациями (от3-х до 16-ти лет) были выявлены признаки депрессии разной степени тяжести у всех больных (преобладание астенической и астенотревожной симптоматики).
В силу этого депрессивные состояния часто ассоциируются с чрезмерным использованием медицинской помощи («синдром большой истории болезни»). В частности больные депрессией вне зависимости от основного заболевания обращаются в амбулаторные учреждения в 1,5 – 1,7 раза чаще. Вероятность инвалидности у больных депрессией в 1,78 раз выше, чем у пациентов без этого психического расстройства.
Уже доказано, что депрессии осложняют и отягощают течение всех заболеваний, то последние исследования показали, что они еще и могут многие из заболеваний вызывать. Риск инсульта возрастает в 2-3 раза, инфаркта – 2-3 раза, внезапной коронарной смерти – 3-6 раз.
Риск инсульта возрастает в 2-3 раза, инфаркта – 2-3 раза, внезапной коронарной смерти – 3-6 раз.
Депрессии нарушают сосудистый эндотелий еще до появления сосудистых нарушений.
При постановке диагноза — сахарный диабет 70-90% больных выдают показатели психических расстройств, 50% из них – депрессии.
Вероятность депрессии увеличивается если предшествовало лечение успокоительными препаратами и антидепрессантами
Максимальный уровень депрессии 63% — после выхода на пенсию, 68% — собственная болезнь, 65% — смерть или заболевание близких. В последние годы проведен ряд исследований по оценке роли социальных и демографических факторов в развитии депрессий у пожилых. К факторам риска относятся: психотравмирующие жизненные события, отсутствие социальной поддержки, соматические заболевания, особенно часто при наличии органических изменений ткани головного мозга. Особенно часто она возникает при наличии у пациента нескольких соматических заболеваний у человека никогда не имеющего семьи или недавно овдовевшего. У 50-60 % перенесших инсульт (особенно в передних отделах левого полушария и базальных ядрах) впоследствии выявляются явные клинические симптомы депрессии. В зависимости от характера соматического заболевания и степени социальной дезадаптации, распространенность вторичной депрессии варьирует от 20 до 80 %.
У 50-60 % перенесших инсульт (особенно в передних отделах левого полушария и базальных ядрах) впоследствии выявляются явные клинические симптомы депрессии. В зависимости от характера соматического заболевания и степени социальной дезадаптации, распространенность вторичной депрессии варьирует от 20 до 80 %.
По данным ученых, именно депрессия уже сейчас является причиной 60 процентов суицидов. Суициды при чистой депрессии не бывают, они возникают при перекресте депрессии и тревоги. Суицид чаще не у тех у кого депрессия, а от изначального инфантилизма «неповзрослевшие подростки».
Все депрессивные эпизоды имеют ряд общих клинический проявлений:
- Эмоциональные, аффективные проявления – подавленность, угнетенность, безрадостность, снижение реактивности на приятные и неприятные события; снижение мотивации к деятельности, активности; снижение или потеря интереса и удовольствия от ранее приятной деятельности; апатия, тревога, беспокойство, внутреннее напряжение, раздражительность, чувство разочарования, гнев.
 Пониженное настроение сопровождается чувством безысходности, тоски и сильной душевной болью. Человек крайне пессимистичен и уничижителен в оценках себя, своего положения в окружающем мире, а также своего будущего. Девитализация – отсутствие чувства сна, еда как трава. Дисфория – конфликты, претензии, колебания настроения. Агедония – утрата способности радоваться и получать удовольствие. Аутохтонная астения – постоянная тяжелая слабость.
Пониженное настроение сопровождается чувством безысходности, тоски и сильной душевной болью. Человек крайне пессимистичен и уничижителен в оценках себя, своего положения в окружающем мире, а также своего будущего. Девитализация – отсутствие чувства сна, еда как трава. Дисфория – конфликты, претензии, колебания настроения. Агедония – утрата способности радоваться и получать удовольствие. Аутохтонная астения – постоянная тяжелая слабость. - Интеллектуальные проявления – чувство собственной беспомощности, малоценности, самообвинение или приписывание себе непомерной вины без повода; чувство пессимизма, бесперспективности, безнадежности; нежелание жить, мысли о смерти, самоубийстве; снижение концентрации внимания, нерешительность, трудности при принятии решений, сниженная самооценка и уверенность в себе. Мыслительная деятельность заторможена: человек долго собирается с мыслями, никак не может сообразить, сосредоточиться. Может показаться, что это признак интеллектуальной деградации (состояние полностью идентично внешним признакам деменции).
 Дополнительный признак депрессии — это снижение чувствительности по отношению к окружающим людям некая душевная окаменелость (чрезвычайно сильное переживание, приносящее человеку в состоянии депрессии дополнительные страдания). К хорошо известным проявлениям депрессии относятся самообвинительные идеи и высказывания. Больной мучается от сознания собственной никчемности, ущербности или греховности. Каждый промах в прошлом разрастается до величины громадной ошибки, за которую теперь надо расплачиваться.
Дополнительный признак депрессии — это снижение чувствительности по отношению к окружающим людям некая душевная окаменелость (чрезвычайно сильное переживание, приносящее человеку в состоянии депрессии дополнительные страдания). К хорошо известным проявлениям депрессии относятся самообвинительные идеи и высказывания. Больной мучается от сознания собственной никчемности, ущербности или греховности. Каждый промах в прошлом разрастается до величины громадной ошибки, за которую теперь надо расплачиваться. - Психомоторные проявления – заторможенность движений и мимических реакций, недостаточная выразительность, снижение мимической экспрессии, ажитация, неусидчивость, гиперактивность, суетливость. Двигательная активность также заторможена: движения человека в депрессивном состоянии замедлены, эмоциональная экспрессия очень скудна, выражение лица похоже на застывшую маску скорби с характерными морщинами и складками.
- Соматические проявления – бессонница, повышенная сонливость, снижение или повышение аппетита и веса тела, снижение сексуального влечения, чувство усталости, повышенная утомляемость; снижение активности и тонуса; болезненные неприятные ощущения в теле различного характера; чувство телесного дискомфорта с трудом поддающееся описанию; функциональные нарушения различных органов и систем; чаще всего стойкие (хронические) боли которые локализуются практически в любой части тела; кардиалгии – ноющие или щемящие боли в верхушечной или прекордиальной области, слабой или умеренной интенсивности, длительностью до нескольких часов, часто сопровождающиеся ощущением «проколов» той же локализации; жжение в этой или парастернальной области сопровождающиеся гипералгезией межреберных промежутков; эссенциальная головная боль; лицевые боли.
 К физиологическим расстройствам, сопровождающим депрессию, принято относить нарушение сна, аппетита, симптомы тахикардии, запоры и другие вегетативные реакции. Так, человек в состоянии депрессии перестает испытывать чувство голода. Причиной подобного явления считается как нарушение работы пищеварительной системы вследствие общей двигательной заторможенности, так и бессознательное стремление к смерти.
К физиологическим расстройствам, сопровождающим депрессию, принято относить нарушение сна, аппетита, симптомы тахикардии, запоры и другие вегетативные реакции. Так, человек в состоянии депрессии перестает испытывать чувство голода. Причиной подобного явления считается как нарушение работы пищеварительной системы вследствие общей двигательной заторможенности, так и бессознательное стремление к смерти.
Особо следует отличать депрессию от астенического состояния. При астении ухудшение возникает к вечеру, особенно после приема пищи. Максимальная работоспособность днем, сонливость после еду.
При депрессии наоборот, к вечеру человек только расходится.
Особой формой депрессии, отличающейся от описанной выше классической, является так называемая ажитированная депрессия. Основное отличие в том, что тоска и отчаяние сопровождаются двигательным возбуждением и чувством тревоги. «У меня внутри все дрожит» — типичная соматизация тревоги. Человек подвижен, суетлив, много и возбужденно говорит, жалуясь на свое состояние. Может длительное время находится в состоянии аффекта. Это очень опасная форма депрессии, так как именно ажитированные больные склонны к суициду.
Может длительное время находится в состоянии аффекта. Это очень опасная форма депрессии, так как именно ажитированные больные склонны к суициду.
Депрессии делятся на:
Кратковременные – 1-2 месяца
Пролонгированные – до 2-х лет
Вторичные дистимии – более 2-х лет.
Реактивные – есть острая ситуация высокой интенсивности (причина). Клиника при этом определяется экстренной мобилизацией в чистом виде охранительного торможения. Если боль очень сильна, то организм задействует самый сильный механизм запредельно-охранительное торможение. Характерно, что поведение при этом может быть разным, а общее одно – он не может точно вспомнить, что же произошло, когда ему сообщили об этом трагическом событии.
Эндогенные – когда причина в генах. Это заболевания, которые передаются по наследству (например, маниакально-депрессивный психоз)
Органические – поражение мозга (старение мозговой ткани, травмы головы, опухоли, инсульты).
Депрессивные люди используют меньше паттернов поведения (особенно приятных и подкрепляемых), что приводит к снижению настроения и автоматически к уменьшению проявления себя вовне. Выявлена связь между настроением и приятной (подкрепляемой) деятельностью. Но только сам человек эксперт в области своих собственных переживаний и навыков. Психотерапия заключается в том, чтобы наметить вместе с пациентом программу различных подкрепляемых занятий в целях разрыва патологического круга пассивности и бездеятельности.
Депрессивные люди пассивны, неразговорчивы, мнительны, чрезвычайно зависимы от чужого мнения, особенно близких. Часто проявление озлобленности на близких (овинавачивание) или на себя (вина). Основные симптомы депрессивного состояния: утомляемость, потливость, сердцебиение, одышка, расстройства ЖКТ (понос-запор).
Основная психологическая защита – отрицание и гиперкомпенсация. На 1 месте самоконтроль и ответственность и низкий уровень конфронтации. Они чаще берут вину на себя. Они фантазируют в планах на решение проблемы, но не просят помощи (кроме сочувствия) т.к. считают себя недостойными помощи.
Они чаще берут вину на себя. Они фантазируют в планах на решение проблемы, но не просят помощи (кроме сочувствия) т.к. считают себя недостойными помощи.
Депрессивное поведение вызывает социальное отвержение и может вызвать депрессию у других членов семьи. Люди склонные к депрессии реагируют на плохие события, сосредотачиваясь на себе и обвиняя себя. Их самоуважение очень сильно колеблется в зависимости от чужого мнения.
Навыки релаксации
В поликлинике № 112 (301 каб., 3 этаж) проводятся:
- Сеансы релаксации у психотерапевта по средам и субботам в 12.00 (вход по предварительной записи)
- Сеансы релаксации у психолога по понедельникам и четвергам в 14.00 (вход свободный)
- Обучение методам самопомощи при стрессе, панике, тяжелом эмоциональном состоянии по вторникам в 13.00 (вход по предварительной записи)
По всем вопросам обращаться в поликлинику № 112 (ул. Байкова, 25) 301 каб.
Байкова, 25) 301 каб.
к Березовской Марине Валериевне
Публикации в СМИ
Расстройства настроения — расстройства, при которых основное нарушение заключается в изменении аффекта или настроения в сторону подъёма (мания) или угнетения (депрессия), сопровождающиеся изменением общего уровня активности. Депрессивные и маниакальные состояния могут возникать при многих соматических, практически при всех психических заболеваниях, а также быть вызваны ЛС (например, наркотическими анальгетиками, антигипертензивными, противоопухолевыми, седативными, противопаркинсоническими препаратами, антибиотиками, нейролептиками, ГК).
Частота. Риск возникновения различных форм расстройств настроения в течение жизни составляет 8–9%. Женщины болеют в 2 раза чаще с преобладанием депрессивных вариантов. Только 20% больных обращаются в медицинские учреждения, из них половина не осознаёт характера своего заболевания и предъявляет соматические жалобы и лишь 30% распознаются врачом. 25% больных получают адекватную терапию.
25% больных получают адекватную терапию.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина расстройств настроения включают депрессивный и маниакальный синдромы.
Депрессивные синдромы
В зависимости от количества и тяжести симптомов депрессивные синдромы классифицируют как лёгкие, умеренно выраженные и тяжёлые.
• Умеренно-выраженный депрессивный синдром •• Сниженное настроение с чувством тоски, замедление темпа мышления и двигательная заторможённость — главные признаки депрессивного синдрома •• Характерен внешний вид больных: печальное выражение лица, страдальческая вертикальная складка между бровями, сгорбленная осанка, голова опущена, взгляд устремлён вниз. Несмотря на тяжёлое душевное состояние, некоторые больные способны шутить и улыбаться («улыбающаяся депрессия») •• Двигательная заторможённость — частый симптом депрессии (хотя и не исключено возбуждение, описанное ниже при ажитированной депрессии). Движения пациентов замедленные, совершаются только при крайней необходимости. При выраженной двигательной заторможённости больные большую часть времени проводят лёжа в постели или сидя, не испытывая потребности к активному действию. Замедление темпа мышления отражается в речи больных: на вопросы отвечают с большой задержкой, после длительных пауз •• Больные особенно мучительно переживают сниженное настроение с чувством тоски. Пациенты редко описывают своё состояние как сниженное настроение. Чаще они предъявляют жалобы на грусть, чувство тоски, вялость, апатию, подавленность, угнетённость. Тоска описывается больными как душевная тяжесть в груди, в области сердца, в голове, иногда в области шеи или живота; поясняют, что эта душевная, «моральная» боль •• Другие частые симптомы депрессии — тревога (см. Расстройства тревожные) и раздражительность. Нарастание тревоги чаще всего происходит в вечернее время. При углублении депрессии тревога переходит в ажитацию: больные в таком состоянии не в силах усидеть на месте, мечутся, стонут, заламывают руки; нередко пытаются совершать суицидальные попытки в присутствии медицинского персонала или других лиц.
При выраженной двигательной заторможённости больные большую часть времени проводят лёжа в постели или сидя, не испытывая потребности к активному действию. Замедление темпа мышления отражается в речи больных: на вопросы отвечают с большой задержкой, после длительных пауз •• Больные особенно мучительно переживают сниженное настроение с чувством тоски. Пациенты редко описывают своё состояние как сниженное настроение. Чаще они предъявляют жалобы на грусть, чувство тоски, вялость, апатию, подавленность, угнетённость. Тоска описывается больными как душевная тяжесть в груди, в области сердца, в голове, иногда в области шеи или живота; поясняют, что эта душевная, «моральная» боль •• Другие частые симптомы депрессии — тревога (см. Расстройства тревожные) и раздражительность. Нарастание тревоги чаще всего происходит в вечернее время. При углублении депрессии тревога переходит в ажитацию: больные в таком состоянии не в силах усидеть на месте, мечутся, стонут, заламывают руки; нередко пытаются совершать суицидальные попытки в присутствии медицинского персонала или других лиц. Раздражительность при депрессии проявляется постоянным раздражением, угрюмостью, недовольством собой и окружающими •• Утрата интересов и способности получать удовольствие. Пациенты жалуются на свою бесчувственность, рассказывают, что им недоступны чувства других людей, всё окружающее для них теряет ценность (здесь это состояние не следует путать с эмоциональной опустошённостью у больных шизофренией). В выраженных случаях больные утверждают, что утратили любовь к ранее дорогим им людям, перестали ощущать красоту природы, музыки, что вообще стали бесчувственными; рассказывая об этом, пациенты тяжело переживают свою изменённость, поэтому это состояние получило название болезненной психической нечувствительности (anaesthesia psychica dolorosa) •• Почти все больные депрессией жалуются на снижение энергии, им трудно начать какое-то дело, закончить начатое; снижается успеваемость и продуктивность деятельности. Многие пациенты объясняют отсутствие энергии у себя каким-либо физическим заболеванием •• При депрессивном синдроме часто наблюдают биологические симптомы.
Раздражительность при депрессии проявляется постоянным раздражением, угрюмостью, недовольством собой и окружающими •• Утрата интересов и способности получать удовольствие. Пациенты жалуются на свою бесчувственность, рассказывают, что им недоступны чувства других людей, всё окружающее для них теряет ценность (здесь это состояние не следует путать с эмоциональной опустошённостью у больных шизофренией). В выраженных случаях больные утверждают, что утратили любовь к ранее дорогим им людям, перестали ощущать красоту природы, музыки, что вообще стали бесчувственными; рассказывая об этом, пациенты тяжело переживают свою изменённость, поэтому это состояние получило название болезненной психической нечувствительности (anaesthesia psychica dolorosa) •• Почти все больные депрессией жалуются на снижение энергии, им трудно начать какое-то дело, закончить начатое; снижается успеваемость и продуктивность деятельности. Многие пациенты объясняют отсутствие энергии у себя каким-либо физическим заболеванием •• При депрессивном синдроме часто наблюдают биологические симптомы. К ним относят расстройства сна (ранние пробуждения — наиболее характерны: пациент просыпается за 2–3 ч до обычного времени пробуждения и не может больше заснуть, испытывает тревогу, беспокойство, думает о предстоящем дне), суточные колебания настроения (ухудшение настроения по утрам), снижение аппетита, снижение массы тела, запор, аменорея, снижение сексуальных функций •• Депрессивные мысли (депрессивное мышление) — важный симптом депрессии. Выявление депрессивных мыслей помогает врачу прогнозировать и предотвращать возможные суицидальные попытки. Депрессивные мысли можно разделить на три группы ••• Первая группа относится к настоящему времени. Пациенты воспринимают окружающее в мрачном свете, сосредоточены на мыслях самоуничижения. Например, больной считает, что он не справляется с работой, и окружающие считают его неудачником, несмотря на очевидные успехи ••• Вторая группа касается будущего времени. Пациенты полностью утрачивают надежду на что-либо хорошее в будущем, полны чувства безысходности, безнадёжности своего положения и бесцельности дальнейшей жизни.
К ним относят расстройства сна (ранние пробуждения — наиболее характерны: пациент просыпается за 2–3 ч до обычного времени пробуждения и не может больше заснуть, испытывает тревогу, беспокойство, думает о предстоящем дне), суточные колебания настроения (ухудшение настроения по утрам), снижение аппетита, снижение массы тела, запор, аменорея, снижение сексуальных функций •• Депрессивные мысли (депрессивное мышление) — важный симптом депрессии. Выявление депрессивных мыслей помогает врачу прогнозировать и предотвращать возможные суицидальные попытки. Депрессивные мысли можно разделить на три группы ••• Первая группа относится к настоящему времени. Пациенты воспринимают окружающее в мрачном свете, сосредоточены на мыслях самоуничижения. Например, больной считает, что он не справляется с работой, и окружающие считают его неудачником, несмотря на очевидные успехи ••• Вторая группа касается будущего времени. Пациенты полностью утрачивают надежду на что-либо хорошее в будущем, полны чувства безысходности, безнадёжности своего положения и бесцельности дальнейшей жизни. Например, больной уверен, что в будущем он станет безработным, заболеет раком). Суицидальные попытки при депрессии чаще всего вызваны именно этой группой депрессивных мыслей ••• Третья группа относится к прошлому времени. Больные испытывают неадекватно сильное чувство вины, вспоминая незначительные проступки из прошлой жизни, случаи, когда они вели себя недостаточно этично, допускали ошибки и т.д. •• Жалобы на соматические симптомы отмечают часто при депрессии. Они могут быть самыми разнообразными, но наиболее распространены жалобы на запор и боли (или дискомфорт) в любой части тела •• При депрессивном синдроме наблюдают другие психические нарушения: деперсонализация, навязчивые состояния (см. Расстройство обсессивно-компульсивное), фобии (см. Расстройства фобические) и др. •• Больные часто жалуются на ухудшение памяти, которое связано с нарушением концентрации внимания. Однако, если больной сделает над собой усилие, то сами процессы запоминания и воспроизведения оказываются сохранными.
Например, больной уверен, что в будущем он станет безработным, заболеет раком). Суицидальные попытки при депрессии чаще всего вызваны именно этой группой депрессивных мыслей ••• Третья группа относится к прошлому времени. Больные испытывают неадекватно сильное чувство вины, вспоминая незначительные проступки из прошлой жизни, случаи, когда они вели себя недостаточно этично, допускали ошибки и т.д. •• Жалобы на соматические симптомы отмечают часто при депрессии. Они могут быть самыми разнообразными, но наиболее распространены жалобы на запор и боли (или дискомфорт) в любой части тела •• При депрессивном синдроме наблюдают другие психические нарушения: деперсонализация, навязчивые состояния (см. Расстройство обсессивно-компульсивное), фобии (см. Расстройства фобические) и др. •• Больные часто жалуются на ухудшение памяти, которое связано с нарушением концентрации внимания. Однако, если больной сделает над собой усилие, то сами процессы запоминания и воспроизведения оказываются сохранными. Но иногда эти нарушения памяти, особенно у пожилых, становятся настолько выраженными, что клиническая картина сходна с деменцией.
Но иногда эти нарушения памяти, особенно у пожилых, становятся настолько выраженными, что клиническая картина сходна с деменцией.
• Маскированная депрессия •• Маскированная (ларвированная, скрытая) депрессия — субдепрессивное состояние, сочетающееся с доминирующими в клинической картине соматическими расстройствами, которые маскируют пониженное настроение. Частота маскированных депрессий превышает количество явных депрессий в 10–20 раз. Первоначально такие больные лечатся у врачей самых различных специальностей, чаще всего у терапевтов и невропатологов. Маскированную депрессию чаще всего наблюдают при лёгком и умеренно-выраженном депрессивном синдроме, при тяжёлом депрессивном синдроме — значительно реже •• Наиболее часто отмечают жалобы на расстройства со стороны ССС (приступы болей в области сердца) и органов пищеварения (снижение аппетита, диарея, запоры, метеоризм, боли в области живота). Очень часто отмечают различные нарушения сна. Пациенты жалуются на ощущение упадка сил, слабость, потерю интереса к любимым занятиям, чувство неопределённого беспокойства, быстро развивающееся утомление при чтении книги или просматривании телепередач •• Нередки случаи, когда состояния маскированных депрессий становятся причиной злоупотребления алкоголем.
• Тяжёлый депрессивный синдром •• При дальнейшем развитии и утяжелении депрессивного синдрома все его симптомы, описанные выше, проявляются с большей интенсивностью. Отличительная особенность тяжёлого депрессивного синдрома — присоединение психотических симптомов: бреда и галлюцинаций (поэтому некоторые авторы это расстройство называют термином «психотическая депрессия») •• Бред при тяжёлом депрессивном синдроме представлен идеями самоуничижения, вины, наличия тяжёлых соматических заболеваний (ипохондрический бред) •• При тяжёлом депрессивном синдроме больные чаще всего испытывают слуховые галлюцинации, содержание которых отражает мучительное депрессивное состояние пациентов. Например, больной слышит голос, сообщающий о безнадёжности и бессмысленности его страданий, рекомендации покончить жизнь самоубийством, или же стоны погибающих близких, их призывы о помощи и т.д. Гораздо реже больные испытывают зрительные галлюцинации, также отражающие депрессивное настроение (например, сцены смерти или казни).
• Ажитированная депрессия — депрессия с ажитацией. Ажитация — двигательное беспокойство в сочетании с тревогой и страхом. Пациенты крайне напряжены и не находят себе места: стереотипно потирают руки, перебирают руками одежду, много ходят, назойливо обращаются к персоналу и окружающим с какой-нибудь просьбой или репликой, иногда часами стоят у дверей отделения, переминаясь с ноги на ногу и хватая за одежду проходящих.
• Заторможённая (адинамическая) депрессия. При заторможённой депрессии ведущий симптом — психомоторная заторможённость. В некоторых случаях выраженность психомоторной заторможённости достигает степени ступора (депрессивный ступор). При обратном развитии симптомов во время лечения, когда депрессия ещё сильна, а двигательная заторможённость исчезает, резко возрастает риск суицида!
• Лёгкий депрессивный синдром (субдепрессия) — депрессия лёгкой степени выраженности. Аффект глубокой тоски, двигательная заторможённость отсутствуют, внешне поведение больных может оставаться упорядоченным, хотя и лишённым энергии, активности. В состоянии больных преобладают ангедония, отсутствие настроения, тревога, неуверенность в себе. Больные отмечают, что утром трудно заставить себя встать с постели, одеться, умыться; выполнение привычных обязанностей дома и на работе требует больших усилий, нет желаний, нет уверенности в успехе любого дела. При пробуждении нет ощущения перехода от сна к бодрствованию — отсюда необоснованные жалобы на «полную бессонницу». Обычная при субдепрессии тревога нередко сопровождается ипохондрией, навязчивыми мыслями и фобиями.
В состоянии больных преобладают ангедония, отсутствие настроения, тревога, неуверенность в себе. Больные отмечают, что утром трудно заставить себя встать с постели, одеться, умыться; выполнение привычных обязанностей дома и на работе требует больших усилий, нет желаний, нет уверенности в успехе любого дела. При пробуждении нет ощущения перехода от сна к бодрствованию — отсюда необоснованные жалобы на «полную бессонницу». Обычная при субдепрессии тревога нередко сопровождается ипохондрией, навязчивыми мыслями и фобиями.
Маниакальный синдром
Маниакальный синдром — сочетание повышенного настроения, ускорения темпа мышления и усиления двигательной активности.
• Внешний вид пациентов часто отражает повышенное настроение. Больные, особенно женщины, склонны одеваться ярко и вызывающе, неумеренно пользуются косметикой. Глаза блестят, лицо гиперемировано, при разговоре изо рта часто вылетают брызги слюны. Мимика отличается живостью, движения быстры и порывисты, жесты и позы подчёркнуто выразительны.
• Повышенное настроение сочетается с непоколебимым оптимизмом. Все переживания больных окрашены только в радужные тона. Пациенты беззаботны, у них нет проблем. Забываются прошлые неприятности и несчастья, будущее рисуется только в светлых красках. Собственное физическое самочувствие больные описывают как превосходное, ощущение избытка энергии — постоянное явление. Такие больные на первый взгляд могут произвести на постороннего наблюдателя впечатление людей психически здоровых, но необыкновенно весёлых, жизнерадостных и общительных. У других пациентов отмечают раздражительность, легко появляются реакции гнева, враждебности. Ориентация, как правило, не нарушена, но сознание болезни чаще отсутствует.
• Повышенная двигательная активность — больные все время в движении, не могут усидеть на месте, ходят, во все вмешиваются, пытаются командовать больными и т.п. Пациенты во время бесед с врачом они часто меняют позу, вертятся, вскакивают с места, начинают ходить и нередко даже бегать по кабинету. Они берутся за любые дела, но лишь переходят от одного к другому, ничего не доводя до конца. Больные с маниакальным синдромом очень охотно общаются с окружающими и активно вмешиваются в разговоры, которые их никак не касаются.
Они берутся за любые дела, но лишь переходят от одного к другому, ничего не доводя до конца. Больные с маниакальным синдромом очень охотно общаются с окружающими и активно вмешиваются в разговоры, которые их никак не касаются.
• Ускорение темпа мышления — больные говорят много, громко, быстро, часто не переставая. При продолжительном речевом возбуждении голос становится хриплым. Содержание высказываний непоследовательно. Легко переходят от одной темы к другой. При усилении речевого возбуждения не успевающая закончиться мысль уже сменяется другой, вследствие чего высказывания становятся отрывочными («скачка идей»). Речь чередуется шутками, остротами, каламбурами, иностранными словами, цитатами.
• Нарушения сна проявляются в том, что больные спят мало (3–5 ч в сутки), но при этом всегда чувствуют себя бодрыми, полными сил.
• При маниакальном синдроме почти всегда отмечают повышение аппетита и усиление полового влечения.
• Экспансивные идеи. Возможности реализовать многочисленные планы и желания кажутся больным безграничными, препятствий для их осуществления пациенты не видят. Всегда чрезмерно повышено чувство собственного достоинства. Легко возникает переоценка своих возможностей — профессиональных, физических, связанных с предприимчивостью и т.д. Больных на какое-то время удаётся разубедить в преувеличении их самооценки. Экспансивные идеи легко переходят в экспансивный бред, которые проявляются чаще всего бредовыми идеями величия, изобретательства и реформаторства.
Всегда чрезмерно повышено чувство собственного достоинства. Легко возникает переоценка своих возможностей — профессиональных, физических, связанных с предприимчивостью и т.д. Больных на какое-то время удаётся разубедить в преувеличении их самооценки. Экспансивные идеи легко переходят в экспансивный бред, которые проявляются чаще всего бредовыми идеями величия, изобретательства и реформаторства.
• При тяжёлом маниакальном синдроме отмечают галлюцинации (редко). Слуховые галлюцинации обычно восхваляющего содержания (например, голоса говорят больному, что он великий изобретатель). При зрительных галлюцинациях больной видит религиозные сцены.
• Гипоманиакальное состояние (гипомания) характеризуется теми же чертами, что и выраженная мания, но все симптомы при нем сглажены, отсутствуют грубые нарушения поведения, ведущие к полной социальной дезадаптации. Больные бывают подвижны, энергичны, склонны к шуткам, чрезмерно разговорчивы. Повышение настроения у них не достигает степени бросающейся в глаза неукротимой весёлости, а проявляется жизнерадостностью и оптимистической верой в успех любого начатого дела. Возникает множество планов и идей, иногда полезных и разумных, иногда чрезмерно рискованных и легкомысленных. Они заводят сомнительные знакомства, ведут неразборчивую сексуальную жизнь, начинают злоупотреблять алкоголем, легко становятся на путь нарушения закона.
Возникает множество планов и идей, иногда полезных и разумных, иногда чрезмерно рискованных и легкомысленных. Они заводят сомнительные знакомства, ведут неразборчивую сексуальную жизнь, начинают злоупотреблять алкоголем, легко становятся на путь нарушения закона.
КЛАССИФИКАЦИЯ РАССТРОЙСТВ НАСТРОЕНИЯ
Классификации, основанные на этиологии
• Эндогенная и реактивная депрессии. Термины «эндогенные» и «реактивные» не входят в современную классификацию психических болезней, но некоторые психиатры до сих пор пользуются этими понятиями. При эндогенной депрессии симптомы вызваны факторами, не связанными с личностью больного, и не зависят от психотравмирующей ситуации. При реактивной депрессии симптомы непосредственно связаны с психотравмирующими ситуациями. На практике только эндогенные или только реактивные депрессии встречаются редко; значительно чаще наблюдают смешанные депрессии.
• Первичные и вторичные депрессивные синдромы. Вторичные депрессивные синдромы вызваны другим психическим расстройством (например, шизофрения, невроз, алкоголизм), соматическим или неврологическим заболеванием, употреблением некоторых ЛС (например, ГК). В случае первичного депрессивного синдрома не удаётся обнаружить какую-либо причину, вызвавшее депрессию.
В случае первичного депрессивного синдрома не удаётся обнаружить какую-либо причину, вызвавшее депрессию.
Классификация, основанная на симптомах
• Невротическая и психотическая депрессия. При невротической депрессии симптомы, характерные для психотической депрессии (тяжёлого депрессивного синдрома), более сглажены, менее выражены, часто обусловлены психотравмирующими ситуациями. Невротическая депрессия чаще сопровождается невротическими симптомами, такими как тревога, фобии, навязчивые состояния и, реже, диссоциативные симптомы. В современной классификации МКБ–10 невротическая депрессия описывается как «дистимия».
Классификация, основанная на течении
• Биполярное расстройство настроения •• В предыдущей классификации МКБ-10 эти расстройства описывали под термином «маниакально-депрессивный психоз». Биполярное расстройство настроения проявляется чередованием маниакальных или депрессивных фаз (эпизодов). Эпизоды могут непосредственно сменять друг друга (например, депрессивное состояние сразу сменяется маниакальным синдромом) или через промежутки полного психического здоровья (например, пациент вышел из депрессивного состояния и через несколько месяцев развивается маниакальный синдром). Расстройство не приводит к снижению психических функций даже при большом числе перенесённых фаз и любой продолжительности болезни •• Биполярные расстройства начинаются, как правило с депрессии. Для постановки диагноза биполярного расстройства достаточно развития по меньшей мере одного маниакального (или гипоманиакального) эпизода в течение заболевания •• Циклотимия (циклотимическое расстройство) характеризуется хроническим течением с многочисленными и непродолжительными эпизодами гипоманиакальных и субдепрессивных состояний. Циклотимию можно представить как более лёгкий вариант биполярного расстройства. Клинические проявления сходны с таковыми при биполярном расстройстве настроения, но они или менее выраженные, или менее стойкие. Длительность фаз значительно меньше, чем при биполярном расстройстве (2–6 дней). Эпизоды нарушенного настроения возникают нерегулярно, часто внезапно. В тяжёлых случаях «светлые» промежутки нормального настроения отсутствуют. Начало заболевания, как правило, постепенное, возникает в возрасте 15–25 лет.
Расстройство не приводит к снижению психических функций даже при большом числе перенесённых фаз и любой продолжительности болезни •• Биполярные расстройства начинаются, как правило с депрессии. Для постановки диагноза биполярного расстройства достаточно развития по меньшей мере одного маниакального (или гипоманиакального) эпизода в течение заболевания •• Циклотимия (циклотимическое расстройство) характеризуется хроническим течением с многочисленными и непродолжительными эпизодами гипоманиакальных и субдепрессивных состояний. Циклотимию можно представить как более лёгкий вариант биполярного расстройства. Клинические проявления сходны с таковыми при биполярном расстройстве настроения, но они или менее выраженные, или менее стойкие. Длительность фаз значительно меньше, чем при биполярном расстройстве (2–6 дней). Эпизоды нарушенного настроения возникают нерегулярно, часто внезапно. В тяжёлых случаях «светлые» промежутки нормального настроения отсутствуют. Начало заболевания, как правило, постепенное, возникает в возрасте 15–25 лет. У 5–10% больных развивается наркотическая зависимость. В анамнезе отмечают частые перемены мест жительства, вовлечение в религиозные и оккультные секты.
У 5–10% больных развивается наркотическая зависимость. В анамнезе отмечают частые перемены мест жительства, вовлечение в религиозные и оккультные секты.
• Депрессивные расстройства •• Рекуррентное депрессивное расстройство настроения (монополярная депрессия, униполярное расстройство настроение) — заболевание, протекающее в форме нескольких больших депрессивных эпизодов на протяжении жизни, разделённых периодами полного психического здоровья. Первый эпизод может возникнуть в любом возрасте, начиная с детства и до старости. Начало его может быть острым или незаметным, а продолжительность — от нескольких недель до многих месяцев. Никогда полностью не исчезает опасность того, что у больного рекуррентным депрессивным расстройством не возникнет маниакального эпизода. Если такое произойдет, диагноз изменяют на биполярное аффективное расстройство. Депрессивные расстройства не приводят к снижению психических функций даже при большом числе перенесённых фаз и любой продолжительности болезни •• Сезонное аффективное расстройство — депрессия, наступающая зимой, с сокращением светлого времени суток. Уменьшается и исчезает с наступлением весны и лета. Характеризуется сонливостью, повышенным аппетитом и психомоторной заторможённостью. Связано с патологическим метаболизмом мелатонина •• В настоящее время в дистимическое расстройство объединяют невротические депрессии и стёртые формы рекуррентного депрессивного расстройства. В классификации МКБ–10 в дистимическое расстройство (дистимия) включена невротическая депрессия (депрессивный невроз). Дистимия — менее тяжёлая форма депрессии, обычно вызванная длительной психотравмирующей ситуацией. Расстройство склонно к хроническому течению. При дистимии симптомы, характерные для тяжёлого депрессивного синдрома, более сглажены, менее выражены.
Уменьшается и исчезает с наступлением весны и лета. Характеризуется сонливостью, повышенным аппетитом и психомоторной заторможённостью. Связано с патологическим метаболизмом мелатонина •• В настоящее время в дистимическое расстройство объединяют невротические депрессии и стёртые формы рекуррентного депрессивного расстройства. В классификации МКБ–10 в дистимическое расстройство (дистимия) включена невротическая депрессия (депрессивный невроз). Дистимия — менее тяжёлая форма депрессии, обычно вызванная длительной психотравмирующей ситуацией. Расстройство склонно к хроническому течению. При дистимии симптомы, характерные для тяжёлого депрессивного синдрома, более сглажены, менее выражены.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РАССТРОЙСТВ НАСТРОЕНИЯ
• Реакция горя. Депрессивные расстройства необходимо отличать от нормальной реакции горя на тяжёлые эмоциональные стрессы (например, смерть ребёнка). Реакция горя отличается от депрессивного расстройства отсутствием мыслей покончить с собой, больных легко поддаются переубеждению, их состояние облегчается во время общения с другими людьми. Лечение пациентов в состоянии реакции горя антидепрессантами неэффективно. У некоторых пациентов с реакцией горя впоследствии развивается тяжёлое депрессивное расстройство.
Лечение пациентов в состоянии реакции горя антидепрессантами неэффективно. У некоторых пациентов с реакцией горя впоследствии развивается тяжёлое депрессивное расстройство.
• Тревожное расстройство бывает трудно отличить от субдепрессивных состояний, тем более, что тревога и депрессия часто сопутствуют друг другу. Для постановки правильного диагноза необходимо оценить тяжесть тревоги и депрессии, а также последовательность их появления. Если у пациента сильнее выражены и первыми появились симптомы депрессии, а уже потом присоединилась тревога, то более вероятен диагноз депрессивного расстройства. И наоборот, если заболевание начинается с симптомов тревоги, которые являются единственными проявлениями клинической картины, а затем появляются симптомы депрессии, то пациент скорее всего болен тревожным расстройством. Тот же принцип используют при дифференциальной диагностике с обсессивно-компульсивным и фобическим расстройствами.
• Шизофрения. Бред и галлюцинации наблюдают как при маниакальных, так и при депрессивных эпизодах. Расстройства настроения не приводят к снижению психических функций даже при большом числе перенесённых фаз и любой продолжительности болезни. Тогда как при шизофрении наблюдают негативные симптомы, приводящие к стойким изменениям личности.
Расстройства настроения не приводят к снижению психических функций даже при большом числе перенесённых фаз и любой продолжительности болезни. Тогда как при шизофрении наблюдают негативные симптомы, приводящие к стойким изменениям личности.
• Шизоаффективное расстройство. В случае, когда в клинической картине проявляются в равной степени выраженные симптомы расстройства настроения (маниакального или депрессивного синдрома) и шизофрении, более вероятен диагноз шизоаффективного расстройства (см. Расстройство шизоаффективное).
• Деменция. Нарушения памяти при депрессии имеют более острое начало и обусловлены нарушениями концентрации внимания; в клинической картине присутствуют и другие симптомы депрессии, например, депрессивное мышление. Больные депрессией, которые жалуются на нарушения памяти, обычно не стесняются отвечать на вопросы («Я не знаю»), тогда как больные деменцией пытаются уйти от прямого ответа. У депрессивных больных память на текущие и прошлые события нарушается одинаково; у дементных больных больше страдает память на текущие события, чем на прошлые.
• Органическое поражение головного мозга. При появлении маниакального состояния в пожилом возрасте в сочетании с грубыми нарушениями поведения (например, публичное мочеиспускание) и особенно отсутствием маниакальных и депрессивных эпизодов в анамнезе следует думать прежде всего об органическом поражении головного мозга (чаще всего лобной доли — «синдром лобной доли»), например опухоль. В этом случае проводят дополнительные исследования — МРТ/КТ, ЭЭГ.
• Расстройства настроения, вызванные злоупотреблением психоактивных веществ (например, героина, амфетамина). Злоупотребление психоактивными веществами и зависимость от них, как правило, сопровождаются расстройствами настроения. При дифференциальной диагностике учитывают данные анамнеза, результаты анализов мочи на содержание психоактивных веществ.
• Расстройства настроения, вызванные употреблением ЛС. При оценке состояния пациента необходимо выяснить, какие препараты он принимает в настоящее время, какие в прошлом, и не было ли у него ранее изменений психического самочувствия на фоне приёма какого-либо ЛС. При этом важно придерживаться принципа, что каждый препарат, который больной принимает, может быть фактором, обусловливающим расстройство настроения.
При этом важно придерживаться принципа, что каждый препарат, который больной принимает, может быть фактором, обусловливающим расстройство настроения.
Методы исследования • Лабораторные методы •• Общие анализы крови и мочи •• Тест на подавление дексаметазоном •• Исследование функции щитовидной железы •• Определение содержания витамина В12, фолиевой кислоты • Специальные методы •• ЭКГ •• ЭЭГ •• КТ/МРТ • Психологические методы •• Шкала самооценки Цунга •• Шкала депрессии Хамильтона •• Тест Роршаха •• Тематический апперцептивный тест.
Дифференциальная диагностика • Неврологические заболевания (например, эпилепсия, гидроцефалия, мигрень, рассеянный склероз, нарколепсия, опухоли головного мозга) • Эндокринные нарушения (например, адреногенитальный синдром, гиперальдостеронизм) • Психические заболевания (например, деменция, шизофрения, расстройства личности, шизоаффективное расстройство, расстройство адаптации с депрессивным настроением).
ТЕЧЕНИЕ И ПРОГНОЗ
Депрессивные расстройства. 15% больных депрессией заканчивают жизнь самоубийством. 10–15% — совершают суицидальные попытки, 60% — планируют суицид. Следует помнить, что вероятность суицидов наибольшая в период выздоровления на фоне лечения антидепрессантами. Обычный депрессивный эпизод, если его не лечить, имеет продолжительность около 10 мес. По меньшей мере у 75% пациентов отмечают второй эпизод депрессии, обычно в течение первых 6 мес после первого. Среднее число депрессивных эпизодов в течение жизни — 5. Прогноз в целом благоприятный: 50% больных выздоравливают, 30% выздоравливают не полностью, у 20% болезнь принимает хронический характер. Приблизительно у 20–30% больных с дистимическим расстройством развиваются (по убыванию частоты) рекуррентное депрессивное расстройство (двойная депрессия), биполярное расстройство.
15% больных депрессией заканчивают жизнь самоубийством. 10–15% — совершают суицидальные попытки, 60% — планируют суицид. Следует помнить, что вероятность суицидов наибольшая в период выздоровления на фоне лечения антидепрессантами. Обычный депрессивный эпизод, если его не лечить, имеет продолжительность около 10 мес. По меньшей мере у 75% пациентов отмечают второй эпизод депрессии, обычно в течение первых 6 мес после первого. Среднее число депрессивных эпизодов в течение жизни — 5. Прогноз в целом благоприятный: 50% больных выздоравливают, 30% выздоравливают не полностью, у 20% болезнь принимает хронический характер. Приблизительно у 20–30% больных с дистимическим расстройством развиваются (по убыванию частоты) рекуррентное депрессивное расстройство (двойная депрессия), биполярное расстройство.
Биполярные расстройства. Приблизительно у трети больных с циклотимией развивается биполярное расстройство настроения. В 45% случаев маниакальные эпизоды повторяются. Маниакальные эпизоды, если их не лечить, имеют продолжительность 3–6 мес с высокой вероятностью рецидива. Примерно у 80–90% больных с маниакальными синдромами со временем возникает депрессивный эпизод. Прогноз достаточно благоприятный: 15% больных выздоравливают, 50–60% выздоравливают не полностью (многочисленные рецидивы с хорошей адаптацией в промежутках между эпизодами), у трети пациентов существует вероятность перехода заболевания в хроническую форму со стойкой социально—трудовой дезадаптацией.
Примерно у 80–90% больных с маниакальными синдромами со временем возникает депрессивный эпизод. Прогноз достаточно благоприятный: 15% больных выздоравливают, 50–60% выздоравливают не полностью (многочисленные рецидивы с хорошей адаптацией в промежутках между эпизодами), у трети пациентов существует вероятность перехода заболевания в хроническую форму со стойкой социально—трудовой дезадаптацией.
ЛЕЧЕНИЕ
Основные принципы • Сочетание лекарственной терапии с психотерапией • Индивидуальный подбор ЛС в зависимости от преобладающих симптомов, эффективности и переносимости препаратов. Назначение малых доз препаратов с постепенным их повышением • Назначение при обострении ЛС, эффективных ранее • Пересмотр схемы лечения при отсутствии эффекта в течение 4–6 нед
Лечение депрессивных эпизодов
• ТАД — амитриптилин и имипрамин. При психомоторном возбуждении, тревоге, беспокойстве, раздражительности или бессоннице назначают амитриптилин — 150–300 мг/сут; при психомоторной заторможённости, сонливости, апатии — имипрамин 150–300 мг/сут
• Селективные ингибиторы обратного захвата серотонина. Если депрессия резистентна к лечению высоких доз амитриптилина или имипрамина, то это не означает, что более современные антидепрессанты будут в этом случае эффективными. Развитие антихолинергических побочных эффектов — основная причина самовольного прекращения лечения ТАД. К тому же, амитриптилин и имипрамин противопоказаны пациентам с заболеваниями сердца, глаукомой и гипертрофией предстательной железы. Таким больным предпочтительнее назначать селективные ингибиторы обратного захвата серотонина, т.к. они более безопасны. Селективные ингибиторы обратного захвата серотонина так же эффективны, как имипрамин и амитриптилин, не вызывают антихолинергических побочных эффектов и более безопасны при передозировке. Препараты назначают однократно в утренние часы: флуоксетин 20–40 мг/сут, сертралин 50–100 мг/сут, пароксетин 10–30 мг/сут.
Если депрессия резистентна к лечению высоких доз амитриптилина или имипрамина, то это не означает, что более современные антидепрессанты будут в этом случае эффективными. Развитие антихолинергических побочных эффектов — основная причина самовольного прекращения лечения ТАД. К тому же, амитриптилин и имипрамин противопоказаны пациентам с заболеваниями сердца, глаукомой и гипертрофией предстательной железы. Таким больным предпочтительнее назначать селективные ингибиторы обратного захвата серотонина, т.к. они более безопасны. Селективные ингибиторы обратного захвата серотонина так же эффективны, как имипрамин и амитриптилин, не вызывают антихолинергических побочных эффектов и более безопасны при передозировке. Препараты назначают однократно в утренние часы: флуоксетин 20–40 мг/сут, сертралин 50–100 мг/сут, пароксетин 10–30 мг/сут.
• Ингибиторы МАО (например, ниаламид 200–350 мг/сут, лучше в 2 приёма утром и днём) обычно менее эффективны при тяжёлых депрессивных расстройствах, чем ТАД, и проявляют такой же эффект при лёгких расстройствах. Но у некоторых больных, резистентных к лечению ТАД, лечебный эффект оказывают ингибиторы МАО. Действие препаратов этой группы развивается медленно и достигает максимума к 6 неделе от начала лечения. Ингибиторы МАО усиливают действие сосудосуживающих аминов (в т.ч. тирамина, обнаруженного в некоторых пищевых продуктах — сыр, сливки, кофе, пиво, вино, копчёности, красные вина) и синтетических аминов, что может привести к тяжёлой артериальной гипертензии.
Но у некоторых больных, резистентных к лечению ТАД, лечебный эффект оказывают ингибиторы МАО. Действие препаратов этой группы развивается медленно и достигает максимума к 6 неделе от начала лечения. Ингибиторы МАО усиливают действие сосудосуживающих аминов (в т.ч. тирамина, обнаруженного в некоторых пищевых продуктах — сыр, сливки, кофе, пиво, вино, копчёности, красные вина) и синтетических аминов, что может привести к тяжёлой артериальной гипертензии.
• Электросудорожная терапия (ЭСТ). Клинические исследования показали, что антидепрессивное действие ЭСТ развивается быстрее и более эффективна у больных тяжёлым депрессивным расстройством с бредовыми идеями, чем при использовании ТАД. Таким образом, ЭСТ — метод выбора при лечении пациентов, страдающих депрессивным расстройством с психомоторной заторможённостью и бредом при неэффективности лекарственной терапии.
Синоним. Аффективные расстройства
Сокращения. ЭСТ — электросудорожная терапия
МКБ-10 • F06. 3 Органические расстройства настроения [аффективные] • F30 Маниакальный эпизод • F31 Биполярное аффективное расстройство • F32 Депрессивный эпизод • F33 Рекуррентное депрессивное расстройство • F34 Устойчивые расстройства настроения [аффективные расстройства] • F38 Другие расстройства настроения [аффективные] • F39 Расстройство настроения [аффективное] неуточнённое.
3 Органические расстройства настроения [аффективные] • F30 Маниакальный эпизод • F31 Биполярное аффективное расстройство • F32 Депрессивный эпизод • F33 Рекуррентное депрессивное расстройство • F34 Устойчивые расстройства настроения [аффективные расстройства] • F38 Другие расстройства настроения [аффективные] • F39 Расстройство настроения [аффективное] неуточнённое.
18. Терапия психических расстройств — кафедра психиатрии и наркологии 1СПбГМУ им. И.П. Павлова
во время зачета Вам будет предложено 4 вопроса из этой темы
11
Какая из перечисленных групп препаратов наиболее эффективна при лечении маскированых депрессий ?
— транквилизаторы
— психостимуляторы
— в-адреноблокаторы
— нейролептики
+ антидепрессанты
12
Классификация антидепрессантов включает:
+ трициклические антидепрессанты
+ четырехциклические антидепрессанты
— производные бензодиазепина
+ ингибиторы моноаминоксидазы
— производные бутирофенона
13
Противопоказаниями к назначению транквилизаторов являются:
— ажитированная депрессия
— алкогольный делирий
— эпилептический статус
+ миастения
+ дыхательная недостаточность
15
Галоперидол показан для лечения:
— депрессивного синдрома
— апато-абулических состояний
+ параноидного синдрома
— астенического синдрома
17
Как осложнение задержка мочи может быть вызвана при назначении:
— леривона
+ амитриптилина
— пиразидола
— прозака
18
Вероятность развития лекарственного холинолитического делирия выше при передозировке:
— прозака
+ мелипрамина
— пиразидола
— димедрола
20
К побочным действиям,связанным с применением нейролептиков относятся:
— гипергидроз
+ гиперсаливация
+ хронический экстрапирамидный синдром
— ни одно из перечисленного
22
К атипичным нейролептикам относят:
— галоперидол
+ рисполепт (рисперидон)
+ оланзапин (зипрекса)
+ азалептин (клозапин)
— аминазин
23
К преимуществам атипичных нейролептиков относят:
+ Большее влияние на негативную симптоматику шизофрении
— быстрая редукция психотических симптомов
— антидепрессивный эффект
+ малая выраженность экстрапирамидных побочных эффектов
24
К экстрапирамидным побочным эффектам при применении традиционных
нейролептиков относятся:
+ дистония
+ акатизия
+ лекарственный паркинсонизм
— атетоз
+ поздняя дискинезия
25
Побочные эффекты, свойственные аминазину:
+ выраженная гипотензия
+ депрессия
+ инфильтраты и флебиты в местах введения
+ гепатит
— лихорадка
26
К преимуществам терапии пролонгированными формами нейролептиков относятся:
— отсутствие побочных эффектов
+ облегчение контроля за приемом назначенного препарата
— большая антипсихотическая активность
+ освобождение больного от необходимости ежедневного многократного приема лекарств
— меньшая вероятность возникновения побочных эффектов
27
Вероятность развития лекарственного холинолитического делирия выше при
передозировке:
+ амитриптилина
— рисполепта
+ циклодола
— коаксила
— димедрола
28
Изменение картины крови при применении психотропных препаратов чаще всего
может быть вызвано:
— циклодолом
— галоперидолом
+ азалептином (клозапином)
— амитриптилином
— феназепамом
29
Для лечения больных, находящихся в кататоническом ступоре в первую очередь показаны:
— антидепрессанты
— психостимуляторы
+ нейролептики
— транквилизаторы
— ноотропы
30
Для лечения алкогольного делирия можно использовать:
— галоперидол
— карбамазепин
+ феназепам и диазепам
+ дезинтоксикационную терапию
+ Витамины группы В
31
Противопоказанием для назначения бензодиазепиновых транквилизаторов является:
— судорожный синдром в анамнезе
— гипотензия
— алкогольный делирий
+ дыхательная недостаточность
32
В отношении каких симптомов эффективны транквилизаторы
— сниженное настроение
+ тревога
+ нарушения сна
— галлюцинации и бред
33
Селективные ингибиторы ацетилхолинэстеразы (Экселон, Реминил) применяются
при:
— алкоголизме
— эпилепсии
— лекарственном паркинсонизме
+ болезни Альцгеймера
34
Какие из перечисленных средств могут использоваться для купирования эпилептического статуса:
+ люмбальная пункция
+ общий наркоз с миорелаксантами
+ феназепам и диазепам
— аминазин
35
К селективным ингибиторам обратного захвата серотонина относятся:
— амитриптилин
+ флуоксетин (прозак)
+ сертралин (золофт)
— миансерин (леривон)
38
К холинолитическим побочным эффектам психотропных препаратов относятся:
+ запоры
+ увеличение внутриглазного давления
+ задержка мочи
— явления лекарственного паркинсонизма
— острая дискинезия
40
Какой из препаратов относится к нейролептикам-«препаратам резерва» при терапевтической резистентности у больных шизофренией:
— галоперидол
— оланзапин (зипрекса)
+ азалептин (клозапин)
— клопиксол (зупентиксол)
41
Назовите некоторые отличия атипичных нейролептиков по сравнению с типичными:
+ Вызывают меньше экстрапирамидных нейролептических расстройств
— Вызывают гиперпролактинемию
— Вызывают снижение массы тела
— Вызывают вторичный сахарный диабет
+ Больше влияют на негативные симптомы шизофрении по сравнению с типичными
43
Какие из групп препаратов могут вызвать лекарственную зависимость:
— нейролептики
+ транквилизаторы
+ психостимуляторы
— ноотропы
— антидепрессанты
44
К небензодиазепиновым транквилизаторам относится:
— сибазон
— грандаксин
+ атаракс
— клоназепам
88
Какие из нижеперечисленных групп препаратов предпочтительны для купирования психомоторного возбуждения в условиях соматического стационара?
— барбитураты
— амитриптилин
— нейролептики
+ транквилизаторы
89
В лечении эндогенной депрессии наиболее эффективны:
— терапия нейролептиками
— аутогенная тренировка
+ лечение антидепрессантами
— гипноз
— психостимуляторы
+ электросудорожная терапия
90
Что из перечисленного предпочтительнее использовать для купирования галлюцинаторно-бредового возбуждения?
— пирацетам
— карбамазепин
— оксибутират натрия
— амитриптилин
+ галоперидол
91
Какие из перечисленныых препаратов используются для лечения маниакального состояния ?
+ клопиксол
+ галоперидол
+ лития карбонат
— фенибут
— циклодол
92
Какие из перечисленных препаратов применяются в качестве корректора при нейролептической терапии ?
— реладорм
— кофеин
— ноотропил
+ циклодол
— фентанил
93
Какой из перечисленных препаратов является предпочтительным при купировании соматогенного делириозного синдрома?
— циклодол
— амитриптилин
+ галоперидол
— соли лития
— ноотропил
— финлепсин
95
Для лечения ажитированной депрессии показан:
+ амитриптилин
— мелипрамин
— трифтазин
97
Для купирования эпилептического статуса наиболее эффективно:
+ в\в введение седуксена
— в\в введение аминазина
— в\в введение оксибутирата натрия
— в\в введение магнезии
98
Мелипрамин относится к антидепрессантам:
+ трициклического ряда
— тетрациклического ряда
— ингибиторам МАО
— обратного захвата серотонина
99
Амитриптилин относится к антидепрессантам:
+ трициклического ряда
— тетрациклического ряда
— ингибиторам МАО
— обратного захвата серотонина
00
К противопоказаниям к лечению амитриптилином относятся:
+ глаукома
+ гипертрофия простаты
+ мерцательная аритмия
— туберкулез легких
— ничего из перечисленного
101
Феназепам может быть использован при лечении:
+ фобических рассторойств
— корсаковского синдрома
— ажитированной депрессии
+ нарушений сна
— судорожного синдрома
102
Спектр психотропной активности диазепама включает:
+ противосудорожное действие
+ легкое активирующее действие
+ вегетотропное действие
— ничего из перечисленного
103
Побочные действия при лечении диазепамом включают:
+ мышечную слабость
+ сонливость
+ релаксацию
— судорожные припадки
— все перечисленное неверно
106
К побочным эффектам при лечении ноотропилом (пирацетамом) относятся:
+ раздражительность
— сонливость, заторможенность
+ трудности в засыпании
— ничего из перечисленного
107
Длительность терапии солями лития с профилактической целью составляет:
— несколько дней
— несколько недель
— несколько месяцев
— несколько лет
+ многие годы
09
Какой из перечисленных нейролептиков в большей степени способен вызать лекарственный гепатит:
+ аминазин
— галоперидол
— зипрекса
— трифтазин
— клопиксол
111
Для лечения дистимии используются:
— нейролептики
+ антидепрессанты
— ноотропы
— транквилизаторы
— противосудорожные
112
Какая из групп препаратов наиболее эффективна при лечении соматизированных депрессий:
— нейролептики
— транквилизаторы
+ антидепрессанты
— психостимуляторы
— ноотропы
13
К трициклическим антидепрессантам относится:
+ амитриптилин
— флуоксетин (прозак)
— сертралин (стимулотон)
— мапротилин (лудиомил)
114
При нарушениях сна в виде поздних засыпаний в рамках невротической депрессии показан:
— аминазин
— пирацетам
+ миансерин (леривон)
— азалептин
115
Какой из перечисленных антидепрессантов обладает большим стимулирующим эффектом по сравнению с другими:
— амитриптилин
— циталопрам (ципрамил)
— флуоксетин (прозак)
+ имипрамин
118
Какие препараты относятся к атипичным антипсихотикам:
— галоперидол
— аминазин
— эглонил (сульпирид)
+ оланзапин (зипрекса)
+ рисполепт (рисперидон)
119
С целью коррекции экстрапирамидных нейролептических расстройств используются:
+ бета-блокаторы
+ циклодол
— амитриптилин
%d0%b4%d0%b5%d0%bf%d1%80%d0%b5%d1%81%d1%81%d0%b8%d1%8f%20%d0%b0%d0%b6%d0%b8%d1%82%d0%b8%d1%80%d0%be%d0%b2%d0%b0%d0%bd%d0%bd%d0%b0%d1%8f — со всех языков на все языки
Все языкиАбхазскийАдыгейскийАфрикаансАйнский языкАканАлтайскийАрагонскийАрабскийАстурийскийАймараАзербайджанскийБашкирскийБагобоБелорусскийБолгарскийТибетскийБурятскийКаталанскийЧеченскийШорскийЧерокиШайенскогоКриЧешскийКрымскотатарскийЦерковнославянский (Старославянский)ЧувашскийВаллийскийДатскийНемецкийДолганскийГреческийАнглийскийЭсперантоИспанскийЭстонскийБаскскийЭвенкийскийПерсидскийФинскийФарерскийФранцузскийИрландскийГэльскийГуараниКлингонскийЭльзасскийИвритХиндиХорватскийВерхнелужицкийГаитянскийВенгерскийАрмянскийИндонезийскийИнупиакИнгушскийИсландскийИтальянскийЯпонскийГрузинскийКарачаевскийЧеркесскийКазахскийКхмерскийКорейскийКумыкскийКурдскийКомиКиргизскийЛатинскийЛюксембургскийСефардскийЛингалаЛитовскийЛатышскийМаньчжурскийМикенскийМокшанскийМаориМарийскийМакедонскийКомиМонгольскийМалайскийМайяЭрзянскийНидерландскийНорвежскийНауатльОрокскийНогайскийОсетинскийОсманскийПенджабскийПалиПольскийПапьяментоДревнерусский языкПортугальскийКечуаКвеньяРумынский, МолдавскийАрумынскийРусскийСанскритСеверносаамскийЯкутскийСловацкийСловенскийАлбанскийСербскийШведскийСуахилиШумерскийСилезскийТофаларскийТаджикскийТайскийТуркменскийТагальскийТурецкийТатарскийТувинскийТвиУдмурдскийУйгурскийУкраинскийУрдуУрумскийУзбекскийВьетнамскийВепсскийВарайскийЮпийскийИдишЙорубаКитайский
Все языкиАбхазскийАдыгейскийАфрикаансАйнский языкАлтайскийАрабскийАварскийАймараАзербайджанскийБашкирскийБелорусскийБолгарскийКаталанскийЧеченскийЧаморроШорскийЧерокиЧешскийКрымскотатарскийЦерковнославянский (Старославянский)ЧувашскийДатскийНемецкийГреческийАнглийскийЭсперантоИспанскийЭстонскийБаскскийЭвенкийскийПерсидскийФинскийФарерскийФранцузскийИрландскийГалисийскийКлингонскийЭльзасскийИвритХиндиХорватскийГаитянскийВенгерскийАрмянскийИндонезийскийИнгушскийИсландскийИтальянскийИжорскийЯпонскийЛожбанГрузинскийКарачаевскийКазахскийКхмерскийКорейскийКумыкскийКурдскийЛатинскийЛингалаЛитовскийЛатышскийМокшанскийМаориМарийскийМакедонскийМонгольскийМалайскийМальтийскийМайяЭрзянскийНидерландскийНорвежскийОсетинскийПенджабскийПалиПольскийПапьяментоДревнерусский языкПуштуПортугальскийКечуаКвеньяРумынский, МолдавскийРусскийЯкутскийСловацкийСловенскийАлбанскийСербскийШведскийСуахилиТамильскийТаджикскийТайскийТуркменскийТагальскийТурецкийТатарскийУдмурдскийУйгурскийУкраинскийУрдуУрумскийУзбекскийВодскийВьетнамскийВепсскийИдишЙорубаКитайский
Здоров’я народу — Аміназин 25 мг/1мл по 2мл № 10
ИНСТРУКЦИЯ
по медицинскому применению лекарственного средства
АМИНАЗИН
(AMINAZIN)
Состав:
действующее вещество: chlorpromazine;
1 мл раствора содержит хлорпромазина гидрохлорида в пересчете на 100 % вещество 25 мг;
вспомогательные вещества: натрия сульфит безводный (Е 221), натрия метабисульфит (Е 223), кислота аскорбиновая, натрия хлорид, вода для инъекций.
Лекарственная форма. Раствор для инъекций.
Основные физико-химические свойства: прозрачная бесцветная или слегка желтовато-зеленоватого цвета жидкость.
Фармакотерапевтическая группа. Антипсихотические препараты. Производные фенотиазина с алифатической структурой. Код АТХ N05A A01.
Фармакологические свойства.
Фармакодинамика.
Нейролептик группы производных фенотиазина. Проявляет выраженное антипсихотическое, седативное и противорвотное действие. Ослабляет или полностью устраняет бред и галлюцинации, купирует психомоторное возбуждение, уменьшает аффективные реакции, тревожность, беспокойство, снижает двигательную активность. Механизм антипсихотического действия связан с блокадой постсинаптических допаминергических рецепторов в мезолимбических структурах головного мозга. Проявляет также блокирующее действие на α-адренорецепторы и подавляет высвобождение гормонов гипофиза и гипоталамуса. Однако блокада допаминовых рецепторов увеличивает секрецию гипофизом пролактина. Противорвотное действие обусловлено угнетением или блокадой допаминовых D2-рецепторов в хеморецепторной триггерной зоне мозжечка, периферично − блокадой блуждающего нерва в пищеварительной системе. Седативное действие обусловлено блокадой центральных адренорецепторов. Проявляет умеренное или слабое действие на экстрапирамидные структуры.
Противорвотное действие обусловлено угнетением или блокадой допаминовых D2-рецепторов в хеморецепторной триггерной зоне мозжечка, периферично − блокадой блуждающего нерва в пищеварительной системе. Седативное действие обусловлено блокадой центральных адренорецепторов. Проявляет умеренное или слабое действие на экстрапирамидные структуры.
Фармакокинетика.
Аминазин обнаруживается в крови в незначительном количестве через 15 минут после введения терапевтической дозы и циркулирует в течение 2 часов. Имеет высокое связывание с белками плазмы крови (95-98 %), широко распределяется в организме, проникает через гематоэнцефалический барьер, при этом его концентрация в мозге выше, чем в плазме крови. Период полувыведения препарата составляет около 30 часов. Интенсивно метаболизируется в печени с образованием ряда активных и неактивных метаболитов. Выводится с мочой, калом, желчью.
Клинические характеристики.
Показания.
Хронические параноидные и галлюцинаторно-параноидные состояния, состояния психомоторного возбуждения у больных шизофренией (галлюцинаторно-бредовый, гебефренический, кататонический синдромы), алкогольный психоз, маниакальное возбуждение у больных маниакально-депрессивным психозом, психические расстройства у больных эпилепсией, ажитированная депрессия у больных пресенильным, маниакально-депрессивным психозами, а также при других заболеваниях, сопровождающихся возбуждением, напряжением.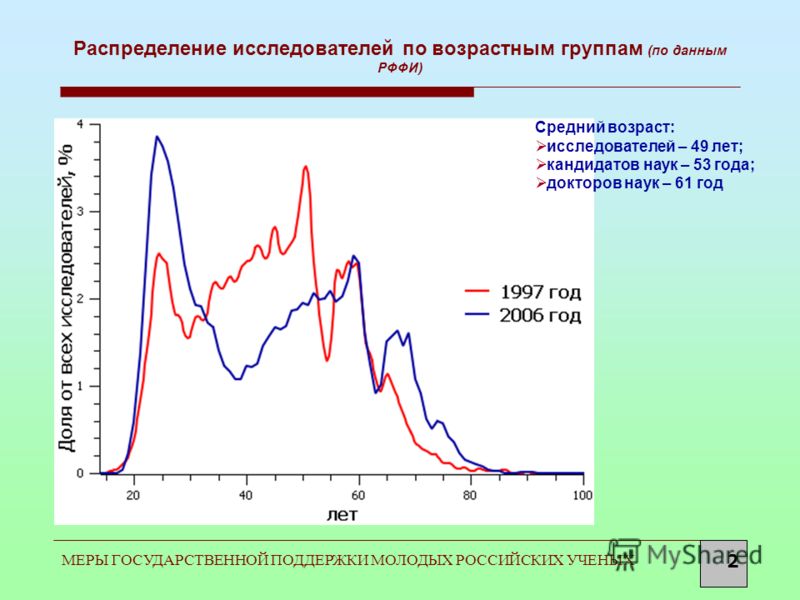 Невротические заболевания, сопровождающиеся повышением мышечного тонуса. Стойкая боль, в том числе каузалгии (в сочетании с анальгетиками), нарушения сна стойкого характера (в сочетании со снотворными средствами и транквилизаторами). Болезнь Меньера, рвота у беременных, лечение и профилактика рвоты при лечении противоопухолевыми средствами и при лучевой терапии. Дерматозный зуд. В составе литических смесей в анестезиологии.
Невротические заболевания, сопровождающиеся повышением мышечного тонуса. Стойкая боль, в том числе каузалгии (в сочетании с анальгетиками), нарушения сна стойкого характера (в сочетании со снотворными средствами и транквилизаторами). Болезнь Меньера, рвота у беременных, лечение и профилактика рвоты при лечении противоопухолевыми средствами и при лучевой терапии. Дерматозный зуд. В составе литических смесей в анестезиологии.
Противопоказания.
Повышенная индивидуальная чувствительность к хлорпромазину и к другим компонентам препарата. Поражение печени (цирроз, гепатит, гемолитическая желтуха, желчекаменная болезнь), почек (нефрит, острый пиелит, амилоидоз почек, мочекаменная болезнь), заболевания кроветворных органов, прогрессирующие системные заболевания головного и спинного мозга (медленные нейроинфекции, например, рассеянный склероз), декомпенсированная сердечная недостаточность, тяжелые сердечно-сосудистые заболевания, язва желудка и двенадцатиперстной кишки в период обострения, декомпенсированные пороки сердца, выраженная артериальная гипотензия, инсульт, тромбоэмболическая болезнь, выраженная миокардиодистрофия, ревмокардит на поздних стадиях, микседема, поздняя стадия бронхоэктатической болезни, закрытоугольная глаукома, задержка мочи, обусловленная гиперплазией предстательной железы, выраженное угнетение центральной нервной системы, коматозное состояние, травмы мозга, острые инфекционные заболевания. Не назначать одновременно с барбитуратами, алкоголем, наркотиками.
Не назначать одновременно с барбитуратами, алкоголем, наркотиками.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействий.
Седативное действие хлорпромазина усиливается при одновременном применении с золпидемом или зопиклоном; нейролептическое − с эстрогенами. Концентрацию хлорпромазина в плазме крови уменьшают антациды, содержащие алюминий и магния гидроксид (нарушают всасывание хлорпромазина из пищеварительной системы), барбитураты (усиливают метаболизм хлорпромазина в печени). Концентрацию хлорпромазина в плазме крови повышают хлорохин, сульфадоксин/пириметамин. Циметидин может уменьшать или повышать концентрацию хлорпромазина в крови. Хлорпромазин может уменьшать или даже полностью угнетать антигипертензивное действие гуанетидина, повышать концентрацию имипрамина в крови, подавлять эффекты леводопы; повышать или уменьшать концентрацию фенитоина в крови, снижать действие сердечных гликозидов.
При одновременном применении с другими лекарственными средствами возможно:
— с антихолинергическими средствами − усиление антихолинергического действия;
— с антихолинестеразными средствами − мышечная слабость, ухудшение течения миастении;
— с эпинефрином − искажение эффектов последнего, в результате чего происходит дальнейшее снижение артериального давления и развитие тяжелой артериальной гипотензии и тахикардии;
— с амитриптилином − повышение риска развития поздней дискинезии, возможно развитие паралитического илеуса;
— с диазоксидом − выраженная гипергликемия;
— с доксепином − потенцирование гиперпирексии;
— с лития карбонатом − выраженные экстрапирамидные симптомы, нейротоксическое действие;
— с морфином − развитие миоклонуса;
— с цизапридом − аддитивное удлинение интервала QT на ЭКГ;
— с нортриптилином у пациентов с шизофренией − возможно ухудшение клинического состояния, несмотря на повышенный уровень хлорпромазина в крови;
— с трициклическими антидепрессантами, мапротилином, ингибиторами моноаминоксидазы − удлинение и усиление седативного и антихолинергического эффектов, повышение риска развития злокачественного нейролептического синдрома;
— с препаратами для лечения гипертиреоза − повышается риск развития агранулоцитоза;
— с другими препаратами, вызывающими экстрапирамидные реакции, − возможно увеличение частоты и тяжести экстрапирамидных нарушений;
— с препаратами, вызывающими артериальную гипотензию, − возможна выраженная ортостатическая гипотензия;
— с эфедрином − возможно ослабление сосудосуживающего эффекта эфедрина.
При невротических заболеваниях, сопровождающихся повышением мышечного тонуса, стойких болях, в том числе каузалгии, хлорпромазин можно сочетать с анальгетиками, при устойчивой бессоннице − со снотворными и транквилизаторами.
При одновременном применении хлорпромазина с противосудорожными препаратами усиливается действие последних и возможно снижение порога судорожной готовности; с другими препаратами, угнетающими влияние на центральную нервную систему, а также с этанолом и препаратами, содержащими этанол, возможно усиление депрессии центральной нервной системы, а также угнетение дыхания.
Барбитураты усиливают метаболизм хлорпромазина, возбуждая микросомальные ферменты печени и уменьшая тем самым его концентрации в плазме крови, и, как следствие, терапевтический эффект.
Препарат может угнетать действие амфетаминов, леводопы, клонидина, гуанетидина, адреналина.
Особенности применения.
Не рекомендуется применять препарат пациентам с гипотиреозом, феохромоцитомой, миастенией.
С особой осторожностью под тщательным контролем препарат применять для лечения пациентов с патологическими изменениями картины крови, при ревматизме, ревмокардите, алкогольной интоксикации, синдроме Рейе, а также при раке молочной железы, выраженной артериальной гипертензии, склонности к развитию глаукомы, при болезни Паркинсона, хронических заболеваниях органов дыхания (особенно у детей), эпилептических приступах, при сердечно-сосудистых заболеваниях умеренной степени, сахарном диабете.
Следует с осторожностью назначать пациентам пожилого возраста (повышение риска чрезмерного седативного и гипотензивного действий), истощенным и ослабленным больным.
В случае развития гипертермии, которая является одним из симптомов злокачественного нейролептического синдрома, следует немедленно прекратить применение препарата.
У детей, особенно с острыми заболеваниями, при применении препарата существует больший риск развития экстрапирамидных симптомов.
При длительном лечении препаратом необходимо контролировать состав крови, протромбиновый индекс, функцию печени и почек. После инъекции препарата больным необходимо в течение 1-1,5 часа полежать (резкий переход в вертикальное положение может вызвать ортостатический коллапс).
После инъекции препарата больным необходимо в течение 1-1,5 часа полежать (резкий переход в вертикальное положение может вызвать ортостатический коллапс).
Для уменьшения нейролептической депрессии применять антидепрессанты и стимуляторы центральной нервной системы. В период терапии из-за возможности фотосенсибилизации кожи следует избегать длительного пребывания на солнце. Препарат не проявляет противорвотного действия в случае, когда тошнота является следствием вестибулярной стимуляции или местного раздражения пищеварительной системы. При применении препарата больным с атонией пищеварительной системы и ахилией рекомендуется назначать одновременно желудочный сок или кислоту соляную (из-за угнетающего влияния хлорпромазина на моторику и секрецию желудочного сока), следить за диетой и функционированием кишечника.
У больных, принимающих препарат, может возникнуть повышенная потребность в рибофлавине.
Нейролептические фенотиазины могут усиливать удлинение интервала QT, что повышает риск желудочковых аритмий, в том числе типа «пируэт», которые потенциально могут привести к внезапному летальному исходу. Перед назначением препарата следует обследовать пациента (биохимический статус, ЭКГ) с целью исключения возможных факторов риска (например, сердечные заболевания, удлинение интервала QT в анамнезе: метаболические нарушения, такие как гипокалиемия, гипокальциемия, гипомагниемия; голодание, злоупотребление алкоголем, сопутствующая терапия с другими лекарственными средствами, вызывающими удлинение интервала QT). Необходимо проводить контроль ЭКГ в начале лечения препаратом и при необходимости в ходе лечения.
Перед назначением препарата следует обследовать пациента (биохимический статус, ЭКГ) с целью исключения возможных факторов риска (например, сердечные заболевания, удлинение интервала QT в анамнезе: метаболические нарушения, такие как гипокалиемия, гипокальциемия, гипомагниемия; голодание, злоупотребление алкоголем, сопутствующая терапия с другими лекарственными средствами, вызывающими удлинение интервала QT). Необходимо проводить контроль ЭКГ в начале лечения препаратом и при необходимости в ходе лечения.
Это лекарственное средство содержит менее 1 ммоль (23 мг)/мл натрия, то есть практически свободное от натрия.
В случае применения новокаина как растворителя, рекомендуем учитывать информацию по безопасности новокаина.
Применение в период беременности или кормления грудью.
Препарат не рекомендован в период беременности. При острой необходимости применения препарата в период беременности следует ограничить срок лечения, а в конце III триместра беременности в случае возможности следует уменьшить дозу. Аминазин пролонгирует роды.
Аминазин пролонгирует роды.
При применении Аминазина в высоких дозах беременным у новорожденных иногда отмечали нарушение пищеварения, связанное с атропиноподобным действием, экстрапирамидный синдром.
При необходимости применения препарата следует прекратить кормление грудью.
Аминазин и его метаболиты проникают через плацентарный барьер и в грудное молоко.
Способность влиять на скорость реакции при управлении автотранспортом или другими механизмами.
В ходе лечения Аминазином следует воздерживаться от управления автотранспортом или другими механизмами.
Способ применения и дозы.
Препарат применять внутримышечно и внутривенно. Дозы и схемы лечения врач устанавливает индивидуально в зависимости от показаний и состояния пациента. При внутримышечном введении высшая разовая доза составляет 150 мг, суточная − 600 мг. Обычно внутримышечно следует вводить 1-5 мл раствора не более 3 раз в сутки. Курс лечения − несколько месяцев, в высоких дозах − до 1,5 месяцев, затем переходить на лечение поддерживающими дозами, постепенно снижая дозу на 25-75 мг в сутки.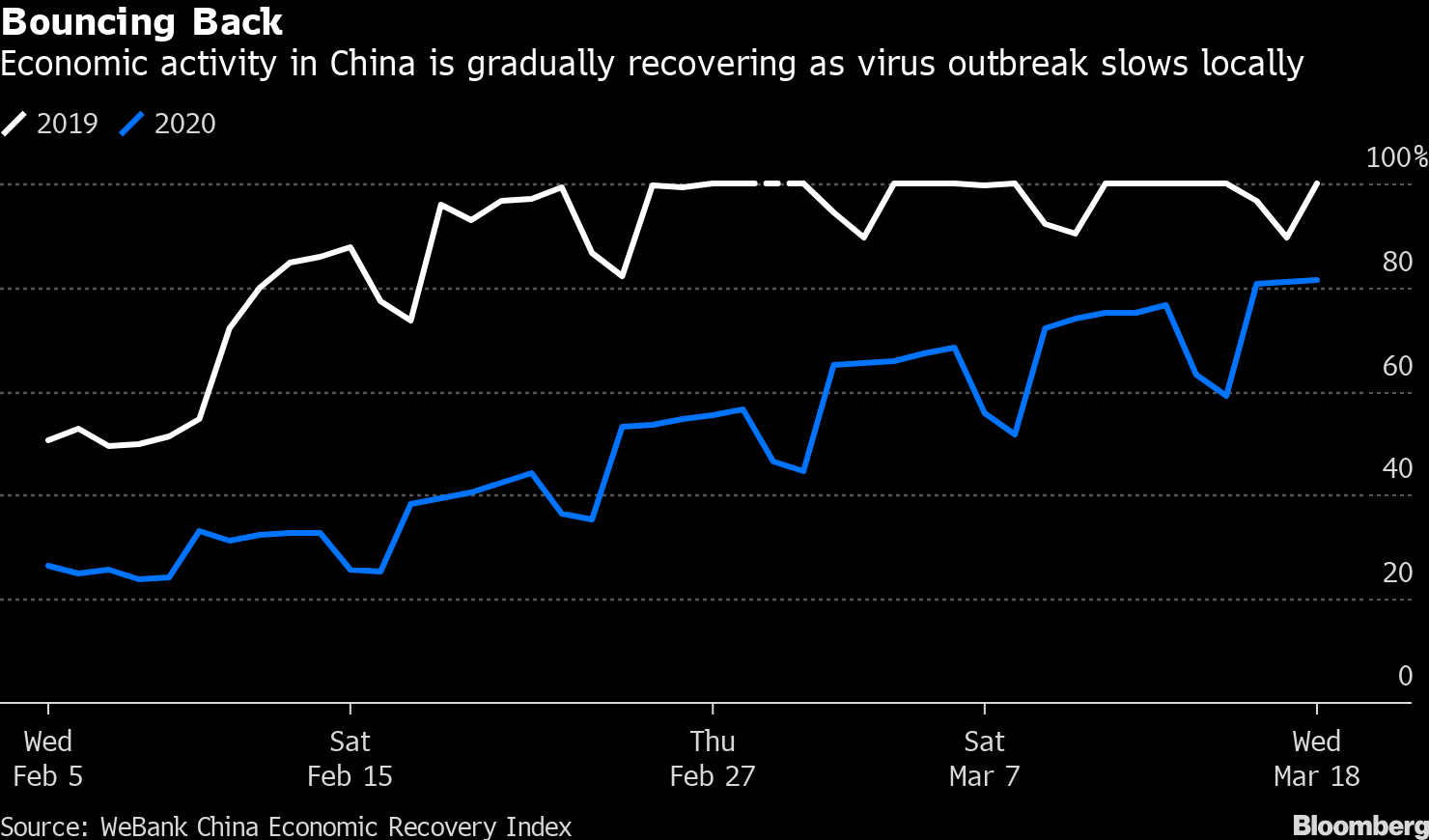 При остром психическом возбуждении вводить внутримышечно 100-150 мг (4-6 мл раствора) или внутривенно 25-50 мг (1-2 мл раствора Аминазина разводить в 20 мл 5 % или 40 % раствора глюкозы), в случае необходимости 100 мг (4 мл раствора − в 40 мл раствора глюкозы). Вводить медленно. При внутривенном введении высшая разовая доза − 100 мг, суточная − 250 мг.
При остром психическом возбуждении вводить внутримышечно 100-150 мг (4-6 мл раствора) или внутривенно 25-50 мг (1-2 мл раствора Аминазина разводить в 20 мл 5 % или 40 % раствора глюкозы), в случае необходимости 100 мг (4 мл раствора − в 40 мл раствора глюкозы). Вводить медленно. При внутривенном введении высшая разовая доза − 100 мг, суточная − 250 мг.
При внутримышечном и внутривенном введении детям в возрасте от 1 года разовая доза составляет 250-500 мкг/кг массы тела; детям в возрасте от 5 лет (масса тела до 23 кг) − 40 мг в сутки, 5-12 лет (масса тела − 23-46 кг) − 75 мг в сутки.
Ослабленным пациентам и больным пожилого возраста назначать до 300 мг в сутки внутримышечно или до 150 мг в сутки − внутривенно.
Дети. Препарат не применять детям возрастом до 1 года.
Передозировка.
Симптомы: невнятная речь, шаткая походка, брадикардия, затрудненное дыхание, выраженная слабость, спутанность сознания, ослабление рефлексов, сонливость, судороги, стойкая гипотензия, гипотермия, длительная депрессия, позже − токсический гепатит.
Лечение: симптоматическая терапия. Специфического антидота не существует. Не удаляется при гемодиализе. При коллаптоидных состояниях рекомендуется введение кордиамина, кофеина, мезатона. При развитии дерматитов лечение Аминазином следует прекратить и назначать антигистаминные средства. Неврологические осложнения обычно уменьшаются при снижении дозы Аминазина, их можно также уменьшить одноразовым назначением циклодола или других корректоров.
После длительного применения больших доз препарата (0,5-1,5 г в сутки) в единичных случаях могут наблюдаться желтуха, ускорение свертывания крови, лимфо- и лейкопения, анемия, агранулоцитоз, пигментация кожи, помутнение хрусталика и роговицы.
Побочные реакции.
Со стороны центральной нервной системы: при длительном применении возможно развитие нейролептического синдрома: паркинсонизм, акатизия, психическая индифферентность и другие изменения психики, запоздалая реакция на внешние раздражения, нечеткость зрения; дистонические экстрапирамидные реакции, поздняя дискинезия, нейролептическая депрессия, нарушение терморегуляции, злокачественный нейролептический синдром; судороги, бессонница, возбуждение, делирий, сонливость, ночные кошмары, депрессия.
Со стороны сердечно-сосудистой системы: возможны артериальная гипотензия (особенно при внутривенном введении), тахикардия; изменения на ЭКГ (удлинение интервала QT, депрессия ST-сегмента, изменения зубцов Т и U, аритмия).
Со стороны пищеварительной системы: холестатическая желтуха, тошнота, рвота; сухость во рту, запор.
Со стороны системы кроветворения: лейкопения, агранулоцитоз, гематологические изменения, эозинофилия.
Со стороны мочевыделительной системы: затруднение мочеиспускания; приапизм.
Со стороны эндокринной системы: нарушения менструального цикла, импотенция, гинекомастия, увеличение массы тела; галакторея, гиперпролактинемия, гипергликемия, нарушение толерантности к глюкозе, гиперхолестеринемия.
Со стороны иммунной системы: реакции гиперчувствительности, включая кожные высыпания, зуд, бронхоспазм, крапивницу, ангионевротический отек, мультиформную эритему, эксфолиативный дерматит, системную красную волчанку и другие аллергические реакции.
Со стороны кожи и слизистых оболочек: при попадании растворов на слизистые оболочки, на кожу и под кожу − раздражение тканей: реакции в месте введения, включая появление болезненных инфильтратов, повреждение эндотелия и другие. Пигментация кожи, фотосенсибилизация. Для предотвращения этих явлений раствор хлорпромазина разводить растворами новокаина, глюкозы, 0,9 % раствором натрия хлорида.
Пигментация кожи, фотосенсибилизация. Для предотвращения этих явлений раствор хлорпромазина разводить растворами новокаина, глюкозы, 0,9 % раствором натрия хлорида.
Со стороны органов зрения: при длительном применении в высоких дозах возможно отложение хлорпромазина в передних структурах глаза (роговице и хрусталике), что может ускорить процессы естественного старения хрусталика, миоз.
Со стороны органов дыхания: заложенность носа.
Общие: отдельные сообщения о внезапной смерти на фоне приема препарата.
Срок годности.
3 года.
Условия хранения.
Хранить в оригинальной упаковке при температуре не выше 25 °С.
Хранить в недоступном для детей месте.
Несовместимость.
Не смешивать в одном шприце с другими лекарственными средствами.
Упаковка.
По 2 мл в ампуле; по 10 ампул в коробке.
По 2 мл в ампуле; по 5 ампул в блистере; по 2 блистера в коробке.
По 2 мл в ампуле; по 10 ампул в блистере; по 1 блистеру в коробке.
Категория отпуска.
По рецепту.
Производитель.
ООО «Харьковское фармацевтическое предприятие «Здоровье народу».
Местонахождение производителя и его адрес места проведения деятельности.
Украина, 61002, г. Харьков, ул. Мельникова, 41.
Дата последнего пересмотра.
²ÍÑÒÐÓÊÖ²ßäëÿ ìåäè÷íîãî çàñòîñóâàííÿ ë³êàðñüêîãî çàñîáó
À̲ÍÀÇÈÍ
(AMINAZIN)
Ñêëàä:
ä³þ÷à ðå÷îâèíà: chlorpromazine;
1 ìë ðîç÷èíó ì³ñòèòü õëîðïðîìàçèíó ã³äðîõëîðèäó ó ïåðåðàõóâàíí³ íà 100 % ðå÷îâèíó 25 ìã;
äîïîì³æí³ ðå÷îâèíè: íàòð³þ ñóëüô³ò áåçâîäíèé (Å 221), íàòð³þ ìåòàá³ñóëüô³ò (Å 223), êèñëîòà àñêîðá³íîâà, íàòð³þ õëîðèä, âîäà äëÿ ³í’ºêö³é.
˳êàðñüêà ôîðìà. Ðîç÷èí äëÿ ³í’ºêö³é.
Îñíîâí³ ô³çèêî-õ³ì³÷í³ âëàñòèâîñò³: ïðîçîðà áåçáàðâíà àáî çëåãêà æîâòóâàòî-çåëåíóâàòîãî êîëüîðó ð³äèíà.
Ôàðìàêîòåðàïåâòè÷íà ãðóïà. Àíòèïñèõîòè÷í³ ïðåïàðàòè. Ïîõ³äí³ ôåíîò³àçèíó ç àë³ôàòè÷íîþ ñòðóêòóðîþ. Êîä ÀÒÕ N05A A01.
Ïîõ³äí³ ôåíîò³àçèíó ç àë³ôàòè÷íîþ ñòðóêòóðîþ. Êîä ÀÒÕ N05A A01.
Ôàðìàêîëîã³÷í³ âëàñòèâîñò³.
Ôàðìàêîäèíàì³êà.
Íåéðîëåïòèê ãðóïè ïîõ³äíèõ ôåíîò³àçèíó. Ïðîÿâëÿº âèðàæåíó àíòèïñèõîòè÷íó, ñåäàòèâíó òà ïðîòèáëþâàëüíó ä³þ. Ïîñëàáëþº àáî ïîâí³ñòþ óñóâຠìàðåííÿ òà ãàëþöèíàö³¿, êóï³ðóº ïñèõîìîòîðíå çáóäæåííÿ, çìåíøóº àôåêòèâí³ ðåàêö³¿, òðèâîæí³ñòü, íåñïîê³é, çíèæóº ðóõîâó àêòèâí³ñòü. Ìåõàí³çì àíòèïñèõîòè÷íî¿ ä³¿ ïîâ’ÿçàíèé ç áëîêàäîþ ïîñòñèíàïòè÷íèõ äîïàì³íåðã³÷íèõ ðåöåïòîð³â ó ìåçîë³ìá³÷íèõ ñòðóêòóðàõ ãîëîâíîãî ìîçêó. Ïðîÿâëÿº òàêîæ áëîêóþ÷ó ä³þ íà ?-àäðåíîðåöåïòîðè òà ïðèãí³÷óº âèâ³ëüíåííÿ ãîðìîí³â ã³ïîô³çà òà ã³ïîòàëàìóñà. Îäíàê áëîêàäà äîïàì³íîâèõ ðåöåïòîð³â çá³ëüøóº ñåêðåö³þ ã³ïîô³çîì ïðîëàêòèíó. Ïðîòèáëþâàëüíà ä³ÿ çóìîâëåíà ïðèãí³÷åííÿì àáî áëîêàäîþ äîïàì³íîâèõ D2-ðåöåïòîð³â ó õåìîðåöåïòîðí³é òðèãåðí³é çîí³ ìîçî÷êà, ïåðèôåðè÷íå – áëîêàäîþ áëóêàþ÷îãî íåðâà ó òðàâí³é ñèñòåì³. Ñåäàòèâíà ä³ÿ çóìîâëåíà áëîêàäîþ öåíòðàëüíèõ àäðåíîðåöåïòîð³â. Ïðîÿâëÿº ïîì³ðíó àáî ñëàáêó ä³þ íà åêñòðàï³ðàì³äí³ ñòðóêòóðè.
Ôàðìàêîê³íåòèêà.
Àì³íàçèí âèÿâëÿºòüñÿ ó êðîâ³ â íåçíà÷í³é ê³ëüêîñò³ ÷åðåç 15 õâèëèí ï³ñëÿ ââåäåííÿ òåðàïåâòè÷íî¿ äîçè ³ öèðêóëþº ïðîòÿãîì 2 ãîäèí. Ìຠâèñîêå çâ’ÿçóâàííÿ ç á³ëêàìè ïëàçìè êðîâ³ (95-98 %), øèðîêî ðîçïîä³ëÿºòüñÿ â îðãàí³çì³, ïðîíèêຠêð³çü ãåìàòîåíöåôàë³÷íèé áàð’ºð, ïðè öüîìó éîãî êîíöåíòðàö³ÿ ó ìîçêó âèùà, í³æ ó ïëàçì³ êðîâ³. Ïåð³îä íàï³ââèâåäåííÿ ïðåïàðàòó ñòàíîâèòü áëèçüêî 30 ãîäèí. ²íòåíñèâíî ìåòàáîë³çóºòüñÿ ó ïå÷³íö³ ç óòâîðåííÿì ðÿäó àêòèâíèõ ³ íåàêòèâíèõ ìåòàáîë³ò³â. Âèâîäèòüñÿ ³ç ñå÷åþ, êàëîì, æîâ÷þ.
Êë³í³÷í³ õàðàêòåðèñòèêè.
Ïîêàçàííÿ.
Õðîí³÷í³ ïàðàíî¿äí³ ³ ãàëþöèíàòîðíî-ïàðàíî¿äí³ ñòàíè, ñòàíè ïñèõîìîòîðíîãî çáóäæåííÿ ó õâîðèõ íà øèçîôðåí³þ (ãàëþöèíàòîðíî-ìàðåâíèé, ãåáåôðåí³÷íèé, êàòàòîí³÷íèé ñèíäðîìè), àëêîãîëüíèé ïñèõîç, ìàí³àêàëüíå çáóäæåííÿ ó õâîðèõ íà ìàí³àêàëüíî-äåïðåñèâíèé ïñèõîç, ïñèõ³÷í³ ðîçëàäè ó õâîðèõ íà åï³ëåïñ³þ, àæèòîâàíà äåïðåñ³ÿ ó õâîðèõ íà ïðåñåí³ëüíèé, ìàí³àêàëüíî-äåïðåñèâíèé ïñèõîç, à òàêîæ ïðè ³íøèõ çàõâîðþâàííÿõ, ùî ñóïðîâîäæóþòüñÿ çáóäæåííÿì, íàïðóæåííÿì. Íåâðîòè÷í³ çàõâîðþâàííÿ, ùî ñóïðîâîäæóþòüñÿ ï³äâèùåííÿì ì’ÿçîâîãî òîíóñó. Ñò³éêèé á³ëü, ó òîìó ÷èñë³ êàóçàë㳿 (ó ïîºäíàíí³ ç àíàëãåòèêàìè), ïîðóøåííÿ ñíó ñò³éêîãî õàðàêòåðó (ó ïîºäíàíí³ ç³ ñíîä³éíèìè çàñîáàìè òà òðàíêâ³ë³çàòîðàìè). Õâîðîáà Ìåíüºðà, áëþâàííÿ ó âàã³òíèõ, ë³êóâàííÿ òà ïðîô³ëàêòèêà áëþâàííÿ ïðè ë³êóâàíí³ ïðîòèïóõëèííèìè çàñîáàìè òà ïðè ïðîìåíåâ³é òåðàﳿ. Äåðìàòîçíèé ñâåðá³æ. Ó ñêëàä³ ë³òè÷íèõ ñóì³øåé â àíåñòåç³îëî㳿.
Íåâðîòè÷í³ çàõâîðþâàííÿ, ùî ñóïðîâîäæóþòüñÿ ï³äâèùåííÿì ì’ÿçîâîãî òîíóñó. Ñò³éêèé á³ëü, ó òîìó ÷èñë³ êàóçàë㳿 (ó ïîºäíàíí³ ç àíàëãåòèêàìè), ïîðóøåííÿ ñíó ñò³éêîãî õàðàêòåðó (ó ïîºäíàíí³ ç³ ñíîä³éíèìè çàñîáàìè òà òðàíêâ³ë³çàòîðàìè). Õâîðîáà Ìåíüºðà, áëþâàííÿ ó âàã³òíèõ, ë³êóâàííÿ òà ïðîô³ëàêòèêà áëþâàííÿ ïðè ë³êóâàíí³ ïðîòèïóõëèííèìè çàñîáàìè òà ïðè ïðîìåíåâ³é òåðàﳿ. Äåðìàòîçíèé ñâåðá³æ. Ó ñêëàä³ ë³òè÷íèõ ñóì³øåé â àíåñòåç³îëî㳿.
Ïðîòèïîêàçàííÿ.
ϳäâèùåíà ³íäèâ³äóàëüíà ÷óòëèâ³ñòü äî õëîðïðîìàçèíó òà äî ³íøèõ êîìïîíåíò³â ïðåïàðàòó. Óðàæåííÿ ïå÷³íêè (öèðîç, ãåïàòèò, ãåìîë³òè÷íà æîâòÿíèöÿ, æîâ÷îêàì’ÿíà õâîðîáà), íèðîê (íåôðèò, ãîñòðèé ﳺë³ò, àì³ëî¿äîç íèðîê, ñå÷îêàì’ÿíà õâîðîáà), çàõâîðþâàííÿ êðîâîòâîðíèõ îðãàí³â, ïðîãðåñóþ÷³ ñèñòåìí³ çàõâîðþâàííÿ ãîëîâíîãî òà ñïèííîãî ìîçêó (ïîâ³ëüí³ íåéðî³íôåêö³¿, íàïðèêëàä, ðîçñ³ÿíèé ñêëåðîç), äåêîìïåíñîâàíà ñåðöåâà íåäîñòàòí³ñòü, òÿæê³ ñåðöåâî-ñóäèíí³ çàõâîðþâàííÿ, âèðàçêà øëóíêà òà äâàíàäöÿòèïàëî¿ êèøêè ó ïåð³îä çàãîñòðåííÿ, äåêîìïåíñîâàí³ âàäè ñåðöÿ, âèðàæåíà àðòåð³àëüíà ã³ïîòåíç³ÿ, ³íñóëüò, òðîìáîåìáîë³÷íà õâîðîáà, âèðàæåíà ì³îêàðä³îäèñòðîô³ÿ, ðåâìîêàðäèò íà ï³çí³õ ñòàä³ÿõ, ì³êñåäåìà, ï³çíÿ ñòàä³ÿ áðîíõîåêòàòè÷íî¿ õâîðîáè, çàêðèòîêóòîâà ãëàóêîìà, çàòðèìêà ñå÷³, çóìîâëåíà ã³ïåðïëà糺þ ïåðåäì³õóðîâî¿ çàëîçè, âèðàæåíå ïðèãí³÷åííÿ öåíòðàëüíî¿ íåðâîâî¿ ñèñòåìè, êîìàòîçíèé ñòàí, òðàâìè ìîçêó, ãîñòð³ ³íôåêö³éí³ çàõâîðþâàííÿ. Íå ïðèçíà÷àòè îäíî÷àñíî ç áàðá³òóðàòàìè, àëêîãîëåì, íàðêîòèêàìè.
Íå ïðèçíà÷àòè îäíî÷àñíî ç áàðá³òóðàòàìè, àëêîãîëåì, íàðêîòèêàìè.
Âçàºìîä³ÿ ç ³íøèìè ë³êàðñüêèìè çàñîáàìè òà ³íø³ âèäè âçàºìîä³é.
Ñåäàòèâíà ä³ÿ õëîðïðîìàçèíó ïîñèëþºòüñÿ ïðè îäíî÷àñíîìó çàñòîñóâàíí³ ³ç çîëï³äåìîì àáî çîï³êëîíîì; íåéðîëåïòè÷íà – ç åñòðîãåíàìè. Êîíöåíòðàö³þ õëîðïðîìàçèíó ó ïëàçì³ êðîâ³ çìåíøóþòü àíòàöèäè, ÿê³ ì³ñòÿòü àëþì³í³é ³ ìàãí³þ ã³äðîêñèä (ïîðóøóþòü âñìîêòóâàííÿ õëîðïðîìàçèíó ç òðàâíî¿ ñèñòåìè), áàðá³òóðàòè (ï³äñèëþþòü ìåòàáîë³çì õëîðïðîìàçèíó ó ïå÷³íö³). Êîíöåíòðàö³þ õëîðïðîìàçèíó â ïëàçì³ êðîâ³ ï³äâèùóþòü õëîðîõ³í, ñóëüôàäîêñèí/ï³ðèìåòàì³í. Öèìåòèäèí ìîæå çìåíøóâàòè àáî ï³äâèùóâàòè êîíöåíòðàö³þ õëîðïðîìàçèíó â êðîâ³. Õëîðïðîìàçèí ìîæå çìåíøóâàòè àáî íàâ³òü ïîâí³ñòþ ïðèãí³÷óâàòè àíòèã³ïåðòåíçèâíó ä³þ ãóàíåòèäèíó, ï³äâèùóâàòè êîíöåíòðàö³þ ³ì³ïðàì³íó â êðîâ³, ïðèãí³÷óâàòè åôåêòè ëåâîäîïè; ï³äâèùóâàòè àáî çìåíøóâàòè êîíöåíòðàö³þ ôåí³òî¿íó â êðîâ³, çíèæóâàòè ä³þ ñåðöåâèõ ãë³êîçèä³â.
Ïðè îäíî÷àñíîìó çàñòîñóâàíí³ ç ³íøèìè ë³êàðñüêèìè çàñîáàìè ìîæëèâå:
— ç àíòèõîë³íåðã³÷íèìè çàñîáàìè – ïîñèëåííÿ àíòèõîë³íåðã³÷íî¿ ä³¿;
— ç àíòèõîë³íåñòåðàçíèìè çàñîáàìè – ì’ÿçîâà ñëàáê³ñòü, ïîã³ðøåííÿ ïåðåá³ãó ì³àñòåí³¿;
— ç åï³íåôðèíîì – ñïîòâîðåííÿ åôåêò³â îñòàííüîãî, âíàñë³äîê ÷îãî â³äáóâàºòüñÿ ïîäàëüøå çíèæåííÿ àðòåð³àëüíîãî òèñêó ³ ðîçâèòîê òÿæêî¿ àðòåð³àëüíî¿ ã³ïîòåí糿 ³ òàõ³êàð䳿;
— ç àì³òðèïòèë³íîì – ï³äâèùåííÿ ðèçèêó ðîçâèòêó ï³çíüî¿ äèñê³íå糿, ìîæëèâèé ðîçâèòîê ïàðàë³òè÷íîãî ³ëåóñó;
— ç ä³àçîêñèäîì – âèðàæåíà ã³ïåðãë³êåì³ÿ;
— ç äîêñåï³íîì – ïîòåíö³þâàííÿ ã³ïåðï³ðåêñ³¿;
— ç ë³ò³þ êàðáîíàòîì – âèðàæåí³ åêñòðàï³ðàì³äí³ ñèìïòîìè, íåéðîòîêñè÷íà ä³ÿ;
— ç ìîðô³íîì – ðîçâèòîê ì³îêëîíóñó;
— ç öèçàïðèäîì – àäèòèâíå ïîäîâæåííÿ ³íòåðâàëó QT íà ÅÊÃ;
— ç íîðòðèïòèë³íîì ó ïàö³ºíò³â ³ç øèçîôðåí³ºþ – ìîæëèâå ïîã³ðøåííÿ êë³í³÷íîãî ñòàíó, íåçâàæàþ÷è íà ï³äâèùåíèé ð³âåíü õëîðïðîìàçèíó â êðîâ³;
— ç òðèöèêë³÷íèìè àíòèäåïðåñàíòàìè, ìàïðîòèë³íîì, ³íã³á³òîðàìè ìîíîàì³íîêñèäàçè –ïîäîâæåííÿ òà ïîñèëåííÿ ñåäàòèâíîãî òà àíòèõîë³íåðã³÷íîãî åôåêò³â, ï³äâèùåííÿ ðèçèêó ðîçâèòêó çëîÿê³ñíîãî íåéðîëåïòè÷íîãî ñèíäðîìó;
— ç ïðåïàðàòàìè äëÿ ë³êóâàííÿ ã³ïåðòèðåîçó – ï³äâèùóºòüñÿ ðèçèê ðîçâèòêó àãðàíóëîöèòîçó;
— ç ³íøèìè ïðåïàðàòàìè, ùî ñïðè÷èíÿþòü åêñòðàï³ðàì³äí³ ðåàêö³¿, – ìîæëèâå çá³ëüøåííÿ ÷àñòîòè ³ òÿæêîñò³ åêñòðàï³ðàì³äíèõ ïîðóøåíü;
— ç ïðåïàðàòàìè, ùî ñïðè÷èíÿþòü àðòåð³àëüíó ã³ïîòåíç³þ, – ìîæëèâà âèðàæåíà îðòîñòàòè÷íà ã³ïîòåíç³ÿ;
— ç åôåäðèíîì – ìîæëèâå ïîñëàáëåííÿ ñóäèíîçâóæóâàëüíîãî åôåêòó åôåäðèíó.
Ïðè íåâðîòè÷íèõ çàõâîðþâàííÿõ, ùî ñóïðîâîäæóþòüñÿ ï³äâèùåííÿì ì’ÿçîâîãî òîíóñó, ñò³éêèõ áîëÿõ, ó òîìó ÷èñë³ êàóçàë㳿, õëîðïðîìàçèí ìîæíà ïîºäíóâàòè ç àíàëãåòèêàìè, ïðè ñò³éêîìó áåçñîíí³ – ç³ ñíîä³éíèìè òà òðàíêâ³ë³çàòîðàìè.
Ïðè îäíî÷àñíîìó çàñòîñóâàíí³ õëîðïðîìàçèíó ç ïðîòèñóäîìíèìè ïðåïàðàòàìè ïîñèëþºòüñÿ ä³ÿ îñòàíí³õ òà ìîæëèâå çíèæåííÿ ïîðîãà ñóäîìíî¿ ãîòîâíîñò³; ç ³íøèìè ïðåïàðàòàìè, ùî ïðèãí³÷óþòü âïëèâ íà öåíòðàëüíó íåðâîâó ñèñòåìó, à òàêîæ ç åòàíîëîì ³ ïðåïàðàòàìè, ùî ì³ñòÿòü åòàíîë, ìîæëèâå ïîñèëåííÿ äåïðåñ³¿ öåíòðàëüíî¿ íåðâîâî¿ ñèñòåìè, à òàêîæ ïðèãí³÷åííÿ äèõàííÿ.
Áàðá³òóðàòè ïîñèëþþòü ìåòàáîë³çì õëîðïðîìàçèíó, çáóäæóþ÷è ì³êðîñîìàëüí³ ôåðìåíòè ïå÷³íêè ³ çìåíøóþ÷è òèì ñàìèì éîãî êîíöåíòðàö³¿ ó ïëàçì³ êðîâ³, òà, ÿê íàñë³äîê, òåðàïåâòè÷íèé åôåêò.
Ïðåïàðàò ìîæå ïðèãí³÷óâàòè ä³þ àìôåòàì³í³â, ëåâîäîïè, êëîí³äèíó, ãóàíåòèäèíó, àäðåíàë³íó.
Îñîáëèâîñò³ çàñòîñóâàííÿ.
Íå ðåêîìåíäóºòüñÿ çàñòîñîâóâàòè ïðåïàðàò ïàö³ºíòàì ³ç ã³ïîòèðåîçîì, ôåîõðîìîöèòîìîþ, ì³àñòåí³ºþ.
Ç îñîáëèâîþ îáåðåæí³ñòþ ï³ä ðåòåëüíèì êîíòðîëåì ïðåïàðàò çàñòîñîâóâàòè äëÿ ë³êóâàííÿ ïàö³ºíò³â ³ç ïàòîëîã³÷íèìè çì³íàìè êàðòèíè êðîâ³, ïðè ðåâìàòèçì³, ðåâìîêàðäèò³, àëêîãîëüí³é ³íòîêñèêàö³¿, ñèíäðîì³ Ðåéº, à òàêîæ ïðè ðàêó ìîëî÷íî¿ çàëîçè, âèðàæåí³é àðòåð³àëüí³é ã³ïåðòåí糿, ñõèëüíîñò³ äî ðîçâèòêó ãëàóêîìè, ïðè õâîðîá³ Ïàðê³íñîíà, õðîí³÷íèõ çàõâîðþâàííÿõ îðãàí³â äèõàííÿ (îñîáëèâî ó ä³òåé), åï³ëåïòè÷íèõ íàïàäàõ, ïðè ñåðöåâî-ñóäèííèõ çàõâîðþâàííÿõ ïîì³ðíîãî ñòóïåíÿ, öóêðîâîìó ä³àáåò³.
Ñë³ä ç îáåðåæí³ñòþ ïðèçíà÷àòè ïàö³ºíòàì ë³òíüîãî â³êó (ï³äâèùåííÿ ðèçèêó íàäì³ðíî¿ ñåäàòèâíî¿ ³ ã³ïîòåíçèâíî¿ ä³¿), âèñíàæåíèì ³ îñëàáëåíèì õâîðèì.
Ó âèïàäêó ðîçâèòêó ã³ïåðòåð쳿, ùî º îäíèì ³ç ñèìïòîì³â çëîÿê³ñíîãî íåéðîëåïòè÷íîãî ñèíäðîìó, ñë³ä íåãàéíî ïðèïèíèòè çàñòîñóâàííÿ ïðåïàðàòó.
Ó ä³òåé, îñîáëèâî ç ãîñòðèìè çàõâîðþâàííÿìè, ïðè çàñòîñóâàíí³ ïðåïàðàòó ³ñíóº á³ëüøèé ðèçèê ðîçâèòêó åêñòðàï³ðàì³äíèõ ñèìïòîì³â.
Ïðè òðèâàëîìó ë³êóâàíí³ ïðåïàðàòîì íåîáõ³äíî êîíòðîëþâàòè ñêëàä êðîâ³, ïðîòðîìá³íîâèé ³íäåêñ, ôóíêö³þ ïå÷³íêè ³ íèðîê. ϳñëÿ ³í’ºêö³¿ ïðåïàðàòó õâîðèì íåîáõ³äíî âïðîäîâæ 1-1,5 ãîäèíè ïîëåæàòè (ð³çêèé ïåðåõ³ä ó âåðòèêàëüíå ïîëîæåííÿ ìîæå ñïðè÷èíèòè îðòîñòàòè÷íèé êîëàïñ).
Äëÿ çìåíøåííÿ íåéðîë³òè÷íî¿ äåïðåñ³¿ çàñòîñîâóâàòè àíòèäåïðåñàíòè òà ñòèìóëÿòîðè öåíòðàëüíî¿ íåðâîâî¿ ñèñòåìè. Ó ïåð³îä òåðàﳿ ÷åðåç ìîæëèâ³ñòü ôîòîñåíñèá³ë³çàö³¿ øê³ðè ñë³ä óíèêàòè òðèâàëîãî ïåðåáóâàííÿ íà ñîíö³. Ïðåïàðàò íå ïðîÿâëÿº ïðîòèáëþâàëüíî¿ ä³¿ ó âèïàäêó, êîëè íóäîòà º íàñë³äêîì âåñòèáóëÿðíî¿ ñòèìóëÿö³¿ àáî ì³ñöåâîãî ïîäðàçíåííÿ òðàâíî¿ ñèñòåìè. Ïðè çàñòîñóâàíí³ ïðåïàðàòó õâîðèì ç àòîí³ºþ òðàâíî¿ ñèñòåìè òà àõ³ë³ºþ ðåêîìåíäóºòüñÿ ïðèçíà÷àòè îäíî÷àñíî øëóíêîâèé ñ³ê àáî êèñëîòó ñîëÿíó (÷åðåç ïðèãí³÷óâàëüíèé âïëèâ õëîðïðîìàçèíó íà ìîòîðèêó ³ ñåêðåö³þ øëóíêîâîãî ñîêó), ñòåæèòè çà 䳺òîþ ³ ôóíêö³îíóâàííÿì êèøå÷íèêó.
Ó õâîðèõ, ÿê³ çàñòîñîâóþòü ïðåïàðàò, ìîæå âèíèêíóòè ï³äâèùåíà ïîòðåáà ó ðèáîôëàâ³í³.
Íåéðîëåïòè÷í³ ôåíîò³àçèíè ìîæóòü ïîñèëþâàòè ïîäîâæåííÿ ³íòåðâàëó QT, ùî ï³äâèùóº ðèçèê øëóíî÷êîâèõ àðèòì³é, ó òîìó ÷èñë³ òèïó «ï³ðóåò», ÿê³ ïîòåíö³éíî ìîæóòü ïðèçâåñòè äî ðàïòîâîãî ëåòàëüíîãî íàñë³äêó. Ïåðåä ïðèçíà÷åííÿì ïðåïàðàòó ñë³ä îáñòåæèòè ïàö³ºíòà (á³îõ³ì³÷íèé ñòàòóñ, ÅÊÃ) ç ìåòîþ âèêëþ÷åííÿ ìîæëèâèõ ôàêòîð³â ðèçèêó (íàïðèêëàä, ñåðöåâ³ çàõâîðþâàííÿ, ïîäîâæåííÿ ³íòåðâàëó QT â àíàìíåç³: ìåòàáîë³÷í³ ïîðóøåííÿ, òàê³ ÿê ã³ïîêà볺ì³ÿ, ã³ïîêàëüö³ºì³ÿ, ã³ïîìàãí³ºì³ÿ; ãîëîäóâàííÿ, çëîâæèâàííÿ àëêîãîëåì, ñóïóòíÿ òåðàï³ÿ ç ³íøèìè ë³êàðñüêèìè çàñîáàìè, ùî ñïðè÷èíÿþòü ïîäîâæåííÿ ³íòåðâàëó QT). Íåîáõ³äíî ïðîâîäèòè êîíòðîëü ÅÊà íà ïî÷àòêó ë³êóâàííÿ ïðåïàðàòîì òà ïðè íåîáõ³äíîñò³ â õîä³ ë³êóâàííÿ.
Öåé ë³êàðñüêèé çàñ³á ì³ñòèòü ìåíøå 1 ììîëü (23 ìã)/ìë íàòð³þ, òîáòî ïðàêòè÷íî â³ëüíèé â³ä íàòð³þ.
Ó ðàç³ çàñòîñóâàííÿ íîâîêà¿íó ÿê ðîç÷èííèêà, ðåêîìåíäóºìî âðàõîâóâàòè ³íôîðìàö³þ ç áåçïåêè íîâîêà¿íó.
Çàñòîñóâàííÿ ó ïåð³îä âàã³òíîñò³ àáî ãîäóâàííÿ ãðóääþ.
Ïðåïàðàò íå ðåêîìåíäîâàíèé ó ïåð³îä âàã³òíîñò³. Ïðè ãîñòð³é íåîáõ³äíîñò³ çàñòîñóâàííÿ ïðåïàðàòó ó ïåð³îä âàã³òíîñò³ ñë³ä îáìåæèòè òåðì³í ë³êóâàííÿ, à íàïðèê³íö³ ²²² òðèìåñòðó âàã³òíîñò³ ó ðàç³ ìîæëèâîñò³ ñë³ä çìåíøèòè äîçó. Àì³íàçèí ïðîëîíãóº ïîëîãè.
Ïðè çàñòîñóâàíí³ Àì³íàçèíó ó âèñîêèõ äîçàõ âàã³òíèì ó íîâîíàðîäæåíèõ ³íîä³ â³äçíà÷àëè ïîðóøåííÿ òðàâëåííÿ, ïîâ’ÿçàíå ç àòðîï³íîïîä³áíîþ 䳺þ, åêñòðàï³ðàì³äíèé ñèíäðîì.
Ïðè íåîáõ³äíîñò³ çàñòîñóâàííÿ ïðåïàðàòó ñë³ä ïðèïèíèòè ãîäóâàííÿ ãðóääþ.
Àì³íàçèí òà éîãî ìåòàáîë³òè ïðîíèêàþòü êð³çü ïëàöåíòàðíèé áàð’ºð òà ó ãðóäíå ìîëîêî.
Çäàòí³ñòü âïëèâàòè íà øâèäê³ñòü ðåàêö³¿ ïðè êåðóâàíí³ àâòîòðàíñïîðòîì àáî ³íøèìè ìåõàí³çìàìè.
ϳä ÷àñ ë³êóâàííÿ Àì³íàçèíîì ñë³ä óòðèìóâàòèñÿ â³ä êåðóâàííÿ àâòîòðàíñïîðòîì àáî ³íøèìè ìåõàí³çìàìè.
Ñïîñ³á çàñòîñóâàííÿ òà äîçè.
Ïðåïàðàò ïðèçíà÷àòè âíóòð³øíüîì’ÿçîâî òà âíóòð³øíüîâåííî. Äîçè òà ñõåìè ë³êóâàííÿ ë³êàð âñòàíîâëþº ³íäèâ³äóàëüíî çàëåæíî â³ä ïîêàçàíü ³ ñòàíó ïàö³ºíòà. Ïðè âíóòð³øíüîì’ÿçîâîìó ââåäåíí³ âèùà ðàçîâà äîçà ñòàíîâèòü 150 ìã, äîáîâà – 600 ìã. Çàçâè÷àé âíóòð³øíüîì’ÿçîâî ñë³ä ââîäèòè 1-5 ìë ðîç÷èíó íå á³ëüøå 3 ðàç³â íà äîáó. Êóðñ ë³êóâàííÿ – ê³ëüêà ì³ñÿö³â, ó âèñîêèõ äîçàõ – äî 1,5 ì³ñÿö³â, ïîò³ì ïåðåõîäèòè íà ë³êóâàííÿ ï³äòðèìóþ÷èìè äîçàìè, ïîñòóïîâî çíèæóþ÷è äîçó íà 25-75 ìã íà äîáó. Ïðè ãîñòðîìó ïñèõ³÷íîìó çáóäæåíí³ ââîäèòè âíóòð³øíüîì’ÿçîâî 100-150 ìã (4-6 ìë ðîç÷èíó) àáî âíóòð³øíüîâåííî 25-50 ìã (1-2 ìë ðîç÷èíó Àì³íàçèíó ðîçâîäèòè ó 20 ìë 5 % àáî 40 % ðîç÷èíó ãëþêîçè), ó ðàç³ íåîáõ³äíîñò³ 100 ìã (4 ìë ðîç÷èíó – ó 40 ìë ðîç÷èíó ãëþêîçè). Ââîäèòè ïîâ³ëüíî. Ïðè âíóòð³øíüîâåííîìó ââåäåíí³ âèùà ðàçîâà äîçà – 100 ìã, äîáîâà – 250 ìã.
Ïðè âíóòð³øíüîì’ÿçîâîìó òà âíóòð³øíüîâåííîìó ââåäåíí³ ä³òÿì â³êîì â³ä 1 ðîêó ðàçîâà äîçà ñòàíîâèòü 250-500 ìêã/êã ìàñè ò³ëà; ä³òÿì â³êîì â³ä 5 ðîê³â (ìàñà ò³ëà äî 23 êã) – 40 ìã íà äîáó, 5-12 ðîê³â (ìàñà ò³ëà – 23-46 êã) – 75 ìã íà äîáó.
Îñëàáëåíèì ïàö³ºíòàì ³ õâîðèì ë³òíüîãî â³êó ïðèçíà÷àòè äî 300 ìã íà äîáó âíóòð³øíüîì’ÿçîâî àáî äî 150 ìã íà äîáó – âíóòð³øíüîâåííî.
ijòè. Ïðåïàðàò íå çàñòîñîâóâàòè ä³òÿì â³êîì äî 1 ðîêó.
Ïåðåäîçóâàííÿ.
Ñèìïòîìè: íåâèðàçíå ìîâëåííÿ, õèòêà õîäà, áðàäèêàðä³ÿ, óòðóäíåíå äèõàííÿ, âèðàæåíà ñëàáê³ñòü, ñïëóòàí³ñòü ñâ³äîìîñò³, îñëàáëåííÿ ðåôëåêñ³â, ñîíëèâ³ñòü, ñóäîìè, ñò³éêà ã³ïîòåíç³ÿ, ã³ïîòåðì³ÿ, òðèâàëà äåïðåñ³ÿ, ï³çí³øå – òîêñè÷íèé ãåïàòèò.
˳êóâàííÿ: ñèìïòîìàòè÷íà òåðàï³ÿ. Ñïåöèô³÷íîãî àíòèäîòó íå ³ñíóº. Íå âèäàëÿºòüñÿ ïðè ãåìîä³àë³ç³. Ïðè êîëàïòî¿äíèõ ñòàíàõ ðåêîìåíäóºòüñÿ ââåäåííÿ êîðä³àì³íó, êîôå¿íó, ìåçàòîíó. Ïðè ðîçâèòêó äåðìàòèò³â ë³êóâàííÿ Àì³íàçèíîì ñë³ä ïðèïèíèòè ³ ïðèçíà÷àòè ïðîòèã³ñòàì³íí³ çàñîáè. Íåâðîëîã³÷í³ óñêëàäíåííÿ çàçâè÷àé çìåíøóþòüñÿ ïðè çíèæåíí³ äîçè Àì³íàçèíó, ¿õ ìîæíà òàêîæ çìåíøèòè îäíîðàçîâèì ïðèçíà÷åííÿì öèêëîäîëó àáî ³íøèõ êîðåêòîð³â.
ϳñëÿ òðèâàëîãî çàñòîñóâàííÿ âåëèêèõ äîç ïðåïàðàòó (0,5-1,5 ã íà äîáó) ó ïîîäèíîêèõ âèïàäêàõ ìîæóòü ñïîñòåð³ãàòèñÿ æîâòÿíèöÿ, ïðèñêîðåííÿ çãîðòàííÿ êðîâ³, ë³ìôî- òà ëåéêîïåí³ÿ, àíåì³ÿ, àãðàíóëîöèòîç, ï³ãìåíòàö³ÿ øê³ðè, ïîìóòí³ííÿ êðèøòàëèêà òà ðîã³âêè.
Ïîá³÷í³ ðåàêö³¿.
Ç áîêó öåíòðàëüíî¿ íåðâîâî¿ ñèñòåìè: ïðè òðèâàëîìó çàñòîñóâàíí³ ìîæëèâèé ðîçâèòîê íåéðîëåïòè÷íîãî ñèíäðîìó: ïàðê³íñîí³çì, àêàòèç³ÿ, ïñèõ³÷íà ³íäèôåðåíòí³ñòü òà ³íø³ çì³íè ïñèõ³êè, çàï³çí³ëà ðåàêö³ÿ íà çîâí³øí³ ïîäðàçíåííÿ, íå÷³òê³ñòü çîðó; äèñòîí³÷í³ åêñòðàï³ðàì³äí³ ðåàêö³¿, ï³çíÿ äèñê³íåç³ÿ, íåéðîëåïòè÷íà äåïðåñ³ÿ, ïîðóøåííÿ òåðìîðåãóëÿö³¿, çëîÿê³ñíèé íåéðîëåïòè÷íèé ñèíäðîì; ñóäîìè, áåçñîííÿ, çáóäæåííÿ, äåë³ð³é, ñîíëèâ³ñòü, í³÷í³ êîøìàðè, äåïðåñ³ÿ.
Ç áîêó ñåðöåâî-ñóäèííî¿ ñèñòåìè: ìîæëèâ³ àðòåð³àëüíà ã³ïîòåíç³ÿ (îñîáëèâî ïðè âíóòð³øíüîâåííîìó ââåäåíí³), òàõ³êàðä³ÿ; çì³íè íà ÅÊà (ïîäîâæåííÿ ³íòåðâàëó QT, äåïðåñ³ÿ ST-ñåãìåíòó, çì³íè çóáö³â Ò ³ U, àðèòì³ÿ).
Ç áîêó òðàâíî¿ ñèñòåìè: õîëåñòàòè÷íà æîâòÿíèöÿ, íóäîòà, áëþâàííÿ; ñóõ³ñòü ó ðîò³, çàïîð.
Ç áîêó ñèñòåìè êðîâîòâîðåííÿ: ëåéêîïåí³ÿ, àãðàíóëîöèòîç, ãåìàòîëîã³÷í³ çì³íè, åîçèíîô³ë³ÿ.
Ç áîêó ñå÷îâèä³ëüíî¿ ñèñòåìè: óòðóäíåííÿ ñå÷îâèïóñêàííÿ; ïð³àï³çì.
Ç áîêó åíäîêðèííî¿ ñèñòåìè: ïîðóøåííÿ ìåíñòðóàëüíîãî öèêëó, ³ìïîòåíö³ÿ, ã³íåêîìàñò³ÿ, çá³ëüøåííÿ ìàñè ò³ëà; ãàëàêòîðåÿ, ã³ïåðïðîëàêòèíåì³ÿ, ã³ïåðãë³êåì³ÿ, ïîðóøåííÿ òîëåðàíòíîñò³ äî ãëþêîçè, ã³ïåðõîëåñòåðèíåì³ÿ.
Ç áîêó ³ìóííî¿ ñèñòåìè: ðåàêö³¿ ã³ïåð÷óòëèâîñò³, âêëþ÷àþ÷è øê³ðí³ âèñèïàííÿ, ñâåðá³æ, áðîíõîñïàçì, êðîïèâ’ÿíêó, àíã³îíåâðîòè÷íèé íàáðÿê, ìóëüòèôîðìíó åðèòåìó, åêñôîë³àòèâíèé äåðìàòèò, ñèñòåìíèé ÷åðâîíèé âîâ÷àê òà ³íø³ àëåðã³÷í³ ðåàêö³¿.
Ç áîêó øê³ðè òà ñëèçîâèõ îáîëîíîê: ïðè ïîòðàïëÿíí³ ðîç÷èí³â íà ñëèçîâ³ îáîëîíêè, íà øê³ðó òà ï³ä øê³ðó – ïîäðàçíåííÿ òêàíèí: ðåàêö³¿ â ì³ñö³ ââåäåííÿ, âêëþ÷àþ÷è ïîÿâó áîëþ÷èõ ³íô³ëüòðàò³â, óøêîäæåííÿ åíäîòåë³þ òà ³íø³. ϳãìåíòàö³ÿ øê³ðè, ôîòîñåíñèá³ë³çàö³ÿ. Äëÿ çàïîá³ãàííÿ öèì ÿâèùàì ðîç÷èí õëîðïðîìàçèíó ðîçâîäèòè ðîç÷èíàìè íîâîêà¿íó, ãëþêîçè, 0,9 % ðîç÷èíó íàòð³þ õëîðèäó.
Ç áîêó îðãàí³â çîðó: ïðè òðèâàëîìó çàñòîñóâàíí³ ó âèñîêèõ äîçàõ ìîæëèâå â³äêëàäåííÿ õëîðïðîìàçèíó ó ïåðåäí³õ ñòðóêòóðàõ îêà (ðîã³âö³ òà êðèøòàëèêó), ùî ìîæå ïðèñêîðèòè ïðîöåñè ïðèðîäíîãî ñòàð³ííÿ êðèøòàëèêà, ì³îç.
Ç áîêó îðãàí³â äèõàííÿ: çàêëàäåí³ñòü íîñà.
Çàãàëüí³: îêðåì³ ïîâ³äîìëåííÿ ïðî ðàïòîâó ñìåðòü íà òë³ ïðèéîìó ïðåïàðàòó.
Òåðì³í ïðèäàòíîñò³.
3 ðîêè.
Óìîâè çáåð³ãàííÿ.
Çáåð³ãàòè â îðèã³íàëüí³é óïàêîâö³ ïðè òåìïåðàòóð³ íå âèùå 25 °Ñ.
Çáåð³ãàòè ó íåäîñòóïíîìó äëÿ ä³òåé ì³ñö³.
Íåñóì³ñí³ñòü.
Íå çì³øóâàòè â îäíîìó øïðèö³ ç ³íøèìè ë³êàðñüêèìè çàñîáàìè.
Óïàêîâêà.
Ïî 2 ìë â àìïóë³; ïî 10 àìïóë ó êîðîáö³.
Ïî 2 ìë â àìïóë³; ïî 5 àìïóë â áë³ñòåð³, ïî 2 áë³ñòåðè ó êîðîáö³.
Êàòåãîð³ÿ â³äïóñêó.
Çà ðåöåïòîì.
Âèðîáíèê.
ÒΠ«Õàðê³âñüêå ôàðìàöåâòè÷íå ï³äïðèºìñòâî «Çäîðîâ’ÿ íàðîäó».
̳ñöåçíàõîäæåííÿ âèðîáíèêà òà éîãî àäðåñà ì³ñöÿ ïðîâàäæåííÿ ä³ÿëüíîñò³.
Óêðà¿íà, 61002, ì. Õàðê³â, âóë. Ìåëüíèêîâà, 41.
Äàòà îñòàííüîãî ïåðåãëÿäó.
Протокол ведения психиатрических пациентов с психомоторным возбуждением
Конкурирующий интерес
EV получил финансирование на исследовательские проекты и / или гонорары в качестве консультанта или докладчика для следующих компаний и учреждений: AB-Biotics, Allergan, AstraZeneca, Bial, Bristol-Myers Squibb, Dainippon Sumitomo Pharma, Elan, Eli Lilly, Farmaindustria, Ferrer, Forest Research Institute, Gedeon Richter, Glaxo-Smith-Kline, Janssen, Lundbeck, Otsuka, Pfizer, Roche, Sanofi-Aventis, Servayier, Shire, Solvay , Sunovion, Takeda, Telefónica, Instituto de Salud Carlos III, Séptimo Programa Marco (ENBREC), Фонд мозга и поведения (NARSAD) и Институт медицинских исследований Стэнли.
MG получил финансирование для исследовательских проектов и / или гонорары в качестве консультанта или докладчика для следующих компаний и учреждений: Ferrer, Janssen, Lundbeck и Instituto de Salud Carlos III.
LC получил гонорары в качестве консультанта следующей компании: Ferrer.
МБ был консультантом, получал грант / исследовательскую поддержку и гонорары от и входил в состав докладчиков / консультативного совета ABBiotics, Adamed, Almirall, Amgen, Boehringer, Eli Lilly, Ferrer, Forum Pharmaceuticals, Gedeon, Hersill, Janssen -Cilag, Lundbeck, Otsuka, Pfizer, Roche, Servier и получил финансирование исследований от Министерства здравоохранения Испании, Министерства науки и образования Испании, Министерства экономики и конкурентоспособности Испании, Centro de Investigación Biomédica en Red de Salud Mental ( CIBERSAM), Правительством Каталонии, Secretaria d’Universitats i Recerca del Departament d’Economia i Coneixement (2014SGR441), Фонд Европейской группы исследований в области шизофрении (EGRIS) и 7-я рамочная программа Европейского Союза.
ML не получил финансирования для сотрудничества с какой-либо компанией в секторе здравоохранения.
JB получил гонорары в качестве консультанта или докладчика для следующих компаний и учреждений: Ferrer, Gilead, Janssen, Lundbeck, MSD, Otsuka, Pfizer, Servier.
RC получил финансирование для исследовательских проектов и / или гонорары в качестве консультанта или докладчика для следующих компаний и учреждений: Adamed, Janssen, Lundbeck и Instituto de Salud Carlos III.
MV не имеет конкурирующих интересов для декларирования.
VS не имеет конкурирующих интересов для декларирования.
НЕТ не имеет конкурирующих интересов заявить.
AMA получила финансирование для исследовательских проектов и / или гонорары в качестве консультанта или докладчика для следующих компаний и учреждений: Otsuka, Pfizer, AstraZeneca, Bristol-Myers Siquibb, Lundbeck, Brain and Behavior Foundation (Независимый исследователь NARSAD), испанский Министерство экономики и конкурентоспособности и Instituto de Salud Carlos III.
Агитация — StatPearls — Книжная полка NCBI
Непрерывное обучение
Агитация — это неспецифическая совокупность относительно несвязанных форм поведения, которые можно наблюдать в различных клинических ситуациях, обычно с изменчивым течением.В этом упражнении рассматривается оценка и управление агитацией и подчеркивается роль межпрофессиональной команды в распознавании агитации и управлении ею.
Цели:
Изучите патофизиологические основы возбуждения.
Обрисуйте ожидаемый анамнез и физические данные пациента с возбуждением.
Обобщите доступные варианты обработки при перемешивании.
Объясните стратегии межпрофессиональной команды для улучшения координации помощи и коммуникации для пациентов с возбуждением.
Введение
Возбуждение — это чувство раздражительности или сильного беспокойства. Это обычное явление в психиатрических отделениях, отделениях неотложной помощи и учреждениях длительного ухода, и им управляют по-разному, в зависимости от условий и человека, к которому обращаются. Центр оценки и исследований лекарственных средств Управления по контролю за продуктами и лекарствами США (США) подчеркнул, что различные определения возбуждения включают наличие «чрезмерного беспокойства, связанного с психическим расстройством» и «чрезмерной двигательной активности, связанной с чувством внутреннего напряжения».«Есть много причин для агрессии, и до некоторой степени это может быть нормальный физиологический процесс. Традиционно возбужденных пациентов удерживали, изолировали или давали высокие дозы антипсихотических средств для снятия их; однако со временем использовались менее ограничительные методы, которые показали свою эффективность при сохранении терапевтической поддержки. Непринудительные методы, скорее всего, снизят эскалацию ситуации, но бывают случаи, когда возбуждение настолько сильное, что лекарства необходимо использовать добровольно или непроизвольно из соображений безопасности.Последние рекомендации экспертов-психиатров по-прежнему неоднозначны и часто противоречат предвзятости наблюдателя. Агрессия может быть словесной или физической, направлена на объекты и других людей, а иногда может проявляться как членовредительство. Попытки самоубийства или жесты тоже считаются признаком агрессии. В этом упражнении рассматриваются различные причины поведенческих нарушений, диагностические сигналы и протоколы управления в разных условиях. [1] [2] [3]
Этиология
Этиология агрессии или поведенческих нарушений может быть многофакторной, отражая взаимодействие провоцирующих факторов и характеристик пациента.Возбуждение, чрезмерная двигательная активность или внутреннее беспокойство могут быть нормальным физиологическим процессом, связанным с конкретными ситуациями, но также могут повлечь за собой основное заболевание. Ведущими причинами возбуждения являются новая среда, наркотическая интоксикация или абстинентный синдром, наличие алкоголя в организме и общие заболевания. Некоторые из распространенных заболеваний, приводящих к возбуждению, — это травма (особенно головы), генерализованная инфекция, сепсис, деменция, делирий, воздействие токсинов, электролитные нарушения, эндокринные нарушения и постиктальное состояние.[4] Психические расстройства, такие как тревога, депрессия, биполярное расстройство, расстройство аутистического спектра и употребление психоактивных веществ, могут вызывать возбуждение.
Эпидемиология
Установление эпидемиологии агрессии или поведенческих нарушений может быть сложной задачей, поскольку она различается в зависимости от возрастной группы, общих причин агрессии, смешанных взаимодействий, факторов окружающей среды, а также степени тяжести, которую невозможно измерить объективно и единообразно. Наиболее изученными местами, где возникает агрессия, являются учреждения длительного ухода, где специалисты могут отслеживать повседневные изменения поведения пациента.Следовательно, эти средства идеально подходят для исследований, поскольку мешающие факторы могут быть сведены к минимуму. О возбуждении и агрессивном поведении сообщается у 33% пациентов с деменцией, проживающих в общинах, и у 80% пациентов с деменцией, помещенных в лечебные учреждения. Младшая возрастная группа (от 16 до 19 лет) испытала большую агрессию, чем старшая возрастная группа (от 20 до 26 лет). Исследования показывают, что распространенность сложных форм поведения, таких как членовредительство и агрессия, колеблется от 10% до 20% всех людей с умственной отсталостью.Вероятность агрессивного поведения среди пациентов с психическими расстройствами выше, чем среди населения в целом. Исторически сложилось так, что психические расстройства приводят к агрессии и насилию. Однако современные эпидемиологические исследования показали, что психические расстройства имеют более высокий относительный риск агрессии и насилия, но они не являются единственной причиной агрессии. Исследование, проведенное в Швеции, показало, что 1 из 20 пациентов с психическим заболеванием совершает насильственные преступления, включая нападения.Эти результаты были воспроизведены во всем мире в различных исследованиях. Финское исследование показало, что пациенты с шизофренией и сообщили об употреблении алкоголя примерно в 25 раз чаще (95% ДИ, 6,1–97,5) совершать насильственные преступления, чем психически здоровые пациенты. Агрессия — это глобальная проблема, выходящая за пределы культур, рас и сред. [5] [6]
Патофизиология
Возбуждение — это неспецифическая совокупность относительно несвязанных поведений, которые можно увидеть в различных клинических ситуациях, обычно представляющих собой колеблющееся течение.Одной из самых больших трудностей в определении его патофизиологии является его эпизодический характер, отсутствие четких клинических особенностей и нелинейная связь с различными нейротрансмиттерами в организме. Было высказано предположение, что причиной агрессии являются множественные нейротрансмиттеры. Наиболее широко изучены нарушения регуляции дофаминергической, серотонинергической, норадренергической, андрогенной и ГАМКергической систем. Агенты, которые снижают дофаминергический или норадренергический тон или повышают серотонинергический или ГАМКергический тонус, ослабляют возбуждение, часто независимо от этиологии.Sheard et al предположили, что серотонин 5-HT является модулятором агрессии, и это открытие было подтверждено Asberg et al. В группах заключенных Шеард изучал эффекты лития в течение 3 месяцев и пришел к выводу, что литий (действительно обладает серотонинергической активностью) и может иметь клинически полезный эффект на импульсивную агрессию, не связанную с психозом. Асберг и его коллеги изучали спинномозговую жидкость (CSF) пациентов с депрессией и пришли к выводу, что пациенты с низким уровнем 5-HIAA, продукта распада серотонина, с большей вероятностью совершат самоубийство, используя более жестокие методы.Дальнейшие исследования подтвердили, что низкие уровни 5-HIAA в значительной степени связаны с более агрессивными попытками. Это привело к большему количеству исследований, направленных на поиск других нейротрансмиттеров, участвующих в агрессии.
Экспериментальные исследования, в которых манипулировали активностью 5-HT и отслеживали агрессивную реакцию, проводились на добровольцах, не имеющих документально подтвержденной психопатологии. В четырех исследованиях, в которых 5-HT мозга предположительно манипулировали истощением триптофана, добавками или и тем, и другим, были получены данные, согласующиеся с обратной зависимостью между активностью 5-HT и агрессивным ответом в лаборатории.Основываясь на исследованиях на животных, можно предположить, что повышенная норадренергическая (NE) и дофаминергическая (DA) активность способствует агрессивным ответам у людей. Исследования фармакологических проблем NE в этой области были ограничены и включают положительную корреляцию между реакцией гормона роста на агонист альфа 2-NE клонидином и самооценкой «раздражительности» (типа агрессии) в ограниченной выборке мужчин. — здоровые и больные испытуемые-добровольцы. Также постулируется, что тестостерон играет роль в агрессии, но уровни агрессии не меняются в период полового созревания, когда уровень тестостерона повышается.
Кроме того, агрессия больше не наблюдается у гипогонадных мужчин при введении экзогенного тестостерона или у волосатых женщин, когда уровни андрогенов могут удваиваться. Однако исследования, подобные исследованию Rasanen et al. показали, что уровень тестостерона в плазме выше у агрессивных психиатрических и криминальных групп. Они также показали, что у мужчин-заключенных с расстройствами личности уровень тестостерона в плазме выше, чем у заключенных с шизофренией.Было высказано предположение, что кортизол, пролактин и вазопрессин вызывают агрессию, но исследования не показывают убедительных результатов. Исследования показали, что агрессия является многофакторной и не может быть объяснена одной причиной.
Анамнез и физические данные
Во время эпизода возбуждения получить анамнез сложно и в большинстве случаев контрпродуктивно, поскольку пациенты могут принять ответные меры, особенно если они психотические. Взволнованные люди не хотят рассказывать о своей истории болезни, но первоначальная оценка — самый важный инструмент, который поможет клиницисту определить исход эпизода.Подойдя к пациенту, клиницист должен попытаться установить взаимопонимание путем словесной деэскалации, используя спокойный тон, и дать пациенту понять, что его или ее потребности будут учтены, а медицинский персонал готов помочь. Как только пациенты доверяют клиницисту, они могут обсудить основную историю болезни пациента. Вопросы не должны быть наводящими, а предположения могут привести к внезапным вспышкам. Основные вопросы должны быть сосредоточены на вероятной причине волнения. Если у пациента есть заболевание, которое привело к делирию, то следует сосредоточить внимание на ориентировочных вопросах.
Необходимо будет пройти обследование психического статуса. Если пациент взволнован из-за постиктального замешательства, уместно спросить об истории приступов. Если возбуждение вызвано психозом, полезно поговорить о иллюзиях или галлюцинациях. Если пациент дезорганизован, только сочувствие может его успокоить. Проведение медосмотра уместно, если пациента можно перенаправить и он не возбужден. Перед медосмотром всегда спрашивайте их, можно ли вам пройти краткий осмотр. Если пациент соглашается, подходите к нему с осторожностью, поскольку пациенты могут использовать стетоскопы, ручки, значки и все, что попадется в их руки, для нападения.Поэтому очень важно убедиться, что пациент спокоен, не взволнован и не пассивно-агрессивен, прежде чем подходить к нему для медицинского осмотра. Физический осмотр должен быть целенаправленным и кратким.
Оценка
Если пациент взволнован, первое, что нужно сделать, — это убедиться, что окружающая среда безопасна. Обратите внимание на все, что можно использовать в качестве оружия, например стулья, подносы с едой и другие предметы в комнате. Наблюдайте за любыми точками выхода в смотровом кабинете для облегчения выхода и мысленно подготовьтесь к возможным физическим атакам.Во время разговора с возбужденным пациентом держите поблизости персонал, так как ситуация может обостриться довольно быстро, особенно если у взволнованного человека крепкое телосложение. При вступлении в бой старайтесь держаться на безопасном расстоянии, в идеале — 1-2 длины рук. В некоторых случаях физическое насилие является неспровоцированным, и человек, проводящий собеседование с пациентом, не готов к пагубным последствиям. Клиницисты также должны быть осторожны с языком своего тела и невербальным общением. Клиницисты должны дать пациентам понять, что они их слушают, а не просто выписывают лекарства.[7] [8] [9]
Первоначальная оценка состояния любого возбужденного пациента должна быть быстрой и сосредоточена на ограничении нарушения окружающей среды, поскольку крик и крик вызывают возбуждение и у других пациентов. В некоторых случаях это может привести к дракам между другими пациентами. Затем профессионалы должны решить, достаточно ли словесной деэскалации или необходимы более активные методы лечения, такие как лекарства, уединение или ограничения.
Лечение / ведение
Рекомендации по лечению определяются этиологией возбуждения с несколькими альтернативами для каждой категории.Лица, непосредственно оказывающие помощь возбужденным пациентам, должны знать эпидемиологию и то, что ожидать от популяции пациентов, с которой они будут иметь дело, например, наиболее распространенные виды поведения с причинением себе вреда и как управлять каждым из них. Правильное лечение возбужденного пациента важно для обеспечения безопасности персонала и обеспечения соответствующего лечения пациента. Лечебные бригады должны быть обучены тому, как справляться с любыми двигательными беспорядками и агрессивным поведением, а также как справляться с этими ситуациями с минимальными необходимыми вмешательствами.Такая подготовка включает в себя Pro-Act (профессиональная подготовка в случае чрезвычайных ситуаций), которая реализуется во всем мире. В некоторых учреждениях требуется ежегодное обучение персонала, чтобы помочь людям развить критическое мышление при ведении агрессивных, поведенческих пациентов. Это в конечном итоге сокращает использование ненужных принудительных или седативных препаратов, которые разрушают отношения между врачом и пациентом. Обучение ведению возбужденных пациентов также снижает вероятность того, что персонал и врачи будут опасаться за свою безопасность и, следовательно, избежать надлежащей оценки.[10] [11]
Наилучший способ вовлечь взволнованных пациентов в первую очередь — это деэскалация без принуждения. Навыки деэскалации обычно участвуют в обучении, но могут быть улучшены только с практикой и применением в реальной жизни. Клиницисты могут работать над этими навыками с помощью ролевых игр и импровизированных сценариев. Если у пациента хорошие отношения с квалифицированным медицинским работником, этот человек должен начать первоначальный разговор, поскольку пациент уже доверяет ему. Цель состоит в том, чтобы пациент поверил, что его опасения услышаны и должным образом решены.Всегда полезно повторять то, что говорит пациент, чтобы он знал, что его слышат. Клиницист должен задавать открытые вопросы, пытаясь снизить эскалацию нестабильной ситуации. Если это не сработает, можно вежливо спросить пациента, готовы ли они принимать какие-либо лекарства, чтобы помочь им. Уединение — еще один хороший метод успокоения, поскольку он снижает раздражители, и пациент может успокоиться, но уединение никогда не должно быть принудительным. Следует иметь в виду, что приказание пациенту пойти в тихую комнату отличается от того, чтобы спросить пациента, не хочет ли он находиться в тихой комнате.По возможности пациентам следует предлагать возможность успокоиться с помощью физических ограничений или лекарств. В особых, тяжелых случаях, когда словесная деэскалация не удалась или безопасность пациента или персонала поставлена под сомнение, принудительное лечение становится необходимым. В более серьезных случаях, когда все остальное, включая словесную деэскалацию, лекарства и уединение, не помогло, пациента придется сдерживать. Ограничения спорны, особенно потому, что есть случаи, когда излишняя сила приводила к смерти пациентов.К счастью, в последние годы эти показатели снизились из-за упреждающего обучения персонала.
Во время удержания, когда сотрудники физически вмешиваются, чтобы усмирить пациента, идея пациента о том, что для разрешения конфликта необходимо насилие, усиливается. Кроме того, пациенты, которых удерживают, с большей вероятностью будут помещены в психиатрическую больницу и имеют более длительный срок пребывания в стационаре. Совместная комиссия и Центры услуг Medicare и Medicaid считают низкий уровень ограничений ключевым показателем качества.Персонал и пациенты с меньшей вероятностью пострадают, если предотвратить физическую конфронтацию.
Когда необходимо использовать лекарства, цель не должна заключаться в чрезмерном усыплении пациента, а в том, чтобы успокоить его до такой степени, чтобы он мог начать разговор. У более сильно возбужденных пациентов, особенно пациентов, активно пытающихся причинить себе вред, кусая, ударяя голову или пробивая стену, может потребоваться седация. Если возбуждение слабое или умеренное, пациенту следует предоставить возможность выбора медицинского лечения, чтобы он мог контролировать ситуацию и высказать свое мнение по этому поводу.Предпочтение отдается антипсихотическим препаратам второго поколения, но консенсус может варьироваться в зависимости от лечебного учреждения. Если, однако, пациент возбужден и прекращает употребление алкоголя, то принято решение использовать бензодиазепины вместо нейролептиков. Галоперидол (антипсихотик первого поколения) с лоразепамом (бензодиазепин короткого действия) представляет собой широко используемую комбинацию, и были многочисленные исследования, показывающие, что галоперидол так же эффективен, как антипсихотик второго поколения как с лоразепамом, так и без него.Обычно используемые антипсихотические препараты второго поколения, такие как оланзапин, зипразидон, кветиапин и рисперидон, одинаково эффективны, и это больше вопрос предотвращения побочных эффектов, которые заставляют врача выбирать одно лекарство вместо другого. Во всех случаях внутривенные препараты следует использовать только в крайнем случае.
Фармакологический консенсус в отношении лечения острого возбуждения
Во всех случаях изоляция и ограничения являются крайней мерой, и ее следует избегать.
При остром возбуждении, требующем быстрого лечения в отделении неотложной помощи, клиническая политика Американского колледжа врачей неотложной помощи (ACEP) рекомендует использовать бензодиазепины (лоразепам или мидазолам) или обычные нейролептики (дроперидол или галоперидол). Добавление бензодиазепинов к нейролептикам не всегда показало улучшение контроля возбуждения и увеличивает риск побочных эффектов, включая гиперседацию и угнетение дыхания. Одно из самых распространенных лекарств в отделении неотложной помощи — бутирофеноны (галоперидол и дроперидол).Галоперидол и дроперидол сравнивали с одним дроперидолом. Результатом является более быстрое управление перемешиванием и / или меньшая потребность в последующем дозировании. FDA поместило предупреждение о «черном ящике» для дроперидола, а затем и для галоперидола, из-за опасений по поводу удлинения интервала QT, вызываемого Torsades de Pointes. Клиническая политика ACEP по ведению взрослых психиатрических пациентов продолжает включать дроперидол в качестве рекомендуемого варианта лечения, несмотря на предупреждение FDA, поскольку исследования показали противоречивые данные об увеличении интервала QT дроперидолом.Другие антипсихотические средства, такие как зипразидон и оланзапин, продаются как такие же эффективные, как и типичные антипсихотические препараты, с меньшим седативным эффектом и меньшими экстрапирамидными симптомами, но исследования показали, что эти лекарства, как правило, имеют более медленное начало и требуют более частого повторного приема.
Для лечения ажитации у взрослых пациентов с психическими расстройствами консенсусом является использование монотерапии нейролептиками первого или второго поколения как для лечения возбуждения, так и для начальной лекарственной терапии пациентов с известным психическим заболеванием, для которых показаны нейролептики.Всемирная федерация обществ биологической психиатрии (WFSBP) рекомендует стремиться к быстрому успокоению без чрезмерной седации, а также вовлекать пациентов в выбор пероральных или инъекционных лекарств, чтобы помочь им успокоиться. Опять же, это дает пациентам некоторое чувство контроля. У слегка возбужденных пациентов пероральные препараты предпочтительнее внутримышечных. Однако при умеренном или сильном возбуждении выбор пероральных или инъекционных препаратов является клиническим решением. Врачам следует в крайнем случае прибегать к внутривенным лекарствам.При возбуждении от легкого до умеренного и при необходимости быстрого действия лекарств клиницистам следует рассмотреть возможность введения ингаляционных препаратов нейролептиков. Кроме того, им следует избегать одновременного приема оланзапина и бензодиазепинов внутримышечно из-за возможных опасных эффектов, вызванных взаимодействием этих двух препаратов (например, гипотония, брадикардия и угнетение дыхания). Пожилых и возбужденных пациентов следует лечить более низкими дозами (обычно от 25% до 50% стандартной дозы для взрослых).
Для пациентов с делирием, особенно пожилого возраста, галоперидол два раза в день показал наибольшую пользу. Некоторые исследования также продемонстрировали, что прием кветиапина два раза в день снижает продолжительность делирия, однако эффективность использования антипсихотиков второго поколения по сравнению с препаратами первого поколения остается спорной.
Практическое руководство Американской психиатрической ассоциации 2016 г. рекомендует пациентам с деменцией принимать во внимание неэкстренные антипсихотические препараты только для лечения тяжелого, опасного и / или вызывающего сильное беспокойство возбуждения или психоза.Они рекомендуют анализировать клинический ответ на нефармакологическое вмешательство перед использованием любых неэкстренных антипсихотических препаратов для ажитации и всегда оценивать соотношение пользы и вреда.
У пациентов, у которых первичное возбуждение вызвано алкогольной интоксикацией или абстинентным синдромом, Всемирная федерация обществ биологической психиатрии (WFSBP) рекомендует бензодиазепины в качестве предпочтительного лечения антипсихотическими средствами. Американское общество наркологической медицины (ASAM) рекомендует, чтобы только нейролептики могли вызвать алкогольный делирий из-за повышенного риска судорог, и, следовательно, использование бензодиазепинов является идеальным вариантом.Однако следует рассмотреть возможность использования комбинации нейролептиков с бензодиазепинами, если возбуждение, нарушение мышления или нарушения восприятия не контролируются должным образом. Бензодиазепины считаются терапией первой линии для возбужденных пациентов с алкогольной абстиненцией или токсичностью от стимуляторов центральной нервной системы (ЦНС), включая амфетамины. Всемирная федерация обществ биологической психиатрии (WFSBP) также рекомендует, чтобы при возбуждении, связанном с алкогольной интоксикацией, вместо лечения бензодиазепинами применялись нейролептики.
У пациентов с расстройством аутистического спектра использование рисперидона или арипипразола снижает повторяющееся и вызывающее поведение, такое как тряска головой. Рисперидон был одобрен FDA в 2007 году после того, как 3 краткосрочных испытания показали некоторую пользу у пациентов с симптомами агрессии по отношению к другим, преднамеренными самоповреждениями, приступами гнева и быстро меняющимся настроением, но только у пациентов в возрасте от 5 до 17 лет. Следует отметить, что более 90% пациентов в исследовании были моложе 12 лет. Арипипразол также одобрен FDA для лечения раздражительности у детей 6-17 лет и подростков с расстройством аутистического спектра.
Дифференциальный диагноз
Основными причинами возбуждения от общего состояния здоровья являются травмы головы, которые могут сопровождать симптомы головных болей, потери сознания, острых психических изменений и сонливости.
Делирий является частой причиной возбуждения и может быть связан со многими медицинскими проблемами, чаще всего вызываемыми инфекциями или метаболическими / электролитными нарушениями. Делирий характеризуется нарастанием и ослаблением когнитивных способностей, что приводит к спонтанному возбуждению в состоянии спутанности сознания.Речь, внимание, ориентация и уровень сознания меняются во время эпизода. Делирий могут сопровождать галлюцинации, в основном слуховые.
Деменция приводит к постепенным или, в редких случаях, внезапным изменениям памяти, интеллектуальных способностей и познания, что приводит к усилению замешательства и возбуждения. Постоянные медицинские причины, приводящие к делирию, могут усложнить это. В большинстве случаев курс прогрессивный, и может быть полезна точная история по залогам. Полезно проводить обследование психического статуса на регулярной основе, а в некоторых случаях, когда слабоумие или делирий тяжелые, проводить эти психологические обследования 2–3 раза в день, поскольку когнитивные способности пациента имеют тенденцию меняться в течение дня.Наличие нескольких наборов данных психологических обследований даст врачам лучшее представление о состоянии пациента.
Психоз может быть вызван множеством связанных психических или послеродовых расстройств, некоторыми лекарствами, незаконными наркотиками, недосыпанием и заболеваниями. Психоз в психиатрии рассматривается как симптом расстройства личности, расстройства шизо-спектра, тяжелой депрессии или биполярного расстройства. У пациентов могут быть бредовые идеи, галлюцинации, неорганизованная речь или поведение, а также такие негативные симптомы, как ангедония, апатия, притупление эмоций, изоляция и нарушение внимания.Интересно, что пациенты с острым психозом обычно полностью бдительны и ориентированы, но активно психотичны.
Отравление или отмена лекарств вызывает острое сильное возбуждение, которое обычно недолговечно. В этих случаях пациенты хорошо поддаются лечению, но такие препараты, как PCP, могут вызывать состояние, подобное мании, с которым трудно справиться. Проведение анализа на наркотики в моче (UDS) и определение уровня алкоголя в крови полезно при подозрении на употребление синтетических или дизайнерских наркотиков. Обычный UDS будет отрицательным; поэтому клиницист должен получить расширенный UDS, который распространяется на большинство дизайнерских наркотиков.
Прогноз
Прогноз будет зависеть от основной причины возбуждения. Ограничение стресса, улучшение качества сна, удовлетворение потребностей часто могут привести к улучшению результатов. Таким образом, превентивные стратегии могут быть полезны для улучшения результатов. Психиатрические и медицинские причины возбуждения часто поддаются лечению. Долгосрочная перспектива варьируется в зависимости от этиологии.
Осложнения
Возбуждение увеличивает риск травм пациентов и персонала. Другие осложнения включают падения, удаление постоянных катетеров и трубок, а также травмы, связанные с фиксацией.
Сдерживание и обучение пациентов
Обучение пациентов и соблюдение требований предлагают наилучшие возможности для сдерживания.
Жемчуг и другие проблемы
Пациенту необходимо контролировать выбор лекарств, пути приема лекарств и нефармакологических успокаивающих методов.
Сдерживающие средства, ручные, физические или любые другие физические ограничения, должны быть последним отчетом у возбужденных пациентов.
Изоляция может быть подвергнута испытанию и работает, если у нас есть хорошие отношения с пациентами.
Нет разницы в эффективности антипсихотиков первого и второго поколения при возбуждении, но имейте в виду усиление побочных эффектов при использовании антипсихотиков первого поколения по сравнению с антипсихотиками второго поколения
Термин «химические ограничения», Это устаревший термин, поскольку он подразумевает использование вредных химикатов, а не лекарств, которые мы используем ежедневно. Также не рекомендуется ограничивать прием лекарств там, где это возможно.
Возбуждение, вызванное употреблением / злоупотреблением стимуляторами, следует лечить только бензодиазепинами.
Если возбуждение вызвано депрессантами ЦНС, использование галдола и других нейролептиков первого поколения показало большую эффективность, чем препараты второго поколения.
Улучшение результатов медицинской бригады
Возбуждение — обычное явление, наблюдаемое у госпитализированных пациентов. Однако причина волнения не всегда может быть очевидна. С легким возбуждением можно справиться с помощью ненасильственного лечения, но в тяжелых случаях необходима фармакологическая терапия.С заболеванием лучше всего справляется межпрофессиональная команда, в которую входят невролог, психиатр, терапевт, поставщик первичной медико-санитарной помощи (практикующая медсестра, фельдшер или терапевт). Состояние может нанести вред как пациенту, так и врачу, поэтому следует принять надлежащие меры предосторожности. [12] [13]
Ссылки
- 1.
- Митоло М., Тонон С., Ла Морджиа С., Теста С., Карелли В., Лоди Р. Влияние светового лечения на сон, познание, настроение и поведение при болезни Альцгеймера: систематический обзор.Dement Geriatr Cogn Disord. 2018; 46 (5-6): 371-384. [PubMed: 30537760]
- 2.
- Урнер М., Феррейро Б.Л., Дуфле Г., Мехта С. Поддерживающая терапия пациентов на искусственной вентиляции легких. Respir Care. 2018 декабрь; 63 (12): 1567-1574. [PubMed: 30467227]
- 3.
- Силич А., Савич А., Чуло И., Кос С., Вукоевич Дж., Брумен Д., Остойич Д. Меры неотложной помощи при шизофрении в университетской больнице «Врапче». Психиатр Дунай. 2018 июн; 30 (Приложение 4): 203-207. [PubMed: 29864761]
- 4.
- Siafarikas N, Selbaek G, Fladby T., Šaltytė Benth J, Auning E, Aarsland D. Частота и подгруппы психоневрологических симптомов при легких когнитивных нарушениях и различных стадиях деменции при болезни Альцгеймера. Int Psychogeriatr. 2018 Янв; 30 (1): 103-113. [PubMed: 28927477]
- 5.
- Баухейс Р., Малдерс А.Д.М.Дж., Купманс РТКМ. Течение психоневрологических симптомов у госпитализированных пациентов с ранней деменцией. Старение психического здоровья. 2020 Март; 24 (3): 439-444. [PubMed: 30499335]
- 6.
- Максимус Р., Миллер Ф., Тан С., Камарго М., Росс К., Маршалл С., Юнг П., Флеминг Д., Ло М., Цанг Дж.Л. Оценка и лечение боли, возбуждения и делирия в медико-хирургическом отделении интенсивной терапии по месту жительства: результаты проспективного обсервационного исследования и опроса медсестер. BMJ Open Qual. 2018; 7 (4): e000413. [Бесплатная статья PMC: PMC6203047] [PubMed: 30397663]
- 7.
- Devlin JW, Skrobik Y, Gélinas C, Needham DM, Slooter AJC, Pandharipande PP, Watson PL, Weinhouse GL, MC Nunnally ME, Rochwerg B, Balas , van den Boogaard M, Bosma KJ, Brummel NE, Chanques G, Denehy L, Drouot X, Fraser GL, Harris JE, Joffe AM, Kho ME, Kress JP, Lanphere JA, McKinley S, Neufeld KJ, Pisani MA, Payen JF , Pun BT, Puntillo KA, Riker RR, Robinson BRH, Shehabi Y, Szumita PM, Winkelman C, Centofanti JE, Price C, Nikayin S, Misak CJ, Flood PD, Kiedrowski K, Alhazzani W.Краткое резюме: Руководство по клинической практике для профилактики и лечения боли, возбуждения / седативного эффекта, делирия, неподвижности и нарушения сна у взрослых пациентов в отделении интенсивной терапии. Crit Care Med. 2018 сентябрь; 46 (9): 1532-1548. [PubMed: 30113371]
- 8.
- Соуза Т.Л., Аззолин К.О., Фернандес В.Р. Многопрофильная помощь пациентам с делирием в отделениях интенсивной терапии: интегративный обзор. Преподобный Гауха Энферм. 2 августа 2018 г .; 39: e20170157. [PubMed: 30088606]
- 9.
- Андерсон К.Е., ван Дуйн Э., Крауфурд Д., Дразинич К., Эдмондсон М., Гудман Н., ван Каммен Д., Лой С., Приллер Дж., Гудман Л.В.Клиническое ведение психоневрологических симптомов болезни Хантингтона: согласованные экспертные рекомендации по возбуждению, тревоге, апатии, психозу и нарушениям сна. Дж. Хантингтонс Дис. 2018; 7 (3): 355-366. [Бесплатная статья PMC: PMC6294590] [PubMed: 30040737]
- 10.
- Лофчи Дж. Агитация и рекомендации CANMAT и ISBD по биполярному режиму 2018. Биполярное расстройство. 18 июля 2018 г .; [PubMed: 30022579]
- 11.
- Spencer S, Johnson P, Smith IC. Методы деэскалации для управления непсихозной агрессией у взрослых.Кокрановская база данных Syst Rev.18 июля 2018 г .; 7: CD012034. [Бесплатная статья PMC: PMC6513023] [PubMed: 30019748]
- 12.
- Цурута Р., Фудзита М. Сравнение клинических рекомендаций по лечению боли, возбуждения и делирия у взрослых в критическом состоянии. Acute Med Surg. 2018 июл; 5 (3): 207-212. [Бесплатная статья PMC: PMC6028798] [PubMed: 29988658]
Волнение и беспокойство: что его вызывает?
ИСТОЧНИКИ:
BMC Psychiatry : «Характеристика переживания возбуждения у пациентов с биполярным расстройством и шизофренией.»
Western Journal of Emergency Medicine :« Психофармакология возбуждения: согласованное заявление рабочей группы по психофармакологии БЕТА проекта Американской ассоциации экстренной психиатрии ».
Психоневрологические заболевания и лечение : Психиатрические симптомы у пациентов с глиомой: от диагноза к лечению ».
Трансляционная психиатрия : «Ажитация, связанная с деменцией: обзор немедикаментозных вмешательств и анализ рисков и преимуществ фармакотерапии.»
Национальный институт психического здоровья:« Шизофрения »,« Биполярное расстройство »,« Расстройство аутистического спектра ».
Ассоциация Альцгеймера: «Беспокойство и возбуждение».
Стэнфордское здравоохранение: «Варианты лечения деменции?»
Национальный институт старения: «Что такое деменция? Симптомы, типы и диагноз »,« Как справиться с возбуждением и агрессией при болезни Альцгеймера »,« Как лечится болезнь Альцгеймера? »
Прикладная психофизиология и биологическая обратная связь : «Влияние массажа рук на стресс и возбуждение среди людей с деменцией в условиях больницы: пилотное исследование».»
Western Journal of Nursing Research :« Иглоукалывание и акупрессура при деменции поведенческих и психологических симптомов: обзорный обзор ».
Журнал детской и подростковой психофармакологии logy: «Атипичные нейролептики от раздражительности при детском аутизме: систематический обзор сетевого метаанализа».
Клиника Мэйо: «Управление стрессом».
Текущее мнение в эндокринологии, диабете и ожирении : «Психиатрические и когнитивные проявления гипотиреоза»
Американская тироидная ассоциация: «Гипотиреоз.»
Johns Hopkins Medicine:« Предменструальное дисфорическое расстройство (ПМДР) ».
Центр женских расстройств настроения UNC: «Расстройства настроения, связанные с менструацией».
Беспокойство и волнение | Ассоциация Альцгеймера
Человек с болезнью Альцгеймера может чувствовать тревогу или возбуждение. Он или она может стать беспокойным, вызывая потребность двигаться или шагать, или расстраиваться в определенных местах или при сосредоточении на определенных деталях.
Возможные причины волнения
Беспокойство и возбуждение могут быть вызваны рядом различных заболеваний, взаимодействием лекарств или любыми обстоятельствами, ухудшающими способность человека думать.В конце концов, человек с деменцией биологически глубоко утрачивает способность согласовывать новую информацию и стимулы. Это прямой результат болезни.
Ситуации, которые могут привести к возбуждению, включают:
- Переезд в новое место жительства или в дом престарелых
- Изменения в окружающей среде, такие как поездки, госпитализация или присутствие гостей
- Изменения в организации ухода
- Неправильно воспринятые угрозы
- Страх и усталость в результате попыток разобраться в запутанном мире
Лечение поведенческих симптомов
Любой человек, у которого наблюдаются поведенческие симптомы, должен пройти тщательное медицинское обследование, особенно если симптомы появляются внезапно.Лечение зависит от тщательного диагноза, определения возможных причин и типов поведения, которые испытывает человек. При правильном лечении и вмешательстве можно уменьшить симптомы возбуждения.
Узнать больше
Советы по предотвращению возбуждения
Для предотвращения или уменьшения возбуждения:
- Создайте спокойную обстановку. Устранение факторов стресса.Это может включать перемещение человека в более безопасное или тихое место или предложение объекта безопасности, отдыха или уединения. Попробуйте успокаивающие ритуалы и ограничьте употребление кофеина.
- Избегайте триггеров окружающей среды. Шум, блики и отвлекающий фон (например, включение телевизора) могут действовать как триггеры.
- Монитор личного комфорта. Проверьте наличие боли, голода, жажды, запоров, переполнения мочевого пузыря, усталости, инфекций и раздражения кожи. Убедитесь, что в комнате комфортная температура.Будьте чувствительны к страхам, ошибочно воспринимаемым угрозам и разочарованию при выражении желаемого.
- Упростите задачи и процедуры.
- Предоставьте возможность для упражнений. Погулять. Садитесь вместе. Включите музыку и танцуйте.
Как ответить
Do: Отойди и спроси разрешения; используйте спокойные, позитивные высказывания; успокаивать; замедлять; добавить света; предлагать выбор между двумя вариантами; сосредоточиться на приятных событиях; предлагайте простые варианты упражнений, старайтесь ограничить стимуляцию. Say: Чем могу помочь? У тебя есть время мне помочь? Здесь ты в безопасности. Все под контролем. Я прошу прощения. Мне очень жаль, что вы расстроены. Я знаю, что это сложно. Я останусь с тобой, пока тебе не станет лучше.
- Слушайте разочарование. Выясните, что может вызывать волнение, и попытайтесь понять.
- Подтвердите. Используйте успокаивающие фразы, например: «Здесь ты в безопасности»; «Мне очень жаль, что вы расстроены»; и «Я останусь, пока тебе не станет лучше.»Сообщите человеку, что вы там.
- Вовлекайте человека в деятельность. Попробуйте использовать искусство, музыку или другие занятия, чтобы заинтересовать человека и отвлечь внимание от беспокойства.
- Измените среду. Убавьте шум и отвлекающие факторы или переместитесь в другое место.
- Найдите выходы для энергии человека. Возможно, человек хочет чем-то заняться. Прогуляйтесь или покатайтесь на машине.
- Проверь себя. Не повышайте голос, не показывайте тревогу или не обижайтесь, не загоняйте в угол, не толпитесь, не сдерживайте, не критикуйте, не игнорируйте и не спорьте с этим человеком. Старайтесь не делать резких движений вне поля зрения человека.
- Обратитесь к врачу. Обратитесь к лечащему врачу больного деменцией, чтобы исключить какие-либо физические причины или побочные эффекты, связанные с приемом лекарств.
- Поделитесь своим опытом с другими. Присоединяйтесь к ALZConnected, нашему онлайн-сообществу поддержки и доскам сообщений, и расскажите, какие стратегии реагирования сработали для вас, и получите больше идей от других лиц, осуществляющих уход.
Агитация — обзор | ScienceDirect Topics
Перемешивание жидкости и твердого вещества
Перемешивание смесей жидкость-твердое вещество осуществляется в различных ситуациях. Растворение твердых веществ в жидкостях обычно не представляет трудностей, если твердые вещества легко растворимы, например, соль и сахар в воде. Однако перемешивание играет решающую роль в растворении таких веществ, как карбоксиметилцеллюлоза, альгинаты и камеди. В таких случаях скорость растворения низкая из-за низкой растворимости этих веществ.Кинетика этого процесса дополнительно осложняется изменениями реологических свойств суспензии, возникающими по мере растворения. Следует проявлять осторожность, особенно в непрерывных процессах, чтобы обеспечить адекватное время пребывания для растворения, а также для протекания химических реакций (например, гидролиза). Во всех таких ситуациях важно убедиться, что жидкости находятся в хорошо перемешанном состоянии, прежде чем начинать добавление твердого вещества. При восстановлении таких веществ, как молоко и сухой яичный порошок, важна скорость добавления порошка: если порошок добавляется слишком быстро, он имеет тенденцию к агломерации, что увеличивает время процесса.
Основная трудность с такими операциями, как диспергирование ароматизаторов, специй, красителей или консервантов, заключается в том, что диспергируемые количества очень малы по сравнению с массой. В таких ситуациях рекомендуется по возможности сначала приготовить концентрированную дисперсию, а затем смешать ее с основной массой.
Перемешивание, сопровождающееся распадом и измельчением таких веществ, как мясо, фрукты и овощи, может быть необходимо при производстве соусов, кетчупов и детского питания.Для каждого процесса может использоваться блок диспергирования с соответствующей рабочей головкой.
В дополнение к вышеупомянутым ситуациям, перемешивание твердой и жидкой фаз также может встречаться во время ферментации (например, суспензий клеточных культур и питательных сред), в резервуарах для хранения, используемых в качестве предварительных смесителей, и в кристаллизаторах. В этих ситуациях основная цель перемешивания состоит в том, чтобы удерживать твердые частицы во взвешенном состоянии и равномерно диспергировать их, чтобы на любом выходе была одинаковая концентрация твердых веществ.Для этих целей, как правило, полезны устройства с мешалкой крыльчаткой, описанные ранее; В частности, известно, что пропеллеры эффективны для суспендирования твердых частиц в жидкостях с низкой вязкостью. Для данной крыльчатки и системы твердое тело-жидкость существует минимальная скорость вращения, ниже которой крыльчатка не создает достаточной «подъемной силы» для удержания твердых частиц. Пороговая скорость вращения, как правило, зависит от размера, формы и плотности твердых частиц, концентрации твердых частиц, плотности и вязкости жидкости и геометрии смесительного резервуара.В пищевых системах разница плотностей взвешиваемых частиц и жидкой фазы обычно невелика. Отсюда следует, что минимальная частота вращения для твердой подвески невысока. Тем не менее, довольно проблематично обеспечить однородность после того, как частицы были взвешены, особенно когда частицы чувствительны к столкновениям и высокому сдвигу. Хотя информация о пороговых скоростях взвеси легко доступна, количество исследований однородности таких дисперсий в смесительных сосудах очень ограничено.
Характеристика переживания ажитации у пациентов с биполярным расстройством и шизофренией | BMC Psychiatry
Это был перекрестный опрос пациентов с диагнозом биполярное расстройство или шизофрения, проведенный в Германии, Испании и Великобритании. По возможности и если применимо, дополнительные данные также собирались у лица, осуществляющего уход за пациентом, с помощью анкеты для лица, осуществляющего уход. Эти данные приводятся в другом месте. Опрос проводился в период с октября 2016 года по январь 2017 года, и все собранные данные были полностью анонимными.Группы поддержки пациентов в каждой стране проанализировали и внесли свой вклад в содержание опроса. Исследование также было рассмотрено и одобрено международным комитетом по этике для централизованного утверждения методологической этики.
Образец
Пациенты были идентифицированы либо их врачом, либо через местную группу поддержки пациентов и могли заполнить анкету онлайн или в формате ручки / бумаги.
Критерии включения
Чтобы иметь право на участие, пациенты должны были быть старше 18 лет, проживать в сообществе, иметь диагноз биполярного расстройства или шизофрении и заявить, что они испытали по крайней мере один эпизод возбуждения за последние 12 месяцев для чего они обратились за профессиональной помощью.Пациенты, которые в настоящее время участвовали в клинических испытаниях, не соответствовали критериям отбора. Участие было полностью добровольным, и участники могли отказаться от участия в любое время без объяснения причин.
Инструмент для обследования
Опрос, использованный в этом исследовании, включен в Дополнительный файл 1. Широкое определение возбуждения было дано в соответствующих местах на протяжении всего обследования. Определение было разработано для обеспечения некоторой последовательности, но без излишне ограничительных или предвзятых ответов.В определении говорилось, что: «Когда люди испытывают приступ возбуждения, они могут чувствовать себя заметно более напряженными, беспокойными, возбужденными, беспокойными или вспыльчивыми, чем обычно. Некоторые люди говорят намного больше, чем обычно, или им трудно оставаться на месте. Иногда возбуждение приводит к насильственному или агрессивному поведению, но это не всегда так. Через некоторое время приступ волнения утихнет ».
Демография
В начальном разделе опроса была собрана демографическая информация и основная информация о состоянии пациентов, включая возраст, пол, статус занятости, жизненные обстоятельства, было ли первичным диагнозом биполярное расстройство или шизофрения и текущая степень тяжести заболевания варьировалась от легкой к тяжелому.Для определения степени тяжести использовались следующие определения: очень легкая — в целом мое психическое расстройство поддается лечению и не оказывает существенного влияния на качество моей жизни; легкая — мое психическое расстройство поддается лечению большую часть времени, но оказывает влияние на качество моей жизни среднее — с моим расстройством психического здоровья иногда можно справиться, но у меня бывают периоды, когда все бывает очень сложно и серьезно — с моим психическим расстройством трудно справиться, и оно оказало значительное влияние на качество моей жизни.
Характеристика ажитации
Предварительно определенный список симптомов, которые могут быть связаны с возбуждением, был включен в исследование на основе обзора опубликованной литературы, включая дескрипторы, которые присутствуют в доступных показателях результатов, сообщаемых клиницистами (например, PANSS-EC). Пациентов просили указать, как часто они ощущали каждый из этих симптомов в сочетании с возбуждением в течение последнего года. Доступно пять вариантов ответа, включая никогда, иногда, иногда, часто и всегда.
Для того, чтобы оценить частоту эпизодов возбуждения, пациентов просили сообщить по сравнению с предыдущим годом, сколько эпизодов легкого-умеренного возбуждения, умеренно-интенсивных эпизодов и тяжелых эпизодов они испытали. Были даны следующие определения: Легкие чувства легче контролировать или игнорировать. Умеренные чувства часто труднее контролировать, и они могут мешать повседневной жизни. Умеренно сильные чувства серьезно мешают вашей повседневной жизни.Сильные чувства практически невозможно контролировать, и они могут привести к более серьезным последствиям, таким как агрессивное поведение или необходимость в больнице. Если пациенты испытали хотя бы один эпизод возбуждения с заданной степенью тяжести, их просили указать, сколько из этих эпизодов потребовало помощи врача или медсестры, а сколько — обращения в больницу. Если пациенты были в больнице, их спрашивали, сколько дней они испытывали волнение перед отъездом.
Осведомленность о возбуждении
Два вопроса исследовали осведомленность пациента о возбуждении.Пациентов спрашивали, осознают ли они, когда они становятся возбужденными, а также осознают ли они определенные вещи, которые вызывают возбуждение в самих себе. На оба вопроса было три варианта ответа: всегда / большую часть времени, иногда и редко / никогда.
Как справиться с волнением
Попытки справиться с волнением оценивались по разным причинам. Сначала пациентов спрашивали, с какими из следующих утверждений они согласны для определения способности справляться с трудностями: 1.Когда я возбужден, обычно я ничего не могу сделать, мне просто нужно ждать, пока это пройдет, 2. Когда я чувствую возбуждение, есть некоторые техники, которые я могу попробовать, но они не очень эффективны, 3. Когда я чувствую возбуждение , Иногда я могу это контролировать, но иногда не могу, 4. Когда я чувствую возбуждение, я обычно могу контролировать это довольно хорошо.
После этого пациентов из предварительно определенного списка спросили, какие конкретные стратегии выживания они пробовали в течение предыдущего года в ответ на эпизод возбуждения (например,грамм. «Сделай что-нибудь, что мне кажется расслабляющим…»). В списке также есть возможность выбрать «ничего / ждать, пока пройдет». По каждому выбранному пункту пациентов спрашивали, помог ли метод.
Дальнейшие вопросы касались пациентов, прописали ли им лекарства, которые они использовали «по мере необходимости» дома, чтобы помочь справиться с эпизодами возбуждения (да / нет), и если да, их попросили указать лекарство (если известно) и уровень удовлетворенности а.) насколько эффективным было лекарство в снижении возбуждения и б.) насколько они были удовлетворены тем, как долго лекарство обычно действует. Оба вопроса об удовлетворенности были рассмотрены по пятибалльной шкале от очень удовлетворен до очень неудовлетворен.
Статистический анализ
Исследование было разработано так, чтобы быть только описательным, без формальной проверки гипотез. Представленные статистические данные зависели от типа описываемой переменной: для числовых переменных указываются среднее значение и стандартное отклонение, для категориальных переменных отображаются число и процент.Недостающие данные были удалены из конкретного анализа. Однако участники, исключенные из одной части анализа, по-прежнему имели право на включение в другие анализы. Весь анализ проводился с помощью IBM® SPSS® Data Collection Survey Reporter Version 7.
| Определение (NCI_CTCAE) | Расстройство, характеризующееся неспособностью отдыхать, расслабляться или оставаться в покое. |
| Определение (NCI_CTCAE) | Расстройство, характеризующееся состоянием беспокойства, связанным с неприятными ощущениями раздражительности и напряжения. |
| Определение (NCI) | Состояние беспокойства, связанное с неприятными ощущениями раздражительности и напряжения.Причины включают боль, стресс, лихорадку, отмену алкоголя и никотина, употребление кокаина и галлюциногенных наркотиков, депрессию, биполярные расстройства и шизофрению. |
| Определение (NCI) | Неспособность отдыхать, расслабляться или оставаться на месте. |
| Определение (NCI_NCI-GLOSS) | Состояние, при котором человек не может расслабиться и оставаться неподвижным.Человек может быть очень напряженным и раздражительным, его легко раздражают мелочи. Он или она могут стремиться поспорить и не желать работать с опекунами, чтобы улучшить ситуацию. |
| Определение (MSH) | Ощущение беспокойства, связанное с повышенной двигательной активностью. Это может произойти как проявление токсичности лекарств для нервной системы или других состояний. |
| Определение (PSY) | Состояние обычно характеризуется возбуждением, тревогой и тоской. |
| Концепции | Признак или симптом ( T184 ) |
| MSH | D011595 |
| SnomedCT | 162221009, 47295007, 139479003, 139498001, 267071007, 162195000, 224968006, 24199005 |
| LNC | LA16474-1 |
| Английский | Возбуждение, Возбуждение, Психомоторное возбуждение, Психомоторное возбуждение, Психомоторное возбуждение, Психомоторное возбуждение, Беспокойство, АГИТАЦИЯ, ПСИХОМОТОРНАЯ ГИПЕРАКТИВНОСТЬ, ПСИХОМОТОРНОЕ БЕЗОПАСНОСТЬ, ОТМЕЧЕННОЕ БЕЗОПАСНОСТЬ, беспокойное поведение, беспокойное поведение, психомоторное возбуждение, проявленное психомоторное возбуждение, проявленное психомоторное возбужденное поведение. психомоторная гиперактивность, аномальное возбуждение, психомоторное возбуждение (физическая находка), психомоторная гиперактивность (физическая находка), продемонстрированное поведение, психомоторная гиперактивность, продемонстрированное поведение, психомоторное возбуждение, психомоторное возбуждение, поведение демонстрирует психомоторное возбуждение, поведение демонстрирует психомоторную гиперактивность, поведение демонстрирует психомоторное возбуждение , Ненормальное возбуждение, психомоторная гиперактивность, выраженное беспокойство, выраженное беспокойство, психомоторное возбужденное состояние, гиперактивность, психомоторная, психомоторная гиперактивность, психомоторное беспокойство, возбужденное состояние, психомотора. r, чувство беспокойства, психомоторное возбуждение [заболевание / обнаружение], возбуждение, возбуждение, беспокойство, возбуждение, возбужденное поведение, возбуждение, возбуждение (и симптом) (обнаружение), возбуждение (и симптом), возбужденное поведение (обнаружение), возбуждение — симптом, возбуждение, возбужденное поведение, возбужденное поведение, чувство возбуждения, неспособность сохранять спокойствие, беспокойство, психомоторное возбуждение, чрезмерная гиперактивность, чувство возбуждения (обнаружение), повышенная бесцельная бесцельная деятельность, психомоторное возбуждение (обнаружение), беспокойство (обнаружение), возбужденное состояние, Чрезмерная гиперактивность, БДУ, Повышенная бесцельная бесцельная активность, БДУ, Психомоторное возбуждение, БДУ |
| Португальский | AGITACAO PSICOMOTORA, Agitação pronunciada, Agitação psicomotora, Excitação anormal, Agitado, Nervosismo psicomotor, Inquieto, AGITACAO MARCADA, AGITACAO, HIPERACTIVIDADE PSICOMOTORA, Agitaçãoçoractivão, Psicomotore, Agitaçãoçoractivão 45, Agitaçãoçoractivão, Agitaçãoçoractivão, Agitaçãoçoractivão 45 |
| Испанский | AGITACION PSICOMOTORA, Inquietud acusada, Inquietud psicomotora, Inquietud marcada, Agitación psicomotora, Excitación AnormaL, Inquieto, Agitado, AGITACION, HIPERACTIVIDAD PSICOMOTORA, INQUIETUD INTENSA, agitación psicomotora, agitación psicomotora (Hallazgo), agitación psicomotriz, agitación psicomotriz (Hallazgo), agitación ( hallazgo), agitación, aumento de la actividad realizada sin un objetivo específico, desazón, hiperactividad excesiva, inquietud, Hiperactividad psicomotora, Agitación, Inquietud, Agitación Psicomotoraón, Excitación Psicomotora, |
| Французский | Нетерпеливость, Anormale возбуждения, Agité (e), Agitation marquée, Impatience Psychomotrice, Impatient (e), Agitation prononcée, Excitation Psychomotrice, AGITATION MARQUEE, AGITATION, HYPERACTIVITE PSYCHOMOTRICE, INSTABILITE PSYCOMOTRICE, Agitation Psychomotric место, Instabilité psychoomotrice |
| Итальянский | Agitazione, Irrequietezza, Eccitazione anormale, Agitazione marcata, Irrequietezza marcata, Agitato, Irrequietezza psicomotoria, Irrequieto, Eccitamento psicomotorio, Iperattività psicomotoria, Agitazione | psicomotoria
| Голландский | geagiteerd, psychoomotorische agitatie, rusteloosheid duidelijk, uitgesproken rusteloosheid, opwinding abnormaal, rusteloos, Psymotore rusteloosheid, agitatie, психомоторный гиперактивитит, Rusteloosheid, психомоторный гиперактивит, Rusteloosheid, психомоторный гиперактивит, Rusteloosheid, психомоторный, психомоторный |
| Немецкий | deutliche Ruhelosigkeit, psychomotorische Ruhelosigkeit, Ruhelosigkeit deutlich, aufgeregt, ruhelos, psychomotorische Agitiertheit, Erregung Аномальные, AGITIERTHEIT, PSYCHOMOTORISCHE HYPERAKTIVITAET, PSYCHOMOTORISCHE UNRUHE, UNRUHE AUSGEPRAEGT, Agitiertheit, Unruhe, psychomotorische Hyperaktivitaet, Agitiertheit, psychomotorische, Erregung, psychomotorische, Psychomotorische Agitiertheit, Rastlosigkeit |
| Японский | 激越, 高度 な 落 ち 着 き の な さ, 異常 興奮, 落 ち 着 き の な さ, 精神 運動 亢進, 精神 運動 不 穏, セ イ シ ン ウ ン ド ウ コ ウ シ ン, ゲ キ エ ツ, イ ジ ョ ウ コ ウ フ ン, オ チ ツ キ ノ ナ サ, コ ウ ド ナ オ チ ツ キ ノ ナ サ, セ イ シ ン ウ ン ド ウ フ オ ン, セ イ シ ン ウ ン ド ウ セ イ ゲ キ エ ツ,運動 不安, 興奮 — 精神 運動 性, 静 座 不能, 長 時 正 座 不能, 落 着 き の い 状態, 激越 — 精神 運動, 坐位 不能 症, 精神 運動 性 激越, 着 席 不能, 精神 運動 興奮, 長 時, 座 不能不安, 坐位 不能, ソ ワ ソ ワ 状態, 不 穏 状態, 坐位 保持 不能, 精神 運動 性 興奮, ア カ シ ジ ア |
| шведский | Растлёшет |
| Чешский | Psychomotorický neklid, Zjevný neklid, Neklidný, Agitovaný, Neklid zjevný, Psychomotorický neklid, Neklid, Abnormální rozrušení, Agitovanost, Psychomotorická hyperaktivita, Psychomotorická agit. |
| финский | Psykomotorinen agitaatio |
| Русский | ВОЗБУЖДЕНИЕ ПСИХОМОТОРНОЕ, АКАТИЗИЯ, БЕСПОКОЙСТВО, ПСИХОМОТОРНОЕ ВОЗБУЖДЕНИЕ, АКАТИЗИЯ, БЕСПОКОЙСТВО, ВОЗБУЖДЕНИЕ ПСИХОМОТОРНОЕ, ПСИХОМОТОРНОЕ ВОЗБУЖДЕНИЕ |
| Польский | Niepokój mentaloruchowy, Podniecenie mentaloruchowe, Pobudzenie psychoomotoryczne, Pobudzenie mentaloruchowe |
| Венгерский | Agitatio, Nyugtalan, Kóros izgatottság, Jelzett nyugtalanság, Jelentős nyugtalanság, Psychomotoros hyperactivitas, Nyugtalanság, Psychomotoros nyugtalanság, Psychomotoros agitatio, Agitált |
| Норвежский | Растлёшет, Psykomotorisk agitasjon, Psykomotorisk hyperaktivitet, Psykomotorisk rastløshet |

 Поэтому важно как можно раньше обратить внимание на проявляющиеся признаки расстройства.
Поэтому важно как можно раньше обратить внимание на проявляющиеся признаки расстройства. 00 (вход свободный)
00 (вход свободный)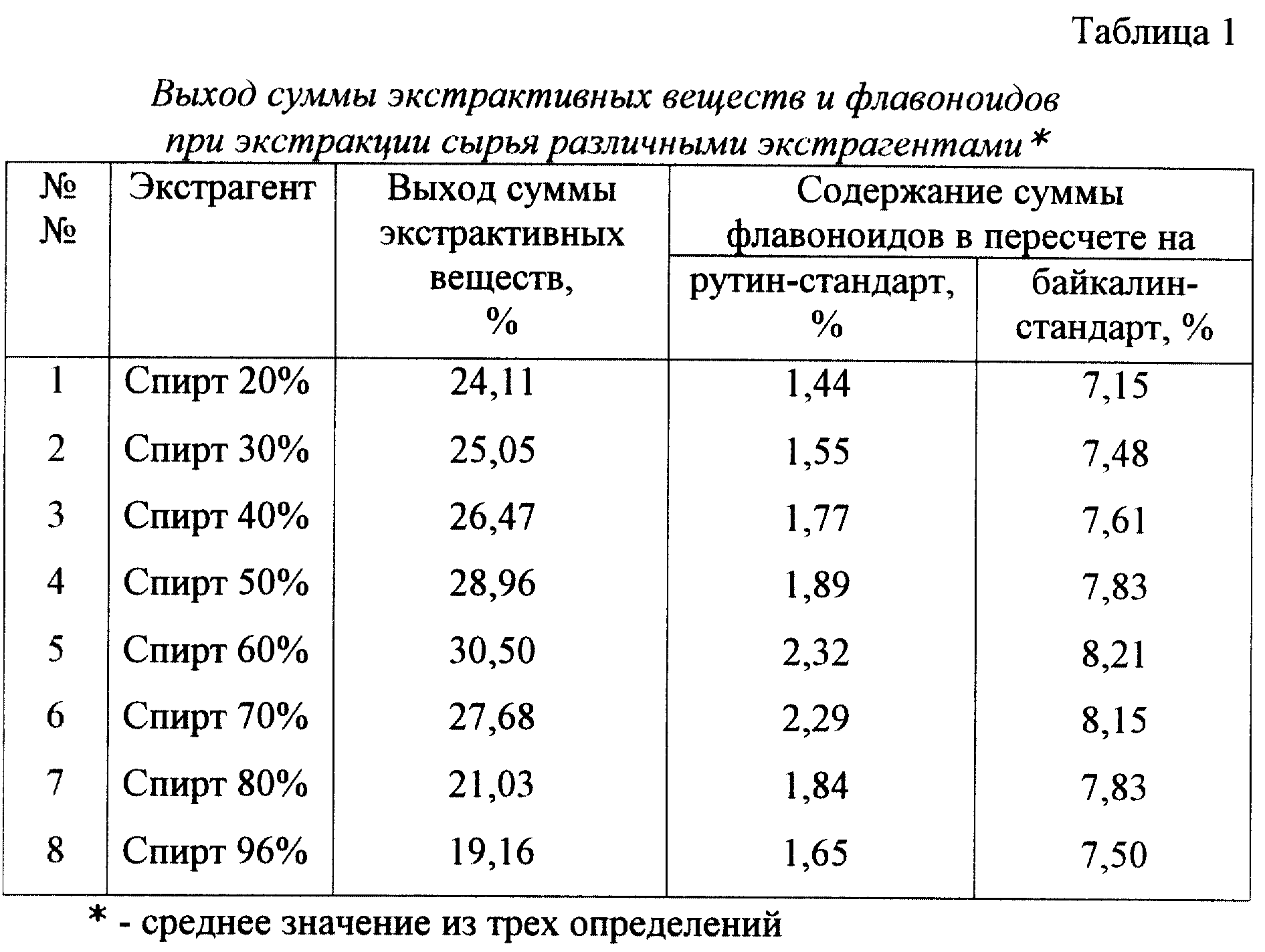 Болезни легких, язвенной болезни, ожирение)риск возникновения депрессии возрастает по мере увеличения ИМТ причем он увеличивает риск возникновения Д даже больше, чем все остальные факторы риска.
Болезни легких, язвенной болезни, ожирение)риск возникновения депрессии возрастает по мере увеличения ИМТ причем он увеличивает риск возникновения Д даже больше, чем все остальные факторы риска.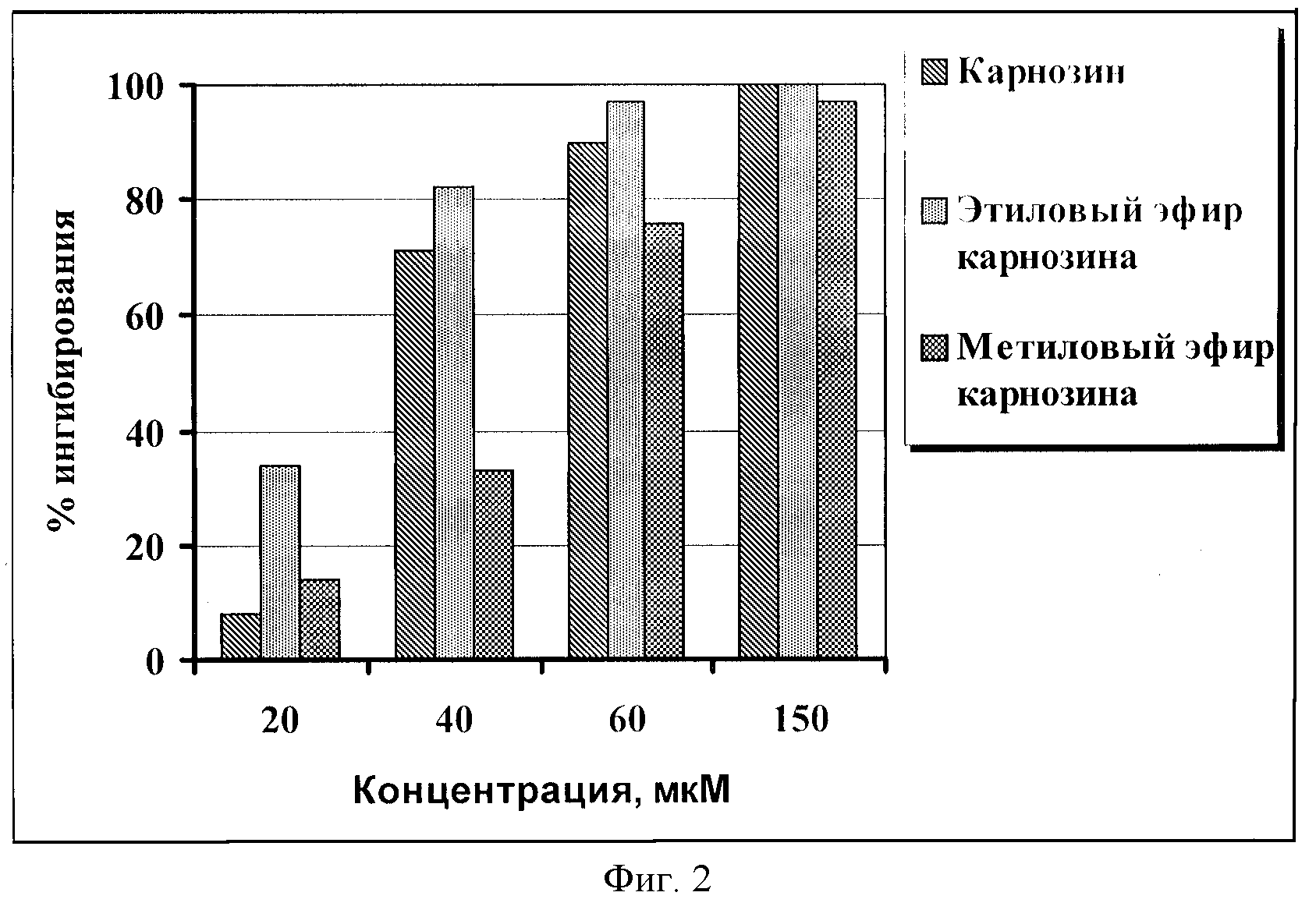
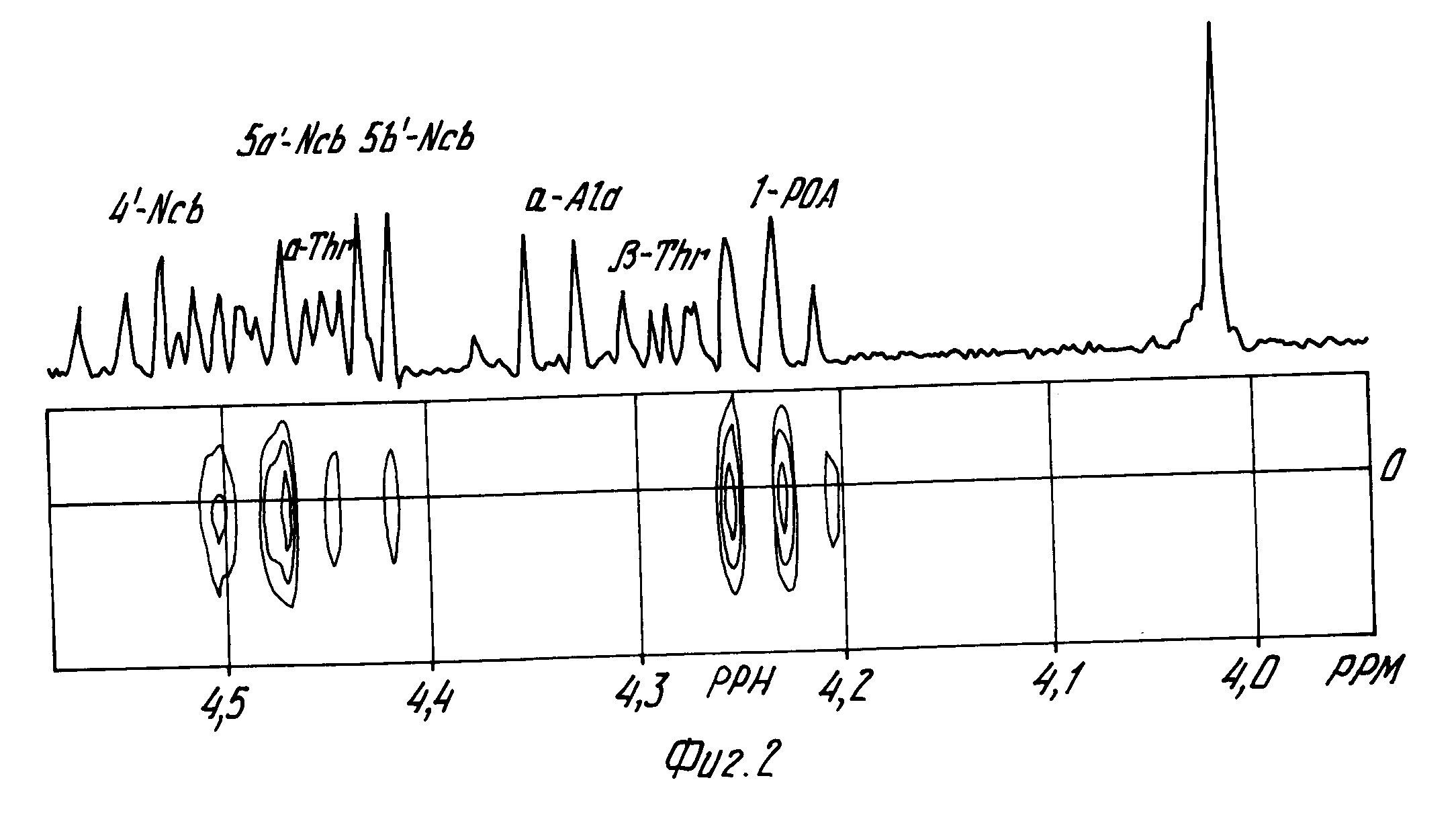 Пониженное настроение сопровождается чувством безысходности, тоски и сильной душевной болью. Человек крайне пессимистичен и уничижителен в оценках себя, своего положения в окружающем мире, а также своего будущего. Девитализация – отсутствие чувства сна, еда как трава. Дисфория – конфликты, претензии, колебания настроения. Агедония – утрата способности радоваться и получать удовольствие. Аутохтонная астения – постоянная тяжелая слабость.
Пониженное настроение сопровождается чувством безысходности, тоски и сильной душевной болью. Человек крайне пессимистичен и уничижителен в оценках себя, своего положения в окружающем мире, а также своего будущего. Девитализация – отсутствие чувства сна, еда как трава. Дисфория – конфликты, претензии, колебания настроения. Агедония – утрата способности радоваться и получать удовольствие. Аутохтонная астения – постоянная тяжелая слабость. Дополнительный признак депрессии — это снижение чувствительности по отношению к окружающим людям некая душевная окаменелость (чрезвычайно сильное переживание, приносящее человеку в состоянии депрессии дополнительные страдания). К хорошо известным проявлениям депрессии относятся самообвинительные идеи и высказывания. Больной мучается от сознания собственной никчемности, ущербности или греховности. Каждый промах в прошлом разрастается до величины громадной ошибки, за которую теперь надо расплачиваться.
Дополнительный признак депрессии — это снижение чувствительности по отношению к окружающим людям некая душевная окаменелость (чрезвычайно сильное переживание, приносящее человеку в состоянии депрессии дополнительные страдания). К хорошо известным проявлениям депрессии относятся самообвинительные идеи и высказывания. Больной мучается от сознания собственной никчемности, ущербности или греховности. Каждый промах в прошлом разрастается до величины громадной ошибки, за которую теперь надо расплачиваться. К физиологическим расстройствам, сопровождающим депрессию, принято относить нарушение сна, аппетита, симптомы тахикардии, запоры и другие вегетативные реакции. Так, человек в состоянии депрессии перестает испытывать чувство голода. Причиной подобного явления считается как нарушение работы пищеварительной системы вследствие общей двигательной заторможенности, так и бессознательное стремление к смерти.
К физиологическим расстройствам, сопровождающим депрессию, принято относить нарушение сна, аппетита, симптомы тахикардии, запоры и другие вегетативные реакции. Так, человек в состоянии депрессии перестает испытывать чувство голода. Причиной подобного явления считается как нарушение работы пищеварительной системы вследствие общей двигательной заторможенности, так и бессознательное стремление к смерти.