Афазия
Афазия
Афазия — распад сложившейся речи (речевой, языковой системы) вследствие локального поражения головного мозга.
Этиология афазии:
Афазия вызывается разнообразными органическими нарушениями корковых зон коры головного мозга. К афазии могут вести травматические поражения коры головного мозга, закупорка мозговых сосудов (образование тромбов — тромбоз или эмболия — закупорка оторвавшимся тромбом), нарушения мозгового кровообращения, кровоизлияния в мозг, опухоли, воспалительные процессы головного мозга, ранения головного мозга, нарушения питания тканей мозга при атеросклерозе, хирургическое вмешательство. К афазии ведет поражение доминантного полушария. Органическое поражение наступает после того, как речь была сформирована. Поражение может охватывать ограниченные участки мозга (очаги) и обширные области (разлитые поражения). При этом поражаться могут как непосредственно речевые зоны мозга, так и смежные (пограничные) неречевые участки коры.
Картина афазии зависит от обширности очага поражения (чем больше очаг, тем более выражена афазия), от локализации поражения (места поражения речевой зоны, речевая или неречевая зона поражена), от сочетания органических и функциональных факторов, от характера поражения головного мозга (этиологический фактор).
При травмах афазия проявляется резко, при опухолях симптоматика афазии нарастает постепенно, при злокачественных опухолях явления афазии нарастают быстрее, а компенсация не выражена. При кровоизлияниях расстройства речи тяжелее, чем при тромбозе, атеросклерозе. Одни и те же внешние причины могут вызвать различные расстройства речи в зависимости от локализации, от индивидуальных различий в строении мозга, от возраста и т. п.
При афазии всегда имеется первичный очаг органического поражения головного мозга, имеются также вторичные системные последствия: наступает рассогласование в деятельности мозговых зон, которые анатомически или функционально связаны с первичным очагом поражения (т. н. явления диашиза — расщепления, прерыва связи).
н. явления диашиза — расщепления, прерыва связи).
Наличие первичного очага нарушает проводимость нервных импульсов, вследствие чего наступает перерыв, ослабление или прекращение деятельности областей мозга, связанных с первичным очагом. Вторичные нарушения, временные выключения отдельных участков мозга могут быть и в отдаленных от очагах участках. В процессе обратного развития болезни явления диашиза постепенно исчезают, но системность нарушения речевой функции сохраняется.
При афазии всегда имеет место отклонение от нормы в протекании основных нервных процессов (возбуждение — торможение). При поражении небольших участков мозга может наблюдаться так называемая «дымка на всех полушариях». Вокруг очага поражения образуется торможение, угнетение деятельности мозга. Таким образом, к основному органическому фону будут присоединяться функциональные нарушения.
Бывает трудно определить локализацию очага поражения из-за разнообразности и сложности картины афазии. Ее усложняют: наличие первичного очага, вторичные следствия и явления компенсации. В процессе компенсации сначала восстанавливаются простые, примитивные формы речи, затем — более сложные и тонкие.
В процессе компенсации сначала восстанавливаются простые, примитивные формы речи, затем — более сложные и тонкие.
Характер повреждения головного мозга при афазии:
Клиническая картина афазии зависит от этиологического фактора. Симптоматика и течение афазии различны при травмах, опухолях, сосудистых заболеваниях.
Афазия при сосудистых заболеваниях головного мозга:
При сосудистых заболеваниях головного мозга картина афазии может зависеть от характера инсульта (геморрагический и ишемический), а также от распространенности атеросклеротического процесса.
Инсульт — внезапно или очень быстро наступившее прекращение деятельности головного мозга или отдельных его частей вследствие острого расстройства кровообращения мозга.
Геморрагический инсульт — кровоизлияние в вещество мозга (чаще в больших полушариях). Возникает вследствие разрыва мозгового сосуда, развивающегося обычно внезапно, в момент эмоционального или физического напряжения. Сопровождается потерей сознания. Характерны выраженные общемозговые и вегетативные расстройства. Отмечается грубая очаговая симптоматика, зависящая от локализации кровоизлияния.
Характерны выраженные общемозговые и вегетативные расстройства. Отмечается грубая очаговая симптоматика, зависящая от локализации кровоизлияния.
Ишемический инсульт — снижение мозгового кровотока, обусловленное атеросклерозом (у больных может отмечаться сахарный диабет, гипертония). Пусковая роль принадлежит психическому и физическому перенапряжению. Чаще характерно постепенное нарастание неврологической симптоматики (от нескольких часов до 2-3 дней). Вегетативные симптомы (повышение артериального давления, покраснение лица, повышение температуры и т. п.) не выражены, но больной ощущает дискомфорт, головную боль. Частный случай ишемического инсульта — эмболия — закупорка кровеносного сосуда, небольшой артерии поступившим в кровь и перенесенным с током крови эмболом. Эмбол — оторвавшийся тромб или его частица, бактериальная масса, частица опухоли, капелька масла, пузырек воздуха и т. п.
Ишемический инсульт чаще, чем геморрагический, ведет к развитию афазии. Тяжесть речевого нарушения при ишемическом инсульте также значительно выше.
В целом характер афазии определяется не только видом инсульта, но и величиной очага, его локализацией, общим состоянием мозга и дальнейшим развитием заболевания.
Особенности афазии при инсульте:
- еще до развития инсульта возможно появление симптомов амнестической афазии (забывание слов), появление персевераций, эхолалий
- непосредственно после мозгового инсульта нарушения речи выражены особенно резко, так как они обусловлены не только очаговым поражением, но и нарушением деятельности всего мозга
- у 1/3 больных после инсульта (по исследованиям Бейн, Марковой) наблюдалась тотальная афазия, у остальных — преобладало нарушение импрессивной или экспрессивной речи
- на первом этапе после инсульта избирательные нарушения речевой функции не стойкие, что затрудняет определение формы афазии
Афазия при травмах головного мозга:
Более всего связана с очаговым поражением головного мозга. В этом случае имеется узко ограниченный очаг. Для травматической афазии характерны на первом этапе проявления тотальной афазии. Тотальное расстройство речи возникает не только при поражении непосредственно речевых зон, но и пограничных с речевыми областей коры. При ранении зон, пограничных с речевыми, речевые расстройства могут исчезать в резидуальном периоде. При ранении речевых зон, хотя и в стертом виде, но, как правило, речевые расстройства остаются. При травматической афазии лишь на поздних этапах после исчезновения общих мозговых симптомов, явлений диашиза, речевое расстройство приобретает черты локального мозгового синдрома, связанного с локализацией поражения. Становится возможным изучение корреляции симптомов афазии с локализацией поражения.
Для травматической афазии характерны на первом этапе проявления тотальной афазии. Тотальное расстройство речи возникает не только при поражении непосредственно речевых зон, но и пограничных с речевыми областей коры. При ранении зон, пограничных с речевыми, речевые расстройства могут исчезать в резидуальном периоде. При ранении речевых зон, хотя и в стертом виде, но, как правило, речевые расстройства остаются. При травматической афазии лишь на поздних этапах после исчезновения общих мозговых симптомов, явлений диашиза, речевое расстройство приобретает черты локального мозгового синдрома, связанного с локализацией поражения. Становится возможным изучение корреляции симптомов афазии с локализацией поражения.
Травматическая афазия — комплексный синдром. Ядро клинической картины составляют расстройства речи. Они сохраняются и в резидуальном периоде. Вторым компонентом клинической картины травматической афазии является торможение речевой функции, связанное с динамическими сдвигами (особенно, в начальном периоде после травмы) в деятельности головного мозга. Тяжесть и обратное развитие синдрома афазии зависят от локализации поражения (разрушение основных речевых или пограничных с ними зон), от характера (проникающее или непроникающее) ранения.
Тяжесть и обратное развитие синдрома афазии зависят от локализации поражения (разрушение основных речевых или пограничных с ними зон), от характера (проникающее или непроникающее) ранения.
Афазия при опухолях головного мозга:
Симптоматика и динамика афазии в этом случае определяется целым рядом факторов. Афазия может возникать на разных этапах заболевания, может быть одним из первых неврологических симптомов, если опухоль расположена близко к коре, может появляться позже, когда уже есть другие очаговые симптомы, как следствие прогрессирующего роста опухоли. Она может появляться на поздних стадиях болезни за счет сдавливания головного мозга при росте опухоли, даже расположенной в другом полушарии (не доминантном по речи).
Клиника и динамика афазии может зависеть от характера опухоли: доброкачественная или злокачественная, от темпов ее роста. Афазия также зависит от этапа болезни: дооперационный, послеоперационный, резидуальный и от возможности рецидива опухоли.
При доброкачественной опухоли обычно имеет место постепенное нарастание симптоматики. По мере роста опухоли стирается диссоциация в нарушении различных речевых функций и в той или иной мере прогрессирует расстройство всех компонентов речи (от дифференцированной симптоматики — к тотальной афазии).
По мере роста опухоли стирается диссоциация в нарушении различных речевых функций и в той или иной мере прогрессирует расстройство всех компонентов речи (от дифференцированной симптоматики — к тотальной афазии).
При злокачественных опухолях симптоматика афазии нарастает быстрее. Иногда на ранней стадии болезни возникает тотальная афазия. Могут наблюдаться атипичные формы афазии.
Афазия при опухолях зависит от этапа болезни. После операции речевые расстройства, как правило, усугубляются, особенно после удаления внутримозговых опухолей. В дальнейшем афазия может регрессировать, но в некоторых случаях улучшения в речи больных не отмечаются. Благоприятная динамика (обратная) наблюдается в случае тотального удаления опухоли, расположенной вне речевых зон. Послеоперационная динамика афазии зависит от таких факторов, как характер опухоли (злокачественная — доброкачественная), объема хирургического вмешательства (частичное или тотальное удаление), наличия осложнений во время операции (например, острый отек мозга), локализации опухоли, возраста больного и его компенсаторных возможностей.
Симптоматика афазии:
Комплекс нарушений при афазии охватывает большую группу симптомов как речевых, так и неречевых расстройств. Симптоматика афазии зависит от локализации очага поражения, его массивности, от причины и характера повреждения, от возраста больного, его индивидуальных особенностей. Существуют различные формы афазии, характеризующиеся определенной симптоматикой, но можно выделить и симптомы, характерные для афазии в целом.
Неврологическая симптоматика:
Расстройства чувствительности (сенсорные нарушения). У больных с афазией часто наблюдаются расстройства кинестетической чувствительности и различного рода агнозии (нарушения узнавания — зрительные, слуховые, тактильные и др.).
При поражении затылочного отдела коры может возникать зрительная агнозия: при сохранении элементарной чувствительности больной не в состоянии узнать предмет при зрительном восприятии, осмыслить картину в целом. Зрительная агнозия может быть предметной, симультанной (больной не способен воспринимать группу предметов, сюжет картины в целом) и др.
При поражении затылочно-нижнетеменной области может нарушаться ориентация в пространстве — пространственная агнозия, которая часто сочетается с пространственной апраксией (больной путает право — лево, вертикально — горизонтально, не может выполнить какие-либо действия (например, придать положение в пространстве) и т. д.). Также может наблюдаться конструктивная апраксия (больной не может сложить фигуру из палочек).
У больных со зрительно-пространственными расстройствами может наблюдаться зеркальное письмо, а также такие тяжелые нарушения, как пальцевая и лицевая агнозия, может наблюдаться буквенная агнозия.
При слуховой агнозии (поражение височных отделов мозга) нарушается понимание речи, а в грубых случаях больной не узнает хорошо знакомые ему звуки (голоса животных и пр.).
При тактильной агнозии больные не могут узнать на ощупь хорошо знакомые предметы (поражение теменных отделов мозга) — астериогноз.
Агностические расстройства в комплексе с другими симптомами имеют важное значение для определения местонахождения очага поражения.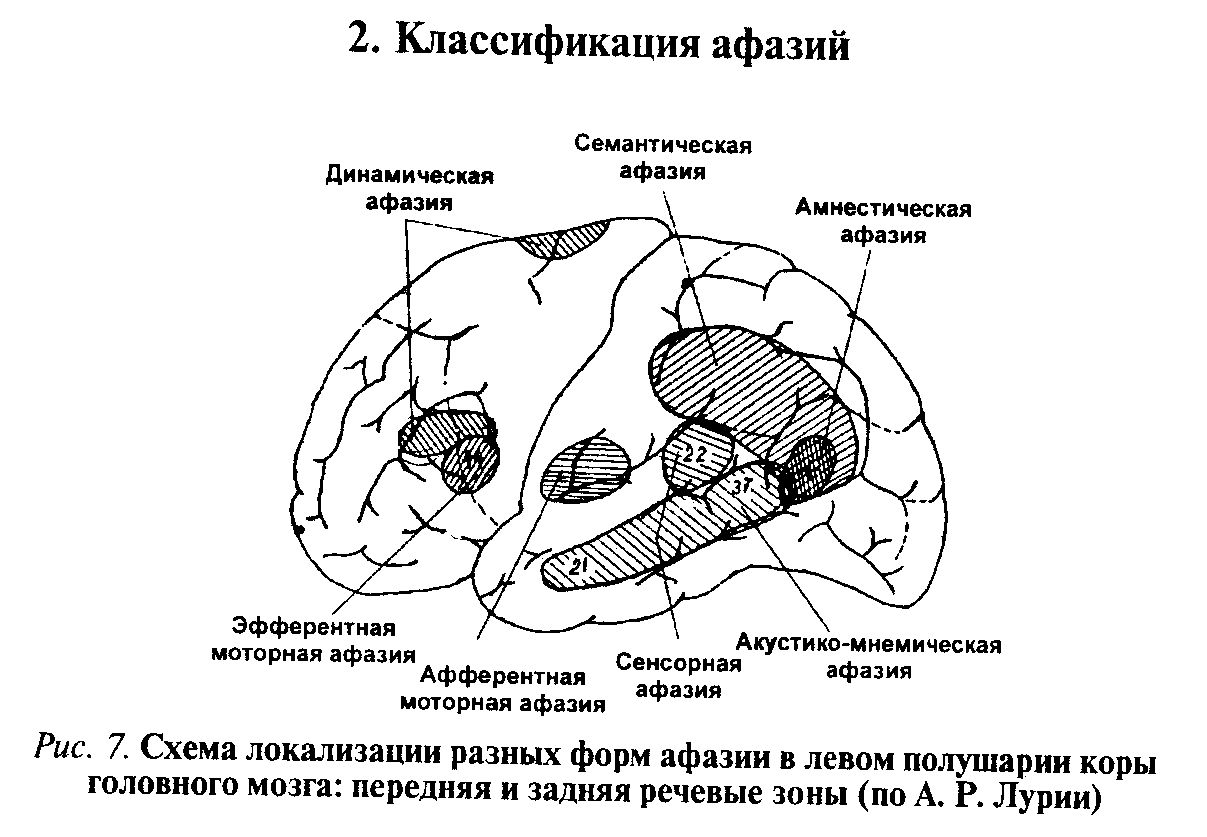
Расстройства двигательной сферы:
Наиболее часто у больных с афазией расстройства двигательной сферы проявляются в апраксии (расстройство произвольных целенаправленных движений).
Виды апраксии: моторная апраксия (больной забывает простые действия) — самая грубая, идеоторная апраксия (подражательные действия сохранны, нарушена последовательность действий, входящих в состав сложного действия, двигательной программы, больной не может по представлению показать то или иное действие), конструктивная апраксия (больной не может сложить фигуру из частей, начертить фигуру, нарисовать план знакомого здания), апраксия пространственных соотношений (больной не может найти свою палату, кровать, теряется при передвижении по ранее знакомому пространству), графическая апраксия (часто сочетается с моторной, больному трудно воспроизвести написание тех или иных букв, срисовать буквы), оральная апраксия (нарушение произвольных движений губ, языка), ее частный случай — артикуляторная апраксия, которая может быть:
- кинетическая (трудности переключения от одной артикулеммы к другой, персеверации)
- кинестетическая (нарушение кинестетических ощущений артикуляционных движений, поиск артикуляции, соскальзывание с одной артикуляции на другую, замены звуков).

При сочетании теменно-затылочных нарушений у больных наблюдаются агностико-апраксические расстройства: нарушение схемы тела, распад пространственных представлений, пространственной ориентировки.
У больных с афазией могут наблюдаться патологические рефлексы (хоботковый, сосательный, рефлекс Бабинского) вследствие того, что более низшие структуры мозга могут выходить из под влияния высших структур.
Психологические симптомы афазии:
Афазия не относится к числу психических расстройств, в целом, поведение больных адекватно. Однако, у многих больных с афазией отмечают такие симптомы, как: расстройство мыслительной деятельности, нарушения памяти и внимания. Особенности мышления у больных с афазией изучались многими исследователями, в результате чего был сделан вывод: при афазии нарушены не общие интеллектуальные способности, а речевой механизм, с помощью которого реализуется интеллектуальная деятельность. Речь формулирует и формирует мысли (особое отношение в этом вопросе занимает лобная динамическая афазия).
Характер нарушения интеллектуальных функций при разных формах афазии различен, определяется особенностями речевого дефекта. Часто у больных с афазией наблюдается синдром «эгоцентризма» мышления: больной оценивает все окружающее с точки зрения отношения к самому себе.
Особенности нарушения мышления при разных формах афазии:
При лобной динамической афазии интеллектуальный дефект является первичным (что отличает эту форму от других). Речевой дефект отражает интеллектуальную недостаточность. Больные не в состоянии анализировать даже элементарные задачи, выделять существенные связи. Отсутствует мотив интеллектуальной деятельности, общая цель решения задачи.
При семантической афазии затруднены многозвеньевые мыслительные операции, при которых необходима система устойчивых словесных следов, их удержание в процессе решения умственной задачи. У этих больных сужено значение слов, часто нарушено зрительное восприятие, пространственный гнозис и праксис. Они испытывают затруднения при решении задач, требующих симультанного анализа и синтеза (например, составление целого из частей). Нарушено решение задач, требующих оптико-пространственного анализа и синтеза, конструирование. Абстрактное мышление и общая стратегия мышления сохранены.
Нарушено решение задач, требующих оптико-пространственного анализа и синтеза, конструирование. Абстрактное мышление и общая стратегия мышления сохранены.
При эфферентной моторной афазии значительно нарушена интеллектуальная деятельность. Умственные операции замедленны, фрагментарны. Больные с трудом понимают условия задачи, им трудно переключаться в процессе ее решения с одного звена на другое (происходит застревание на отдельных операциях).
При афферентной моторной афазии нарушения мыслительной деятельности менее заметны, чем при эфферентной моторной афазии.
При сенсорной афазии особенности мышления связаны с трудностями восприятия формулировки задачи, с сохранением ее в памяти.
У больных с афазией неустойчивое, быстро истощаемое внимание, часто наблюдаются расстройства памяти, сужение ее объема, нарушение прочности сохранения информации.
Речевая симптоматика афазии:
Представлена очень широко. Афазия — системное нарушение речи, т. е. страдают все ее компоненты.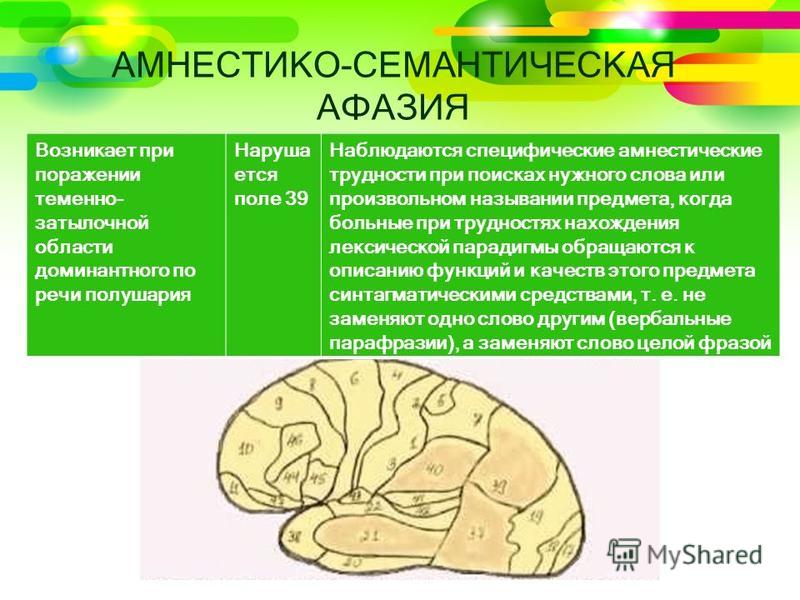 Можно выделить специфические афазические симптомы, характерные для данного нарушения в целом:
Можно выделить специфические афазические симптомы, характерные для данного нарушения в целом:
- речевые эмболы (вставки). Эмбол — осколок, остаток имеющейся у больного речи. На все раздражители он реагирует этим эмболом (или несколькими эмболами). Эмбол — негативный симптом, он мешает восстановлению речи, тормозит его. Причина возникновения эмболов — инертность, застойность нервных процессов.
- Персеверации (упорствование) — навязчивое повторение одних и тех же элементов речи: звуков, слогов, фраз (может сопровождаться навязчивыми движениями). Наиболее стабильны и выражены при моторной афазии. При сенсорной афазии персеверации менее выражены и постоянны. Носят характер соскальзывания с одного звука на другой.
- Парафазии — употребление одних слов или звуков вместо других. Могут быть литеральные (звуки), вербальные (по звуковому или смысловому сходству).
- Параграфии — замены на письме, паралексии — замены на чтении.
- Контаминации (смешение) — ошибочное воспроизведение слова, представляющее собой сочетание, смешение элементов двух и более слов.

Речевые симптомы делятся на негативные и позитивные.
Негативные (симптомы распада, патологической деятельности мозга):
- эмболы
- контаминации
- невозможность выполнить языком, губами отдельные артикуляционные движения по инструкции, по подражанию
- невозможность выполнять серии артикуляционных движений
- не восприятие и непонимание чужой речи
- распад письма и чтения
- невозможность запомнить несколько слов и т. д.
Позитивные симптомы (основа восстановительного обучения):
- возможность, пусть с ошибками, выполнить отдельные движения языком, губами по инструкции, по подражанию
- поиски артикуляции при произнесении слова
- возможность воспроизводить автоматизированную ранее речь (пение любимых песен и пр.)
- сохранность экспрессивной речи (частичная)
- сохранность импрессивной речи
- сохранность «угадывающего» чтения
- стремление записывать слова для их запоминания
- прислушивание к чужой речи и т.
 д.
д.
Формы афазии:
А. Р. Лурия различает шесть форм афазий: акустико-гностическая и акустико-мнестическая афазии, возникающие при поражении височных отделов коры головного мозга, семантическая и афферентная моторная афазии, возникающие при поражении нижних теменных отделов коры головного мозга, эфферентная моторная и динамическая афазии, возникающие при поражении премоторных и заднелобных отделов коры головного мозга (слева у правшей).
Акустико-гностическая сенсорная афазия:
На раннем этапе после инсульта или травмы при сенсорной афазии наблюдается полная утрата понимания речи: чужая речь воспринимается как нечленораздельный поток звуков. Непонимание речи окружающих и отсутствие явных двигательных нарушений приводит к тому, что больные не всегда сразу осознают у себя наличие речевого расстройства. Они могут быть возбуждены, подвижны, многоречивы. На более поздних этапах и при менее выраженных расстройствах наблюдается лишь частичное непонимание речи, подмена точного восприятия слов догадками: различные слова звучат для такого человека одинаково. Одно и то же слово может восприниматься по-разному, смешиваются слова. В связи с тем, что звуковой состав флексий, приставок и суффиксов однороден и они являются в потоке речи более частотными, чем звуковой состав разнокорневых слов, при сенсорной афазии с трудом улавливается на слух корневая, т. е. лексико-семантическая часть слова, в результате чего обнаруживается потеря его предметной отнесенности. Однако, категориальная отнесенность слова может быть воспринята.
Одно и то же слово может восприниматься по-разному, смешиваются слова. В связи с тем, что звуковой состав флексий, приставок и суффиксов однороден и они являются в потоке речи более частотными, чем звуковой состав разнокорневых слов, при сенсорной афазии с трудом улавливается на слух корневая, т. е. лексико-семантическая часть слова, в результате чего обнаруживается потеря его предметной отнесенности. Однако, категориальная отнесенность слова может быть воспринята.
В некоторых случаях при поражении обеих височных долей мозга возникает картина тяжелой акустико-гностической афазии в сочетании с акустической агнозией. Нарушается не только фонематический слух, но не различаются на слух тембр голоса, интонация речи, не дифференцируются неречевые звуки.
В связи с нарушением фонематического восприятия слышимой речи при акустико-гностической сенсорной афазии расстраивается слуховой контроль над своей речью. В результате этого в речи возникает множество латеральных и вербальных парафазий. На раннем этапе после инсульта или травмы речь больного может быть абсолютно непонятной для окружающих, так как она состоит из случайного набора звуков, слогов и словосочетаний, что получило название «жаргонафазии» или «речевой окрошки».
На раннем этапе после инсульта или травмы речь больного может быть абсолютно непонятной для окружающих, так как она состоит из случайного набора звуков, слогов и словосочетаний, что получило название «жаргонафазии» или «речевой окрошки».
Из-за нарушения фонематического восприятия вторично страдает повторение слов, причем нередко первоначально слово автоматизировано, глобально повторяется верно, но при вслушивании в него и при очередных попытках его повторить человек теряет не только звуковые компоненты слова, но утрачивает и ритмико-мелодическую его основу.
Период жаргонафазии держится не более 1,5-2 месяцев, постепенно уступая место логорее (многоречивости) с выраженным аграмматизмом. На среднем этапе восстановления речи литеральные парафазии наблюдаются реже, однако отмечаются обильные вербальные парафазии.
В исследовании номинативной функции при сенсорной акустико-гностической афазии наряду с правильным называнием наблюдаются попытки объяснить значение слова или найти его через фразеологический контекст.
На позднем этапе восстановления на первый план выступает специфический для сенсорной афазии аграмматизм, проявляющийся в отсутствии согласования между членами предложения в роде и числе, в незаконченности высказывания, в пропусках слов, в заменах существительных личными местоимениями. Менее расстроено при сенсорной афазии использование предлогов и флексий существительных.
При чтении в речи человека с сенсорной афазией появляется множество литеральных парафазий, возникает затруднение в нахождении места ударения в слове, в связи с чем осложняется и понимание прочитанного. Однако чтение остается наиболее сохранной речевой функцией при сенсорной афазии, та как оно осуществляется путем привлечения оптического и кинестетического контроля.
Письменная речь при акустико-гностической афазии в отличие от чтения нарушается в большей степени и находится в прямой зависимости от состояния фонематического слуха.
На раннем этапе после инсульта при грубой акустико-гностической афазии нарушено не только письмо под диктовку, но и списывание слов. Больные, не осознавая свои речевые дефекты, зрительно схватив образ списываемого слова, бесконтрольно начинают его воспроизводить. При таком бесконтрольном воспроизведении слова при списывании они пишут вместо трех букв, например, восемь — десять, непрестанно произнося неопределенный набор звуков. Привлечение сохранного оптического контроля постепенно приводит к точному копированию буквенного состава слова, однако в слуховых диктантах длительное время наблюдаются литеральные параграфии.
Больные, не осознавая свои речевые дефекты, зрительно схватив образ списываемого слова, бесконтрольно начинают его воспроизводить. При таком бесконтрольном воспроизведении слова при списывании они пишут вместо трех букв, например, восемь — десять, непрестанно произнося неопределенный набор звуков. Привлечение сохранного оптического контроля постепенно приводит к точному копированию буквенного состава слова, однако в слуховых диктантах длительное время наблюдаются литеральные параграфии.
Грубые нарушения счета при сенсорной акустико-гностической афазии наблюдаются лишь на самом раннем этапе, так как счет требует проговаривания слов, входящих в счетные операции. Больные, не понимая инструкции, могут пассивно копировать, списывать примеры, не совершая арифметических операций, могут неправильно записать число.
Акустико-мнестическая афазия:
Процесс слухового, акустического запоминания является прямым продолжением процесса восприятия, т. е. акустико-гностического анализа звукового состава слова. Любое внешнее воздействие, а тем более необходимость запомнить следующее слово, по смыслу не связанное с предыдущим словом, отвлечение на него внимания, неизбежно тормозит и блокирует акустико-мнестические процессы.
Любое внешнее воздействие, а тем более необходимость запомнить следующее слово, по смыслу не связанное с предыдущим словом, отвлечение на него внимания, неизбежно тормозит и блокирует акустико-мнестические процессы.
Для акустико-мнестической афазии характерна диссоциация между относительно сохранной способностью повторить отдельные слова и нарушением возможности повторить повторения трех — четырех не связанных по смыслу слов. Обычно больные повторяют первое и последнее слово, в более тяжелых случаях — лишь одно слово из заданной серии, объясняя это тем, что не запомнили все слова. При повторном прослушивании они также не удерживают либо их последовательность, либо опускают одно из них.
Нарушение слухоречевой памяти наблюдается и при других формах афазий, однако при акустико-мнестической афазии это нарушение речевой памяти является основным дефектом, так как оказываются сохранными фонематический слух, артикуляторная сторона речи. У больных наблюдается повышенная речевая активность, компенсирующая трудности коммуникации.
Нарушение объема удержания речевой информации, ее тормозимость приводят к трудностям понимания при этой форме афазии длинных многосложных высказываний, состоящих из пяти — семи слов: человек может указать или дать не тот предмет, о котором идет речь, возникает его акустико-мнестическая дезориентированность, с трудом ориентируется в беседе с двумя — тремя собеседниками, «отключается» в сложной речевой ситуации, не может посещать доклады, лекции, утомляется при восприятии музыки и радиопередач.
При втором варианте акустико-мнестической афазии, так называемой оптической афазии, трудности удержания на слух смысловой стороны речи заключаются в ослаблении и обеднении зрительных представлений о предмете, в соотношении воспринятого на слух с его зрительными представлением. Объясняется эта слабость зрительных представлений тем, что задневисочные отделы являются смежными с затылочными, оптико-гностическими отделами. Снижение оптико-мнестических процессов приводит к тому, что зрительное представление о предмете становится неполным. При рисовании тех или иных предметов опускаются, недорисовываются значимые для их опознания детали. Характерно, что недорисовываются те элементы предметов, которые, с одной стороны, специфичны именно для них, а с другой — связаны с многозначностью слов (например: носик, гребешок, ручка).
При рисовании тех или иных предметов опускаются, недорисовываются значимые для их опознания детали. Характерно, что недорисовываются те элементы предметов, которые, с одной стороны, специфичны именно для них, а с другой — связаны с многозначностью слов (например: носик, гребешок, ручка).
При этой форме афазии экспрессивная речь характеризуется трудностями подбора слов, необходимых для организации высказывания. Речь при акустико-мнестической афазии, как и при акустико-гностической, сохраняет свой выраженный предикативный характер.
Трудности нахождения слов объясняются обеднением зрительных представлений о предмете, слабостью оптико-гностического компонента. Семантическая размытость значения слов приводит к возникновению обильных вербальных парафазий, редких литеральных замен, слияния двух слов в одно.
Нарушение номинативной функции речи при акустико-мнестической афазии проявляется не только в трудностях при назывании, но и в подборе слов в собственной речи, в рассказах по картинкам и т. д. При рассказе по серии сюжетных картинок, пересказе текста, в спонтанной речи существительные замещаются местоимениями. Аграмматизм при акустико-мнестической афазии характеризуется смешением флексий глаголов и существительных в роде и числе.
д. При рассказе по серии сюжетных картинок, пересказе текста, в спонтанной речи существительные замещаются местоимениями. Аграмматизм при акустико-мнестической афазии характеризуется смешением флексий глаголов и существительных в роде и числе.
В отличие от акустико-гностической афазии высказывание при акустико-мнестической афазии отличается большей законченностью, в речи нет «речевой окрошки».
При акустико-мнестической афазии в письменной речи больше, чем в устной, выступают явления экспрессивного аграмматизма, т. е. смешение предлогов, а также флексий глаголов, существительных и местоимений, главным образом, в роде и числе. Номинативная сторона письменной речи оказывается более сохранной, так как больные имеют больше времени для подбора слов, выбора синонимов а также фразеологизмов, способствующих «всплыванию в памяти» нужных слов, изредка наблюдаются литеральные парафазии по акустическому типу (смешение звонких и глухих фонем). При записи текста под диктовку больные испытывают значительные трудности в удержании в слухоречевой памяти даже фразы, состоящей из трех слов, при этом они обращаются с просьбой повторить каждый фрагмент фразы.
При акустико-мнестической афазии возникают значительные трудности в понимании читаемого текста. Это объясняется тем, что печатный текст состоит из предложений значительной длины, и тем, что удерживание в памяти читаемого текста тоже требует сохранности слухоречевой памяти.
Дефекты слухоречевой памяти сказываются и в решении арифметических примеров.
Семантическая афазия:
Амнестико-семантическая афазия возникает при поражении теменно-затылочной области доминантного по речи полушария. При этом сохраняется плавная синтагматическая организация речи, не отмечается никаких поисков звукового состава слова, отсутствуют явления снижения слухоречевой памяти или нарушения фонематического восприятия.
Наблюдаются специфические амнестические трудности при поисках нужного слова или произвольном назывании предмета, когда больные при трудностях нахождения лексической парадигмы обращаются к описанию функций и качеств этого предмета синтагматическими средствами, т. е. не заменяют одно слово другим, а заменяют слово целой фразой, а с другой стороны имеется характерный для этой формы афазии сложный импрессивный аграмматизм.
не заменяют одно слово другим, а заменяют слово целой фразой, а с другой стороны имеется характерный для этой формы афазии сложный импрессивный аграмматизм.
Импрессивный аграмматизм и амнестические трудности при этой форме афазии имеет много общего с выраженной пространственно-конструктивной апраксией, так как первично нарушенной предпосылкой при этой форме афазии является ориентировка в пространственно организованных семантических координатах, характерных для сложных парадигм, парадигм-синонимов.
Нарушение понимания сложных смысловых и грамматических взаимоотношений слов, выраженных предлогами и флексиями, получило название импрессивного аграмматизма. При семантической афазии сохраняется понимание обычных фраз, передающих «коммуникацию событий». Больные хорошо понимают значение отдельно предлогов, свободно размещают предметы относительно друг друга (2), но затрудняются в расположении трех предметов по инструкции. Еще большие трудности они испытывают при расположении геометрических фигур, трудности возникают и при решении логико-грамматических задач (например, нарисовать крест под кругом и над квадратом), ориентировке в сравнительных словосочетаниях (например, Коля выше Миши и ниже Васи, кто самый высокий?) и в понимании сравнительных словосочетаний с наречиями больше — ближе, слева — справа и т. п.
Не менее грубо нарушена при семантической афазии расшифровка флективных инвертированных словосочетаний, включенных в инструкцию (например, покажите ручку карандашом). При выполнении этих заданий происходит соскальзывание на прямой порядок действия с предметами, игнорируются флективные семантические признаки пространственной направленности действия. Такие же трудности в определении направленности действия возникают при нахождении аналогичного предложения из двух предъявленных (Солнце освещает Землю; Земля освещается Солнцем или Земля освещает Солнце).
Наибольшие трудности возникают при семантической афазии в решении логико-грамматических словосочетаний, передающих «коммуникацию отношений» типа «брат отца», «отец брата», которые можно решить, лишь соотнося с определенными смысловыми категориями «дядя — брат — отец».
Больные затрудняются и в понимании сложных синтаксических конструкций, выражающих причинно-следственные, временные и пространственные отношения, деепричастные и причастные обороты.
При семантической афазии утрачивается понимание метафор, пословиц, поговорок, крылатых слов, не обнаруживается переносный смысл.
Экспрессивная речь при семантической афазии отличается сохранностью артикуляторной стороны речи. Однако могут отмечаться выраженные амнестические трудности, подсказка первого слога или звука слова помогает больному. Слова заменяются описанием функции предмета.
Бедность лексики выражается в редком употреблении прилагательных, наречий, описательных оборотов, причастных и деепричастных оборотов, пословиц, поговорок, в отсутствии поисков точного слова.
Письменная речь при этой форме афазии отличается бедностью, стереотипностью синтаксических форм, в ней мало сложносочиненных и сложноподчиненных предложений, сокращается употребление прилагательных.
При семантической афазии наблюдаются грубые нарушения счетных операций. Больные смешивают направления действий при решении арифметических примеров, испытывают трудности при действии с переходом через десяток, с трудом записывают со слуха многозначные числа. Нарушается понимание текста задач.
Афферентная моторная афазия:
Афферентная кинестетическая моторная афазия возникает при поражении вторичных зон постцентральных и нижнетеменных отделов коры головного мозга, расположенных сзади от центральной, или Роландовой, борозды.
А. Р. Лурия отмечает, что существуют два варианта афферентной кинестетической моторной афазии. Первый характеризуется нарушением пространственного, симультанного синтеза движений различных органов артикуляционного аппарата и полным отсутствием ситуативной речи при грубой выраженности расстройства. Второй вариант, носящий в клинике название «проводниковой афазии», отличается значительной сохранностью ситуативной, клишеобразной речи при грубом распаде повторения, называния и других произвольных видов речи. Этот вариант афферентной кинестетической моторной афазии характеризуется преимущественно нарушением дифференцированного выбора способа артикуляций и симультанным синтезом звуковых и слоговых комплексов, входящих в слово.
При первом варианте афферентной кинестетической моторной афазии выраженная апраксия артикуляционного аппарата может привести к полному отсутствию спонтанной речи. Попытки произвольного повторения звуков приводят к хаотичным движениям губ, языка, к литеральным (звуковым) заменам.
Для афферентной кинестетической моторной афазии характерны трудности в анализе структуры сложных слогов. Больные дробят закрытый слог на два открытых, дробят стечения согласных в слоге, опускают согласные звуки.
По мере восстановления произносительной стороны речи выявляется сохранность синтагматической стороны речевого высказывания. В некоторых случаях могут оставаться легкие артикуляционные призвуки, напоминающие в одних случаях дизартрию, в других — легкий иностранный акцент, выражающийся не в изменении интонации, а в замедленности и искусственности произнесения слов, оглушении звонких и отсутствии мягких согласных, в редких литеральных парафазиях.
На раннем этапе после травмы или инсульта при афферентной афазии может наблюдаться грубое нарушение понимания речи. Это объясняется тем, что в процессе понимания значительную роль играет кинестетический контроль, сопряженное, скрытое произнесение воспринятого на слух общения.
Период значительного непонимания речи у больных с афферентной кинестетической моторной афазией непродолжителен (от одного дня до нескольких суток после инсульта), после чего у них отмечается быстрое восстановление понимания ситуативной разговорной речи, понимание значений отдельных слов, возможность выполнения несложных инструкций.
Длительное время у больных наблюдаются специфические особенности нарушения понимания. Они заключаются во вторичных нарушениях фонематического слуха. Возникают трудности в распознавании на слух слов со звуками, имеющими общие признаки по месту и способу артикуляции. Эти трудности фонематического анализа в целом компенсируются избыточностью фонематических различий слов в разговорной речи и позволяют им понимать ее, но сказываются в письме больных. Нарушение понимания слова утяжеляется в тех случаях, если больной пытается его проговорить, т. е. включает первично нарушенный кинестетический контроль.
Наряду с артикуляторными нарушениями, приводящими к нечеткости восприятия на слух речи при афферентной кинестетической моторной афазии наблюдаются трудности понимания лексических средств языка, передающих различные сложные пространственные отношения. К ним относится прежде всего характерный для этой формы афазии предложный импрессивный аграмматизм: при сохранности понимания значения отдельных предлогов нарушается возможность расположения в пространстве трех предметов.
Значительные трудности понимания вызывают глаголы с приставками, которые, кроме пространственного признака, отличаются и многозначностью. Особые трудности испытываются в понимании значений личных местоимений, употребляемых в косвенных падежах, что объясняется отсутствием в них предметной отнесенности, наличием различной пространственной направленности, обилием фонематических изменений.
При афферентной кинестетической афазии, как правило, наблюдается конструктивно-пространственная апраксия, а при втором варианте — и пространственная дезориентированность.
Сложность и многообразие особенностей нарушения понимания при афферентной кинестетической моторной афазии компенсируется в повседневной речи избыточностью, конкретностью ситуаций, что и создает картину относительной сохранности понимания речи.
При афферентной кинестетической моторной афазии степень нарушения чтения и письма зависит от тяжести апраксии артикуляционного аппарата. Наиболее грубо нарушены чтение и письмо при тяжелой апраксии всего артикуляционного аппарата. Восстановление чтения и письма происходит параллельно с ее преодолением. Восстановление внутреннего чтения может опережать восстановление письменной речи. При записи слов под диктовку, при письменном назывании предметов, при попытках письменного общения с окружающими сказываются все артикуляционные трудности, т. е. появляется множество литеральных параграфий, отражающих смешение гласных и согласных фонем, близких по месту и способу артикуляции, пропускаются согласные.
При втором варианте афферентной кинестетической моторной афазии больные с трудом сохраняют порядок букв в слове, представляют слова зеркально, пропускают гласные или пишут сначала все согласные, а затем гласные.
В некоторых случаях при грубой афферентной кинестетической моторной афазии наблюдается диссоциация между полным отсутствием устной речи и некоторой сохранностью письменной речи, служащей средством общения с окружающими.
Эфферентная моторная афазия:
Линейная, временная организация движения осуществляется премоторными зонами коры головного мозга. Образуются синтагматические цепочки звуков и слогов в слове, слов в предложении, подчиненных жесткому закону соподчинения.
Эфферентная моторная афазия возникает при поражении передних ветвей левой средней мозговой артерии. Она сопровождается, как правило, кинетической апраксией, выражающейся в трудностях усвоения и воспроизведения двигательной программы.
Поражение премоторных отделов мозга вызывает патологическую инертность речевых стереотипов, приводящих к звуковым, слоговым и лексическим перестановкам и персеверации.
При грубой эфферентной моторной афазии на раннем этапе после поражения может полностью отсутствовать собственная речь.
Апраксия артикуляционного аппарата при этой форме афазии проявляется не в трудностях повторения отдельных звуков, а в утрате способности повторить серию звуков или слогов. При самом тяжелом варианте полностью отсутствует функция называния, а при подсказке первого слога происходит либо автоматизированное его заканчивание, либо соскальзывание на другое слово, начинающееся с того же слога.
Вследствие инертности артикулирования отдельных слов, могут наблюдаться контаминации, обусловленные переносами слога предыдущего слова.
При другом варианте при спонтанном восстановлении речи нередко формируется выраженный экспрессивный аграмматизм: больные пропускают глаголы, с трудом употребляют предлоги, флексии существительных. В более легких случаях глаголы переносятся в конец предложений.
При третьем варианте не наблюдается столь грубого аграмматизма, а выявляется крайняя инертность в выборе слов, в высказывании отмечаются длительные паузы, персеверации, вербальные парафазии, произнесение слов становится растянутым.
И наконец, среди различных вариантов эфферентной моторной афазии наблюдается такая, при которой нарушается лишь в звене плавной, мелодичной смены одного слога другим. Речь этих больных грамматически правильно оформлена, но из-за нарушений ритмико-мелодической стороны речи страдает выделение не только ударных слогов, но и интонационная окраска психологического предиката (того, на что падает логическое ударение).
При эфферентной моторной афазии наблюдается выраженная аграфия: запись слова или фразы возможна лишь при проговаривании слов по слогам. В более тяжелых случаях при правильном повторении слова невозможна не только его запись, но и складывание из уже выбранных букв разрезной азбуки. Возникает безуспешная перестановка букв слова, даже очень короткого, с трудом находится нужный порядок букв. В более легких случаях больные могут записать слово со слуха, пропуская гласные и согласные в стечениях согласных, переставляя буквы и слоги.
На поздних этапах восстановления при самостоятельном составлении текста выявляется аграмматизм, выражающийся в трудностях согласования слов в предложении. Смешиваются флексии, как падежные, так и указывающие род. Аграмматизмы в письменной речи больные с такой формой афазии преодолевают с большим трудом.
Чтение в наиболее грубых случаях носит угадывающий характер, доступен показ того или иного написанного слова, подкладывание подписей к картинкам. Эти грубые нарушения письма и чтения обусловлены распадом способности программирования звуко-буквенного состава слова.
В более легких случаях возможно чтение отдельных слов и коротких предложений, но затруднено понимание прочитанного, особенно предложений со сложной синтаксической структурой. При нарушении лишь ритмико-мелодического компонента речи письмо и чтение остаются сохранными.
В основе расстройства понимания при эфферентной моторной афазии лежит инертность протекания всех видов речевой деятельности, нарушения так называемого «чувства языка» и предикативной функции внутренней речи.
При грубой эфферентной афазии персеверации проявляются уже при выполнении простых инструкций. Показ отдельных частей тела может быть доступен, если между произносимыми словами сделаны большие паузы. Однако при незначительном убыстрении темпа заданий по показу картинок, частей тела или лица возникают персеверации. Вторично нарушается слухоречевая память.
При эфферентной моторной афазии на слух не различаются грамматически правильно и неправильно построенные высказывания.
Плохо понимается переносный смысл метафор, пословиц, отмечается нарушение понимания многозначности слов.
Динамическая афазия:
Динамическая афазия возникает при поражении заднелобных отделов левого доминантного по речи полушария, т. е. отделов третьего функционального блока — блока активации, регуляции и планирования речевой деятельности.
Основным речевым дефектом при этой форме афазии является трудность, а иногда и полная невозможность активного развертывания высказывания. При динамической афазии правильно произносятся отдельные звуки, повторяются без артикуляционных трудностей слова и короткие предложения, однако коммуникативная функция речи все же оказывается нарушенной. При грубой выраженности расстройства отмечается не только речевая, но и общая аспонтанность, безынициативность, возникает выраженная эхолалия, а иногда и эхопраксия, когда как бы механически повторяются за собеседником не только произнесенные им слова, но и движения.
Существует несколько вариантов динамической афазии, характеризующихся разной степенью нарушения коммуникативной функции, от полного отсутствия экспрессивной речи до некоторой степени нарушения речевой коммуникации. В основе динамической афазии лежит нарушение внутреннего программирования высказывания, проявляющегося в трудностях его планирования при составлении отдельных фраз. Больные нуждаются в постоянной стимуляции речи. Их речь отличается примитивностью синтаксической структуры, наличием речевых шаблонов, при этом не наблюдается аграмматизмов.
Центральным звеном при динамической афазии является нарушение спонтанного развернутого высказывания. При рассказе произносятся отдельные, не связанные между собой фрагменты, не выделяются основные смысловые звенья.
При динамической афазии могут наблюдаться псевдоамнестические трудности при назывании предметов и особенно при вспоминании фамилий и имен знакомых людей, названий городов, улиц и т. п. Из-за инертности протекания речевых процессов испытываются значительные трудности при задании произвести обратный порядковый счет.
При более массивных поражениях левой лобной доли выявляется глубокое нарушение порождения сложных мотивов, замыслов и программ поведения, не проявляется интерес к окружающему, не формулируются никакие просьбы, не задаются вопросы. Спонтанная речь может отсутствовать. Диалогическая речь грубо нарушена и характеризуется эхолалическим повторением вопросов.
В более легких случаях эхолалично заимствуется часть вопроса собеседника, при этом ей придается правильная грамматическая форма. В речи наблюдается много персевераций.
При поражении премоторных систем нарушается не только процесс развертывания речевого замысла, но и свертывания речевых структур, необходимых для понимания смысла текста.
При легкой степени динамической афазии понимание элементарной ситуативной речи, особенно предъявляемой в несколько замедленном темпе, с паузами между инструкциями, остается сохранным. Однако при убыстрении предъявляемых заданий, при показе предметных картинок, частей лица могут наблюдаться персеверации, трудности быстрого нахождения предмета, возникает псевдоотчужденность смысла слова.
При выраженной динамической афазии, как и при эфферентной моторной афазии, обнаруживается нарушение чувства языка, возникают затруднения в понимании сложных фраз, особенно инвертированных, требующих для своего понимания перестановки элементов предложения.
Эти трудности в понимании сложных высказываний связаны с недостаточной активностью больных, инертной фиксацией их внимания на значении отдельных элементов с нарушением понимания грамматических средств языка.
При динамической афазии чтение и письмо остаются сохранными и служат задаче восстановления плана высказывания.
Элементарный счет при динамической афазии остается сохранным даже при грубом распаде экспрессивной речи. Однако при этой форме афазии резко нарушается решение арифметических задач, требующих построения плана действия.
Нередко встречаются больные с так называемыми «комплексными афазиями»: афферентно-эфферентной, эфферентной с динамическим компонентом, сенсомоторной афазией и т. п., обусловленными тем, что при травме или нарушении мозгового кровообращения страдают рядом лежащие речевые зоны или имеется несколько очагов поражения. При «комплексных» афазиях прежде всего следует преодолевать расстройства более низкого уровня.
Афазия | УЧЕБНЫЙ ЦЕНТР ЛОГОПЕД МАСТЕР
Афазия — это полная или частичная утрата уже имевшейся речи, обусловленная органическим поражением тех отделов головного мозга, которые имеют отношение к осуществлению речевой функции. В буквальном переводе на русский язык слово «афазия» означает отсутствие речи (фазис — речь). Причинами возникновения афазий могут быть разного рода травматические повреждения и инфекционные заболевания головного мозга, опухоли, нарушения мозгового кровообращения и пр. Чаще всего афазии, в особенности сосудистого происхождения, наблюдаются у лиц пожилого возраста. Однако в последние десятилетия этот вид речевой патологии, к сожалению, существенно «помолодел» и нередко встречается у людей среднего и молодого возраста и даже у детей. У последних об афазии можно говорить лишь тогда, когда до наступления речевого расстройства речь у них была уже достаточно сформирована, то есть не ранее трѐхлетнего возраста.
Это случаи так называемой «ранней детской афазии». Сам характер развития афазии может быть различным. Так, в случаях травматического повреждения головного мозга или острых нарушений мозгового кровообращения речевое расстройство наступает сразу и проявляется резко. Переход от нормальной речи к еѐ полной утрате или грубому расстройству здесь вполне очевиден и для самого больного, и для окружающих его людей. Иное наблюдается в случаях постепенного роста опухоли или при не резко выраженных, вяло текущих нарушениях мозгового кровообращения. Здесь симптоматика афазии нарастает постепенно, по мере охвата болезненным процессом всѐ более обширных мозговых зон. К тому же по мере роста опухоли и ухудшения в связи с этим речевой функции одновременно вступают в действие и процессы компенсации, как бы скрадывающие симптомы расстройства речи. В этих случаях афазия развивается постепенно и сравнительно незаметно для окружающих и самого больного. При вяло текущих нарушениях мозгового кровообращения симптомы речевых расстройств могут то проявляться более резко, то почти полностью исчезать, что на ранних стадиях развития болезненного процесса также не позволяет провести чѐткую грань между нормальной и нарушенной речью. Афазия, так же как и алалия, представляет собой системное нарушение речи, при котором речь страдает не каким-то «частным» образом, не в отдельно взятом звене, а именно как система, то есть сразу во всех своих звеньях. Так, при афазии обычно нарушаются и понимание речи, и все основные стороны собственной речи больного (звукопроизношение, словарный запас, грамматический строй), и речевая память, и письменная речь (как чтение, так и письмо). Другое дело, что при разных формах афазии на первый план может выступать преимущественное нарушение тех или иных компонентов речи, тогда как другие остаются относительно более сохранными, но так или иначе всѐ равно страдает вся речь в целом. Во всех случаях афазии речь страдает не на элементарном уровне, а как сложнейшая психическая функция. Это типично языковое расстройство, при котором человек утрачивает способность использовать при построении (или восприятии и последующей расшифровке) речевых высказываний те знаки, которые приняты в языке для обозначения определѐнных звуков, слов и для выражения их связи между собой. В этом отношении афазия имеет много общего с алалией, только при алалии эта неспособность к языковому выражению мыслей не формируется изначально, а при афазии она утрачивается уже после сформирования. Напомним для сравнения, что, например, при дизартрии, механической дислалии, ринолалии человек не может нормально произносить звуки речи ввиду отсутствия необходимых для этого «материальных» условий — нет достаточной подвижности языка или имеются дефекты в строении артикуляторного аппарата. При алалии и афазии же «внешняя» возможность для нормального произношения звуков и слов имеется, но человек не знает, как этой возможностью правильно воспользоваться, что и приводит к неуместному употреблению им в речи даже правильно произносимых звуков, к не усвоению (при алалии) или потере (при афазии) их смыслоразличительной роли. То же самое относится и к употреблению слов или выражению их грамматической связи между собой. В зависимости от локализации (то есть конкретного места) поражения головного мозга характер нарушения речи при афазии будет различным. Это объясняется тем, что, несмотря на целостность работы головного мозга, разные его отделы вносят различный «вклад» в осуществление речевой функции. Например, лобные отделы отвечают за построение общей программы высказывания, височные — за восприятие и понимание речи и т. д. С учѐтом этого обстоятельства и строится классификация афазии, которая здесь не рассматривается. Симптоматика афазии, как правило, не ограничивается наличием речевых симптомов, о которых выше уже упоминалось. Наряду с ними наблюдаются также неврологические и психические симптомы. Неврологические симптомы при некоторых формах афазии чаще всего выражаются в нарушении двигательных функций (параличи и парезы конечностей и артикуляторных мышц, а также явления апраксии — нарушения произвольных целенаправленных движений и действий, приобретѐнных в индивидуальном опыте жизни, при отсутствии явлений паралича или пареза: человек как бы «разучается» выполнять эти действия, не может «найти» составляющих их элементов, в том числе и тех элементов, из которых состоит артикулирование отдельных речевых звуков). Психические симптомы выражаются в расстройствах памяти, внимания, мыслительных процессов, в нарушениях со стороны эмоционально-волевой сферы и пр. В случаях острого наступления афазии (например, при травмах, сосудистых катастрофах) она обычно проявляется как «тотальная», то есть у больного утрачивается и собственная речь и понимание речи окружающих. Как правило, вначале общая картина нарушения представляется гораздо более тяжѐлой, чем это обусловлено самим поражением головного мозга (сказываются проявления общего торможения мозговой деятельности, наличие отеков в соседних с пораженным участком отделах и т. п.). В дальнейшем даже без всякой коррекционной работы не пострадавшие непосредственно участки коры головного мозга постепенно начинают функционировать, в результате чего проясняется как подлинная степень, так и сам характер нарушения речевой функции. В частности, становится понятным, что именно преимущественно пострадало — собственная речь больного или понимание им речи окружающих. Знание этой особенности первоначального проявления афазии позволит родственникам больного не впадать сразу в панику, а буквально с первых минут и часов стать верными союзниками и ближайшими помощниками специалистов. При афазии речь обычно не утрачивается полностью — даже в самых тяжѐлых случаях остаются какие-то еѐ «осколки», хотя они уже и не выполняют функции общения. Таким речевым осколком нередко оказывается так называемый эмбол. Это отдельное слово, звуко- или словосочетание, оставшееся у больного взамен всей речи, которым он чисто рефлекторно реагирует на все случаи речевой коммуникации. В качестве таких эмболов могут выступать, например, звукосочетания типа «а-та-та» или сочетания слов типа «так-так-так» и др. Если с таким больным поздороваться, то он ответит: «ТАК-ТАК-ТАК». На вопрос о здоровье, о погоде и на любой другой заданный вопрос он ответит точно так же. И если он сам захочет о чѐм-либо спросить, то будет неоднократно и упорно, с разными интонациями повторять то же самое звуко- или словосочетание в надежде на то, что его всѐ-таки, наконец, поймут. В некоторых случаях эмбол может играть роль «пускового механизма» — он предшествует остальным высказываниям. Сам факт существования таких эмболов объясняется инертностью нервных процессов, застойными явлениями в определѐнных участках коры, в силу чего этот симптом относится не к положительным, а к негативным явлениям. По этой причине восстановительную работу обычно приходится начинать с затормаживания эмбола, препятствующего восстановлению нормальной речи. К другим часто встречающимся при афазии речевым симптомам относятся персеверации и парафазии. Персеверации — это навязчивые повторения отдельных слов или фраз (нередко и действий), в основе которых лежит инертность нервных процессов — запаздывает поступление сигнала о прекращении действия, в том числе и речевого. (Persevero в переводе с латинского означает «упорствую»). По своим внешним проявлениям персеверации иногда напоминают клоническое заикание, выражающееся в многократном повторении отдельных звуков или слогов, например: МА-МА-МА- МАШИНА. Парафазии — это неправильное, неуместное употребление звуков или слов, их замены неподходящими словами или звуками (para — греч. — возле, около). При замене отдельных звуков, обычно характеризующейся большой неустойчивостью (СКОЛ или СМОЛ вместо СТОЛ) говорят о литеральной парафазии, а при заменах одних слов другими, чаще близкими по звуковому составу (СЛОН вместо СТОЛ) или по смыслу (ЧАЙНИК вместо ЧАШКА) — о вербальной. Однотипные нарушения могут наблюдаться также при чтении (паралексии) и при письме (параграфии). Сам факт наличия парафазии свидетельствует о нарушении у больного дифференцированности значений отдельных звуков и слов. При разных видах афазии характер парафазии различен, что нередко может иметь диагностическое значение. В разделе Книги по логопедии вы сможете найти книги по работе с этим речевым нарушением: Безрукова О. А.: Слова родного языка — книга может быть рекомендована для восстанавливающих занятий больных с афазией, в ней в доступной занимательной форме представлен хорошо иллюстрированный лингвистический материал, позволяющий детям среднего и старшего дошкольного возраста расширить, обогатить и систематизировать свой словарный запас, а также может служить прекрасным материалом для обследования словарного запаса детей и взрослых с афазией Кошелева Н. В.: Тематические лексико-грамматические упражнения для восстановления речи у больных с афазей — методическое пособие предназначено для восстановительного обучения больных с разными формами афазии. Пособие включает авторские задания и упражнения, направленные на устранение расстройств грамматического структурирования, речевого программирования, понимания ситуативной и бытовой речи, активизацию пассивного и активного словаря Амосова Н. Н., Каплина Н. И.: Практические упражнения для восстановления у больных после инсульта, черепно-мозговой травмы и других заболеваний головного мозга — учебно-методическое пособие предназначено для преодоления речевых расстройств у больных с различными формами афазии после инсульта, черепно-мозговой травмы и других заболеваний. Пособие состоит из трех разделов, включающих практические задания и упражнения, направленные на преодоление расстройств понимания ситуативной и бытовой речи, восстановление фонематического слуха, коррекцию произносительной стороны речи, накопление пассивного и активного словаря Шаховская С Н., Шохор-Троицкая (Бурлакова) М. К.: Системные нарушения речи. Алалия. Афазия — материалы учебного пособия полезны для понимания сложных речевых нарушений(механизмов, симптоматики), их наиболее ранней диагностики и коррекции. Пособие предназначено студентам дефектологических факультетов и логопедам
Синдром моторной афазии Брока при инсульте: признаки, симптомы, лечение
Белкина Юлия Борисовна
Логопед
Скрипай Елена Юрьевна
Логопед
Ермакова Елена Владимировна
Логопед
1. Что такое моторная афазия?
1.1 Физиологические аспекты моторной афазии
1.1.1 Моторная афазия Брока и зона Вернике
2. Причины
2.1 Последствие инсульта
3. Классификация
4. Симптомы и признаки
5. Диагностика
5.1 Дифференциальная и топическая диагностика
6. Лечебная тактика
7. Реабилитация
8. Прогноз
Ежедневно острое нарушение мозгового кровообращения поражает сотни людей. Такое заболевание как инсульт является актуальной проблемой здравоохранения в большинстве развитых стран мира, так как заболеваемость, инвалидность и даже смертность от осложнений, связанных с нарушением мозгового кровотока занимает лидирующие позиции в сравнении с другими патологиями. Афазия – одно из самых частых осложнений, развивающихся после ишемического поражения центральной нервной системы больного. Конечно инсульт не единственная причина развития моторной афазии, однако одна из самых распространённых.
Что такое моторная афазия?
Афазия – расстройство когнитивной сферы человека, связанное с выраженным нарушением речевой функции или восприятия услышанной речи больным. Важно отметить, что афазия является заболеванием, при котором нарушается или пропадает уже сформированная речевая функция. При афазии происходит частичная или абсолютная потеря способности к синтезу собственной речи или её восприятию, причём важно отметить, что при афазии не происходит органического поражения гортани и голосовой щели. Нарушение речи связано с локальным поражением корковых структур головного мозга, отвечающих за синтез и восприятие речи. Помимо нарушения речевой функции у больных также встречаются парафазии, синдром логореи, персеверации, аграфия и алексия, а также речевые эмболы. Заболевание характеризуется значительным сокращением словарного запаса и соответственно лексикона пострадавшего человека, соответственно больной также теряет способность к правильной и осознанной письменности и чтению.
Все вышеперечисленные дисфункциональные проявления афазии в конечном итоге приводят к социальной дезадаптации больного, нарушению личностных качеств и характеристик, а также к социальной замкнутости. Всё это влечёт за собой развитие и прогрессию не только неврологических расстройств, но и психических. Афазия считается сложной патологией смешанного характера. Сферой изучения, диагностики и лечения афазии занимаются такие специалисты, как неврологи, логопеды, психологи и психиатры, а также врачи-реабилитологи. В Клиническом Институте Мозга на базе неврологического центра работает целое отделение, занимающееся данными вопросами, все сотрудники разных специальностей постоянно взаимодействуют друг с другом, что делает диагностику и лечение больных с диагнозом моторная афазия намного более эффективной.
Физиологические аспекты моторной афазии
Центральная нервная система человека устроена наисложнейшим образом, благодаря тонкому взаимодействию всех корковых и подкорковых структур головного мозга происходит формирование всех основных функций высшей нервной деятельности. Чтобы понять какие нарушения влечёт за собой развитие афазии необходимо знать небольшой минимум физиологических аспектов функционирования зон головного мозга, отвечающих за синтез и восприятие речи.
Моторная афазия Брока и зона Вернике
Основную роль в анализе и синтезе речи играют две зоны в коре больши полушарий головного мозга:
- Речевая зона названная в честь исследователя, её открывшего – Вернике;
- Центр Брока отвечающий за моторную функцию речи.
Обе зоны отвечают за восприятие и обработку поступающей в головной мозг речевой и визуальной информации с дальнейшей её обработкой и интерпретацией, а также синтетической речевой деятельностью. Зона Брока находится в области задней нижней части третьей лобной извилины левого полушария.
- Зона Брока отвечает за моторную организацию речевой функции и связана с фонологическим и синтаксическим преобразованием поступающей информации. Таким образом зона Брока является кинетико-моторным вербальным анализатором, воспринимающим мышечную информацию.
- Зона или область Вернике – область коры головного мозга, отвечающая за восприятие письменной и устной речи. Данная зона находится в области задней части верхней височной извилины на стороне доминантного полушария. Данная зона отвечает за синтаксис и интонационные характеристики речи.
Причины
Афазия – органическое поражение головного мозга, это означает, что в его причинах лежат серьёзные нарушения метаболической активности. Существует много причин, способных оказать патологическое действие на нейроны головного мозга, к самым распространённым из них можно отнести:
- Острое нарушение мозгового кровообращения или инсульт;
- Черепно-мозговая травма;
- Онкологическое поражение ткани головного мозга;
- Инфекционные заболевания, такие как энцефалит или менингит;
- Болезнь Альцгеймера или Пика;
- Оперативные вмешательства на головном мозге.
Все вышеперечисленные причины могут приводить к повреждению нейронов, участвующих в образовании речевой функции.
Также важно отметить и предрасполагающие факторы, которые значительно повышают риск формирования вышеперечисленных заболеваний. К таким факторам относятся:
- Дисметаболические нарушения;
- Дислипидемия и атеросклероз церебральных сосудов;
- Артериальная гипертензия;
- Ревматизм.
Последствие инсульта
Чаще всего моторная афазия развивается после перенесённого инсульта. При этом ишемическое повреждение с последующим некрозом происходит в зоне Брока, которая отвечает за моторную функцию речи. Причём чаще всего поражение данной зоны происходит в результате тромбоза ветвей средней мозговой артерии. На втором месте после нарушения мозгового кровообращения находится поражение зоны Брока онкологического характера.
Классификация
Для удобства применения в практической медицине существует специальная классификация афазий, основанная на систематизации проявляемых нарушений в соответствии с утраченной функцией и поражённым участком головного мозга.
Различают следующие виды афазии:
- Эфферентная моторная афазия, проявляется при поражении зоны Брока, при этом у больного появляются артикуляционные дефекты речи или апраксия;
- Афферентная моторная афазия, развивается с поражением постцентраьной борозды. Основным нарушением при данной форме является кинетическое нарушение речи или выраженное затруднение речевой функции, связанной с формированием конкретных звуков;
- Акустико-гностическая, при поражении зоны Вернике. Характеризуется утратой фонематического слуха. Человек с данной формой перестаёт адекватно воспринимать речь собеседника;
- Акустико-мнестическая, при данной форме также поражается зона Вернике, а проявлением становится нарушение зрительного представления о предмете и потеря слуховой памяти;
- Амнестико-семантическая, при поражении задневисочных отелов головного мозга. Нарушается понимание сложных грамматических конструкций, простая речь не страдает;
- Динамическая, проявляется при поражении задних участков лобных долей. Проявляется нарушением программы высказывания, что приводит как к нарушению восприятия речи, так и нарушению её формирования.
Симптомы и признаки
Центр Брока считается моторным или речедвигательным, что при его поражении вызывает появление характерных функциональных нарушений в речепродукции. Моторная афазия проявляется нарушением моторной функции речи, причём пострадавший человек мысленно не испытывает проблем в формировании речи, однако при произнесении испытывает крайне выраженное затруднение.
Моторная афазия характеризуется:
- Распадом грамматического строя речи или по-другому агремматизм. Происходит путаница в падежах, временах, также пациенту сложно произносить артикли и предлоги. Происходит формирование речевых стериотипов;
- Аномией – трудность в подборе нужных слов, при этом речь значительно замедляется, так как больной пытается найти синонимы к предыдущему слову.
- Нарушение артикуляции – путаница звуков, нарушение их порядка.
Уже при общении с пациентом можно с уверенностью выставить диагноз моторной афазии опираясь на наличие вышеописанных симптомов.
Диагностика
План диагностического обследования пациента с моторной афазией практически ничем не отличается от обследования пациента пострадавшего от острого нарушения мозгового кровоснабжения или с повреждением головного мозга. Обязательными исследованиями являются:
- Томографические методы исследования, в особенности магнитно-резонансная томография, которая позволяет хорошо отобразить органические повреждения мягких тканей, в особенности головного мозга. Позволяет подтвердить наличие или отсутствие очагов распада нервной ткани или опухолевого процесса;
- Ультразвуковое доплеровское исследование сосудов шеи на предмет выявления атеросклеротического поражения сосудов;
- Рентгенокнтрастное исследование церебральных сосудов или ангиография – применяется при топической диагностики ишемических повреждений головного мозга.
Обязательно проведение стандартных лабораторных исследований, таких как: общий анализ мочи и крови, биохимический анализ крови.
На базе Клинического Института Мозга имеется высокофункциональное передовое диагностическое отделение, а также клинический лабораторный комплекс, оснащённый современным оборудованием. Высококвалифицированный персонал клиники позволяет проводить быструю и точную диагностику для формирования последующей лечебной схемы в самые короткие временные сроки.
Дифференциальная и топическая диагностика
Проводится для уточнения локализации поражений головного мозга, а также уточнения формы афазии. Проведение дифференциальной диагностики необходимо для правильного формирования дальнейшей эффективной лечебной тактики. При общении с пациентом удаётся выяснить какие именно симптомы характерные для конкретного вида афазии превалируют, что и позволяет определиться с клиническим диагнозом.
Лечебная тактика
Сразу стоит сказать, что радикального лечения при любом виде афазии на данный момент не предусмотрено. Даже самые передовые лечебные и реабилитационные схемы не позволяют полностью скорректировать органические повреждения головного мозга, повлекшие за собой функциональную дезорганизацию работы когнитивной сферы пострадавшего.
Основное лечение направлено на устранение заболевания, повлекшего за собой развитие повреждение зоны Брока и анатомически прилежащих мозговых структур. Основа лечения – предотвращение трофических нарушений для минимизации зоны органического повреждения нервной ткани головного мозга. Для этого применяется комплексная фармакологическая терапия, которая заключается в курсовом применении препаратов с нейропротективным действием, ноотропов, а также метаболических препаратов, улучшающих нейроциркуляторную деятельность.
Помимо медикаментозного лечения обязательно проводится под контролем лабораторных показателей крови.
Реабилитация
Обязательным лечебно-восстановительным звеном является реабилитация. Для частичного восстановления утраченной речевой функции и социальной адаптации пациента проводится курсовая реабилитация. Для больных с моторной афазией реабилитация заключается в применении специальных речевых упражнений, которые направлены на формирование новых речевых навыков. Также в период реабилитации и в дальнейшем важно периодическое посещение больным психотерапевта, так как моторная афазия является социально-зависимым заболеванием.
Прогноз
Во многом прогноз при моторной афазии зависит от степени тяжести поражения головного мозга и соответственно клинических проявлений заболевания. Прогноз при формировании у больного моторной афазии условно-благоприятный. Несмотря на то, что заболевание до конца не излечивается, оно не является жизнеугрожающим, а при своевременной лечебной коррекции метаболических нарушений и проведении полноценной реабилитации, пострадавший вполне может адаптироваться к проявлениям заболевания.
Клинический институт мозгаРейтинг: 5/5 — 1 голосов
Поделиться статьей в социальных сетяхПрограммы:
Другие статьи по теме:
Как помочь своему близкому восстановить речь
Что делать, если близкий вам человек перенес инсульт или травму, и у него нарушилась речь? Прежде всего, пока он еще находится в больнице, следует выяснить, имеется ли в этом учреждении логопед, который проводит обследование и восстановительное обучение пациентов. Если такой специалист имеется, необходимо поговорить с ним. Надо внимательно выслушать все, что он скажет, обязательно записав его заключение относительно речи вашего родного.
Необходимо выяснить, будет ли логопедом оказываться поликлиническая помощь после выписки. В том случае, если поликлиническая помощь будет оказываться, необходимо узнать, что должны делать родственники, чтобы ускорить процесс восстановления, как они должны помогать специалисту и своему близкому в работе. Затем надо действовать под руководством логопеда, выполнять все его рекомендации и назначения.
Если же поликлиническая помощь оказываться не будет, надо попросить логопеда объяснить, каким образом надо работать над восстановлением речи, и тщательно записать все его рекомендации. В том случае, если логопеда в больнице нет и учреждением такая помощь не оказывается вообще, семье приходится рассчитывать полностью на свои силы. По возможности желательно найти частнопрактикующего логопеда, который проведет обследование и окажет вашему близкому профессиональную помощь. При отсутствии такой возможности семье и пациенту можно и нужно работать над речью самостоятельно, чтобы сделать жизнь после инсульта как можно более активной и полноценной. Однако все же рекомендуется найти логопеда хотя бы для проведения очного обследования и получения логопедического заключения.
Чтобы самостоятельно понять, в чем суть нарушения речи вашего родного, надо взять в руки эпикриз – выписку из истории болезни, которую дают пациенту, когда он покидает лечебное учреждение. Там, помимо основного заболевания (например, инсульта), врач-невролог указывает сопутствующие нарушения речи. Чаще всего встречаются следующие термины: моторная афазия, сенсорная афазия, сенсомоторная (иногда пишется через дефис «сенсо-моторная») афазия и дизартрия.
Термин «моторная афазия» означает, что у человека нарушена активная сторона речи – ему трудно говорить, составлять высказывания. Термин «сенсорная афазия» значит, что нарушена пассивная сторона речи, восприятие, человеку трудно понимать чужую речь. Термин «сенсомоторная афазия» говорит о том, что нарушена способность как понимать, так и продуцировать речь.
Дизартрия значительно отличается от афазии. Этот термин значит, что у человека частично парализованы какие-то из органов артикуляции (губы, язык, глотка, мышцы лица и челюсти), то есть произошел их парез (частичный паралич). Из-за этого ему трудно шевелить ими, и речь получается нечеткой, смазанной. Главное отличие дизартрии от афазии заключается в том, что при дизартрии нарушается только произношение. Человек все понимает, он может читать и писать (не парализованной рукой), выбирает нужные слова, может правильно согласовывать слова в предложении, подбирая нужные окончания. Он полностью помнит родной язык. Просто у него нарушена подвижность мышц лица и полости рта, из-за чего речь становится «косноязычной», плохо понятной.
При афазии же человек в той или иной степени утрачивает навык речи, как бы «забывает» родной язык. Это «забывание» может проявляться не только в том, что он не может вспомнить нужное слово, хотя и такое случается. Человек может «забыть» то, как нужно правильно шевелить органами артикуляции, чтобы сказать то или иное слово. Мышцы органов артикуляции при этом не ослаблены и не парализованы, они в порядке. Человек может просто не знать, как ими пользоваться. Или как надо правильно изменить окончания слов, чтобы из них сложилось понятное предложение. Наконец, он может просто «забыть», как звучат слова родного языка, и он станет для него словно иностранным, превратится в бессвязный набор звуков.
Нередко после инсульта или травмы афазия и дизартрия встречаются вместе у одного человека. В этом случае приходится работать над устранением обоих нарушений.
Общая цель и принципы работы по восстановлению речи
После того как мы прояснили основные термины, надо обозначить главную цель речевой реабилитации и принципы, которые из нее вытекают. Основная и наиболее общая цель работы по восстановлению речи – это благополучие человека. Мы занимаемся коррекцией афазии не для того, чтобы пациент правильно выполнил какой-либо набор тестов, а для того, чтобы человек мог жить максимально активной и полной жизнью, чтобы он мог взаимодействовать с обществом для реализации своих потребностей и желаний. Мы делаем это ради его благополучия и комфорта, для повышения качества жизни пациента и, конечно, его близких, которые также сильно страдают из-за болезни своего родного.
Из этой цели вытекают принципы работы по восстановлению речи. Главный принцип – уважение личности больного человека. Даже если этот человек очень пожилой, не может не только говорить, но и самостоятельно себя обслуживать, к нему следует относиться как к взрослой, самостоятельной и ценной личности. Надо помнить, что даже если человек не может говорить сам, часто он в состоянии понимать речь окружающих, поэтому нельзя в присутствии больного допускать высказывания, которые могут обидеть или расстроить его.
Не следует для занятий брать детские книжки и буквари, это может травмировать человека. Материалы для занятий должны быть посильны для больного, но рассчитаны на взрослого. Недопустимо относиться к человеку с афазией как к ребенку, запугивать его высказываниями вроде «Будешь плохо заниматься, заведем дневник, будем ставить двойки» или «Не будешь работать над речью, не пойдем с тобой гулять и не дам смотреть телевизор». Независимо от тяжести речевых нарушений и общего его состояния относиться к больному следует как ко взрослому, который лишь подзабыл кое-что и испытывает временные трудности.
Иногда родственники, желая своему близкому добра, пытаются мотивировать человека к занятиям высказываниями в стиле «Не будешь заниматься, так и останешься инвалидом, только мычать будешь». Или обращаясь к третьим лицам в присутствии больного: «Он у нас инвалид, ничего не может, только мычит». Или когда человек не справляется с заданием, открыто и даже демонстративно выражают разочарование и презрение: «Ну вооот… Ничего не можешь…». Подобный «армейский» способ мотивации неприемлем в общении со взрослым, тем более пожилым человеком. Бессмысленно пытаться стыдить, унижать и «брать на слабо» пожилого, истощенного болезнью человека. Это нисколько не поможет, только еще больше истощит его нервную систему, обидит его и поставит дополнительные барьеры между ним и вами.
Если человек сам не мотивирован заниматься восстановлением речи, следует побуждать его к этому деликатно и тактично. Надо действовать методом убеждения, выражать оптимизм, показывать одобрение всякий раз, когда человек работает над своей речью. Чтобы не отбивать у больного желание заниматься, следует придерживаться принципа постепенности, не давать сложных заданий, а выбирать материал посильный, но и не слишком легкий, чтобы у человека не возникало раздражения и ощущения напрасной траты времени на то, что он и так умеет.
Иногда родственники больного с афазией испытывают раздражение из-за того, что им кажется, будто человек может говорить, но не делает этого специально, как бы издевается, требуя к себе внимания. Важно помнить, что это не так. Человек с афазией рад бы говорить с вами, но не может этого сделать. Представьте, что вам надо говорить на иностранном языке, который вы когда-то немного знали, но уже подзабыли, можете вспомнить лишь отдельные слова, а от вас требуют развернутой правильной речи и полного понимания речи других. Вам придется очень сильно напрягаться, и все равно вы не сможете полностью понять окружающих и доносить до них свои мысли. Эта очень приблизительная аналогия позволяет примерно понять, что чувствует человек, страдающий от афазии.
Необходимо знать, что афазия не является психическим заболеванием, даже если речь человека полностью лишена смысла, а сам он не осознает свой дефект. Также надо знать, что афазия не имеет ничего общего с глухотой. Крик или повышение голоса не поможет человеку лучше понимать вас. Наоборот, громкие звуки отрицательно влияют на человека, пострадавшего от инсульта или травмы мозга, и мешают ему понимать чужую речь. Поэтому говорить с ним надо негромко, не быстро и четко. При этом надо исключить посторонние звуки (телевизор, радио, шум за окном, разговоры посторонних), а также избегать ситуаций, когда к больному обращаются одновременно несколько человек.
Когда человек пытается говорить сам, надо проявлять терпение, давать ему договорить до конца, не торопить и не перебивать, пытаясь понять, что он хочет сказать. При этом надо смотреть человеку в глаза, выражением своего лица показывая, что вы слушаете и пытаетесь понять его. Чтобы лучше понимать речь человека с афазией, обращать внимание надо не только на слова, но и на не словесные способы выражения мыслей – жесты, мимику, интонацию. Если больной хочет выражать свои мысли и желания письменно или в виде рисунков, необходимо дать ему такую возможность.
Самое вредное для человека с афазией – это ограничение общения с окружающими, речевая изоляция. Допускать такого ограничения нельзя. Необходимо по возможности включать больного в общение, привлекать к участию в разговорах, задавать ему вопросы, поощрять его инициативу в общении.
Подведем итог и кратко повторим основные принципы восстановительной работы.
1. Проявлять уважение к человеку с афазией и относиться к нему как к полноценной взрослой личности.
2. Подбирать материал адекватный возрасту больного. Придерживаться принципа постепенности и выбирать задания не слишком сложные, но и не слишком простые.
3. Проявлять терпение, не торопить больного и не раздражаться, выражать оптимизм, любовь и приятие.
4. Говорить негромко, на тон тише своего обычного голоса, исключив посторонние шумы. На начальных стадиях и при тяжелых степенях афазии попробовать говорить шепотом и, если это помогает больному лучше понимать вас, общаться с ним таким образом.
5. По возможности включать человека в процесс общения как в кругу семьи, так и за его пределами.
Прогноз восстановительной работы
Родственников человека с афазией всегда интересует, восстановится ли речь их близкого и когда это произойдет. Прогноз, когда и в какой степени восстановится речь, сделать непросто. Перечислим основные факторы, влияющие на него.
1. Возраст больного. Как правило, чем моложе человек, тем благоприятнее прогноз, хотя и далеко не всегда. Бывает, что речь людей очень преклонного возраста восстанавливается быстрее и полнее, чем речь молодых людей.
2. Тяжесть поражения мозга. Обширность инсульта, размер патологического очага и количество погибших нервных клеток – один из ключевых факторов, влияющих на возникновение и течение афазии. Чем меньше поврежден мозг, тем благоприятнее прогноз.
3. Характер повреждения мозга. При геморрагическом инсульте речь обычно восстанавливается лучше, чем при ишемическом инсульте или травме.
4. Скорость и качество медицинской помощи. Чем быстрее была оказана квалифицированная медицинская помощь и чем более качественной и современной она была, тем больше вероятность, что речь восстановится.
5. Индивидуальные особенности строения головного мозга больного и его организма в целом. Мозг каждого человека уникален, и различные его отделы, в том числе речевые центры, могут существенно отличаться у разных людей по размеру и особенностям строения. Эти размеры и особенности строения значительно влияют на протекание афазии и на скорость и полноту восстановления речи. На восстановление речи также влияет состояние организма в целом, например, от состояния пищеварительной системы и обмена веществ зависит то, как мозг будет получать питательные вещества, необходимые для образования новых связей между сохранными нервными клетками, а именно от образования этих связей зависит скорость и качество восстановления речи.
6. Сроки начала работы по восстановлению речи. Чем раньше она была начата, тем лучше. Как только человек пришел в себя после инсульта, следует получить разрешение лечащего врача и сразу же начать логопедическую работу.
7. Мотивация больного и членов его семьи. От психологического настроя зависит очень и очень многое. Нередко люди с тяжелыми нарушениями речи, решившие во что бы то ни стало добиться ее восстановления и вернуться к полноценной жизни, справляются с афазией достаточно быстро, в то время как люди с относительно легкими степенями афазии, отказавшиеся от восстановительной работы, остаются жить с нарушенной речью на долгие годы, а иногда и до конца всей жизни. Отказу от логопедических занятий нередко способствует убеждение, что речь должна восстановиться сама собой. Но, к сожалению, спонтанное и полное восстановление речи после инсульта или травмы – не такое частое явление, как хотелось бы. В результате человек, который мог бы вернуться к активной жизни, остается с нарушением, которое с течением времени только закрепляется в его речи. Из-за трудностей в общении такой человек отказывается от контактов с окружающими, что постепенно приводит ко все большей социальной изоляции, которая, в свою очередь, очень плохо влияет на способность больного к коммуникации с другими людьми. Образуется замкнутый круг. В результате инвалидизация усугубляется, человек выпадает из общественной и трудовой жизни.
В целом же пытаться что-либо прогнозировать при афазии – дело довольно бессмысленное. Грубые нарушения речи могут внезапно исчезнуть, в то время как небольшие ошибки, например, в подборе окончаний слов порой упорно не поддаются коррекции месяцами. Поэтому не стоит тратить время на построение прогнозов о том, когда восстановится речь. Лучше делать все, чтобы этот момент настал как можно скорее. Но надо быть готовыми к тому, что процесс восстановления речи может занять 2 – 3 года и даже более.
Диагностика и постановка частных целей работы по восстановлению речи
Как уже было сказано, к работе по восстановлению речи лучше привлечь профессионального логопеда. В крайнем случае, желательно найти специалиста хотя бы для проведения диагностики и получения от него рекомендаций по дальнейшим действиям. Если же такой возможности нет, можно воспользоваться схемой обследования, данной ниже.
Применяя данную схему, надо иметь в виду все ее несовершенство и ограниченность. Диагностика речевых нарушений – достаточно непростая задача даже для профессионала. Хорошему специалисту порой надо провести не одну встречу с пациентом, чтобы разобраться, какая форма афазии лежит в основе проблем больного и понять, на что должны быть направлены главные усилия. Тем более что картина афазии не статична, она постоянно меняется во времени и тому, кто помогает больному восстановить речь, необходимо отслеживать эти изменения и вносить коррективы в программу занятий.
Разбирая вопросы диагностики речевых нарушений, мы не будем широко использовать термины и схемы обследования, рассчитанные на специалистов. Опишем основные приемы, которые могут применяться любым человеком и которые позволят понять, что происходит с речью человека и что надо делать, чтобы помочь ему. Нам надо определить в каком состоянии находятся у человека 4 составляющие: понимание, говорение, чтение и письмо.
Общаться с больным желательно один на один, чтобы он не отвлекался на других людей. Если же в комнате присутствует несколько человек, говорить с больным должен только один из них. В помещении должна быть обеспечена тишина. Для удобства можно распечатать лист с основными симптомами и ставить галочки напротив тех, которые имеются у больного человека.
Сначала надо выяснить, понимает ли человек обращенную к нему чужую речь. Для этого можно попросить больного выполнить простое действие, например «Дайте руку». Как мы уже говорили, разговаривать с человеком с афазией надо четко, негромко, не торопясь, разделяя слова. При этом до того как больной подаст руку, свою руку ему подавать не надо, чтобы избежать подсказки. Если человек не в состоянии дать руку, например из-за паралича, надо попросить выполнить посильную для него инструкцию, например «Посмотрите на дверь». Предмет, на который мы просим посмотреть, должен находиться в поле зрения больного, чтобы ему не приходилось сильно поворачивать голову. После того как мы высказали человеку инструкцию, надо дать ему время на ее выполнение. Имеет смысл подождать секунд 40 и, если человек не выполняет ее, повторить инструкцию еще раз и снова подождать. Если человек не выполняет ее, а молчит или начинает говорить, и речь его не связана с инструкцией или непонятна, следует поставить галочку напротив первого симптома.
Если человек не понимает простую инструкцию, то тест на понимание сложной инструкции можно не проводить. Если же простая инструкция понята, следует дать сложную инструкцию: «Посмотрите на люстру и дайте руку». Смысл этого теста в том, чтобы определить, может ли человек воспринять и удерживать в памяти вторую часть инструкции.
Конечно, если из предшествующего общения с больным вы уже выяснили, что он достаточно хорошо понимает обращенную к нему речь, эти тесты можно не проводить. Можно провести только уточняющие тесты, задав вопросы: «Как называется отец брата?», «Коля ниже Пети, а Петя выше Васи. Кто самый высокий?», «Верно ли утверждение: идет дождь, потому что на улице мокро?». Повторимся: вопросы надо задавать четко, медленно, давая достаточно времени на обдумывание и ответ. При необходимости вопрос надо повторить несколько раз. Можно дать эти вопросы в письменном виде, если вы знаете, что человек понимает письменную речь.
После того как мы выяснили, понимает ли больной простую и сложную инструкцию, надо узнать, какие проблемы у него есть с говорением. Если вы до этого не разговаривали с человеком и не слышали его речь, можно начать разговор на любую доступную ему не очень сложную тему. Например, спросить, что он сегодня ел, как себя чувствует, чем занимался и так далее. Затем надо внимательно послушать речь больного.
Возможны несколько основных вариантов.
1. Речь полностью непонятна. Человек говорит много, но у него получается лишь бессвязный набор звуков, либо понятны лишь отдельные слова.
2. Человек пытается говорить, но вместо словесного потока у него получается одно слово, слог или звук – так называемый речевой эмбол.
3. Человек пытается говорить, но у него с трудом получается произносить звуки и слова, при этом он хаотично шевелит органами артикуляции, как бы пытаясь найти нужное положение губ и языка. Также человек может вообще отказываться от попыток говорить из-за невозможности найти правильное положение органов артикуляции.
4. Речь в целом понятна, но человек делает ошибки: неправильно подбирает окончания в словах, заменяет одни звуки другими, подбирает неправильные или не совсем правильные слова.
5. Речь в целом понятна, но человек испытывает трудности при подборе и припоминании слов, вместо того чтобы назвать предмет, начинает описывать его форму, цвет или зачем он нужен.
Возможно сочетание двух или нескольких из перечисленных вариантов. Также следует обратить внимание на голос больного.
Затем надо протестировать чтение, попросив прочесть небольшой несложный текст. После этого, если больной может говорить, попросить его сказать, о чем этот текст. Если же говорение у человека нарушено, надо попросить его показать картинку, на которой изображено то, о чем говорится в тексте.
Чтобы проверить состояние письма, можно попросить человека написать его имя. Не важно, печатными или прописными буквами будет писать больной. Затем следует дать задание на списывание слов. Сначала просим списать короткие слова и, если человек справляется, просим списать слова большей длины и словосочетания. Далее проверяем способность записывать слова и словосочетания на слух. Надо обратить внимание, что пишет больной, и сохранить его записи.
Если человек понимает обращенную к нему речь, можно провести еще один тест – попросить его нарисовать чайник. Если на рисунке отсутствует носик, поставить галочку у соответствующего симптома.
Чтобы выяснить, есть ли у человека дизартрия, надо попросить его показать язык и сделать несколько движений в стороны, вверх и вниз. О наличии дизартрии говорят следующие признаки:
— во время нахождения в ротовой полости язык отодвинут назад;
— при высовывании язык отклоняется в сторону, так как одна его сторона напряжена сильнее, чем другая;
— больной может держать язык вытянутым очень короткое время, буквально через несколько секунд язык возвращается в ротовую полость;
— движения высунутым языком в разные стороны не получается осуществлять с одинаковой легкостью и амплитудой;
— голос больного слабый, истощающийся, либо хриплый.
Если присутствует хотя бы один из этих признаков, с большой долей вероятности можно говорить о наличии дизартрии. Если у вас остались какие-либо вопросы после проведения диагностики, задайте их нам.
После того как мы провели краткое обследование и получили представление о состоянии речи человека, нам необходимо поставить цели речевой реабилитации. Постановка целей крайне важна. Установлено, что люди эффективнее работают пусть и над трудными, но четко сформулированными целями, чем над более легкими, но расплывчатыми и неконкретными. В идеале постановка целей должна осуществляться командой, состоящей из самого больного, его родственников и специалистов: врача, логопеда, психолога, эрготерапевта, специалиста по лечебной физкультуре, массажиста и других. Если команда специалистов отсутствует, то желательно иметь хотя бы одного-двух представителей каких-либо из названных профессий. Больного всегда необходимо включать в процесс обсуждения целей, даже если кажется, что из-за своей болезни он совершенно не в состоянии что-либо обсуждать. Родственники и специалисты в ходе обсуждения и постановки целей, должны обращаться к больному, спрашивать его, согласен ли он с предлагаемыми целями, даже если он не понимает обращенную к нему речь и не может высказать свое мнение или выразить согласие или несогласие. Это является осуществлением главного принципа работы по восстановлению речи – принципа уважения к больному человеку – и оказывает положительное влияние не только на больного, но и на его родственников, настраивая их на отношение к заболевшему родному не как к несамостоятельному инвалиду или ребенку, за которого все решают другие, а как к полноценной взрослой личности, благополучие которой – главная цель восстановительной работы.
Иерархия целей в нейрореабилитации состоит из трех компонентов. Первый, самый общий компонент – благополучие человека – мы уже обозначили. Второй компонент более конкретный. Он в общих чертах описывает то, какой образ жизни будет вести человек в результате проведенных реабилитационных мероприятий. Можно выделить три основных варианта этого компонента целей.
1. Человек полностью возвращается к активной жизни и труду. Эту цель следует ставить, если больной еще молод или уже пожилой, но чувствует в себе достаточно сил для ее достижения. Тяжесть речевых расстройств при этом может быть любая, даже тяжелая. Если же речевая функция нарушена несильно, то крайне желательно ставить именно эту цель-максимум.
2. Человек достигает способности полностью самостоятельно обслуживать себя в быту, взаимодействовать с родственниками и незнакомыми людьми в магазине, конторе ЖЭКа, при оплате счетов и в других не очень сложных ситуациях общения вне дома. Возможно возвращение к труду, если работа человека не связана с постоянным и сложным речевым общением. Эту цель целесообразно ставить, если речь нарушена достаточно сильно, а человек находится в пенсионном возрасте и не имеет большого желания и мотивации возвращаться к активной социальной и трудовой деятельности.
3. Человек достигает способности общаться с близкими людьми, доступно для них выражать свои потребности и отвечать на их несложные бытовые вопросы. Эта цель актуальна для людей преклонного возраста с достаточно тяжелыми речевыми нарушениями.
Третий компонент иерархии целей – конкретные задачи работы по восстановлению речи. Выделяют цели краткосрочные (1–2 недели) и долгосрочные (более длительный период). Например: «Через три недели количество звуковых замен в речи больного должно сократиться в два раза». Или: «Через две недели безречевой больной должен начать говорить контуры слов». Конечно, цели надо стараться ставить реалистичные и не расстраиваться, если не получается укладываться в сроки. Учитывая сложности прогноза при афазии, о которых уже было сказано, эти сроки носят скорее мотивационную функцию, и нет ничего страшного, если они переносятся. В то же время нельзя относиться к срокам выполнения этих задач как пустой формальности. Надо придерживаться здравого смысла и, всеми силами стараясь выполнить поставленную задачу к назначенному времени, по мере необходимости вносить коррективы как в сроки, так и в саму программу речевой реабилитации.
Приёмы и способы восстановления речи
1. Если отсутствует понимание простой инструкции, а речь непонятна полностью или почти полностью, следует начать со списывания коротких слов, напечатанных под картинками. Когда больной напишет так, как он может, надо показать ему ошибки и предложить списать слово по буквам, разнося их по клеточкам. Когда человек списывает слова, вы должны проговаривать их вслух, постепенно вовлекая в процесс проговаривания больного.
После того как человек немного освоит списывание (это занимает от нескольких часов до нескольких дней), можно включать в занятия следующее упражнение. Надо распечатать и разрезать предлагаемый материал: картинки должны быть отдельно, слова на полосках – отдельно. Перед больным кладутся две полоски со словами разной длины и две картинки, изображающие эти предметы, и предлагается соотнести картинки с подписями. При этом вы показываете слова на полосках пальцем и проговариваете их вслух, чтобы ваш близкий постепенно учился опираться не только на чтение, но и на слуховое восприятие. Если поначалу человек совсем не справляется, вы сами выполняете задание, объясняя все вслух и давая образец.
Следующий этап – вы вслух называете слово, но не указываете на полоски с ними. Ваш близкий сам выбирает полоску с этим словом и картинку с предметом. Когда человек более или менее начинает справляться со словами первого этапа, надо скачать и распечатать слова и картинки второго и третьего этапов и последовательно проделать то же самое.
Параллельно с этими упражнениями необходимо выполнять задания на списывание слов, все больше вовлекая в проговаривание больного. Также постепенно все активнее вводятся инструкции, связанные с бытовой ситуацией: «Садитесь», «Возьмите тетрадь» и так далее. В отличие от диагностики, в ходе коррекционной работы с человеком, у которого нарушено понимание, необходимо вместе с речью использовать жесты, чтобы он лучше понимал вас, и у него происходило связывание слов с действиями и предметами.
2 – 3. Если при попытке говорить у человека получается одно какое-то слово, звук или слог (речевой эмбол) или если он хаотично пытается шевелить органами артикуляции, а говорить не получается, то в восстановлении речи поможет пение. Необходимо вместе с больным петь его любимые песни на родном языке. Поначалу у него может не получаться, но постепенно все чаще в звуковом потоке будут проскакивать более или менее понятные слова. При наличии речевого эмбола надо совместно с больным проговаривать слова, которые он много употреблял до болезни, то есть связанные с его профессией, хобби. Когда он вместо проговариваемого слова начинает произносить свой эмбол, следует тактично остановить его, попросив не торопиться, и снова вместе с ним начать проговаривать нужное слово. Постепенно в его речи будет все четче вырисовываться контур нужного слова.
4. В том случае, если речь в целом понятна, но допускаются ошибки в окончаниях слов, начать следует с упражнений на понимание грамматических конструкций. Вы показываете больному изображения и произносите фразу. Он должен показать на изображение, соответствующее сказанной вами фразе. После такой подготовительной работы можно переходить к следующему этапу. Если человек может читать и писать, то можно скачать и распечатать следующие упражнения, выполняя которые он будет вписывать и окончания в слова, входящие в состав словосочетаний и предложений. Во время выполнения этих упражнений важно помнить о необходимости проговаривания речевого материала вслух. Если чтение и письмо у человека нарушены, эти упражнения надо выполнять устно.
5. Если же человек испытывает трудности с подбором слов, начинать целесообразно с упражнений, направленных на укрепление связи между образом предмета, его характерными особенностями и обозначающим его словом. Берутся изображения предметов, и человек классифицирует их по каким-либо признакам. Во время выполнения задания человек должен проговаривать вслух названия предметов и их отличительные признаки. Если письмо сохранено, следует классифицировать их письменно. Повторимся, проговаривать надо обязательно, записывать – желательно, если это возможно.
Второе упражнение – распределение предметов по группам, но с использованием написанных названий предметов, без изображений.
Третье – сравнение изображений двух похожих предметов, поиск и проговаривание отличий между ними.
Четвертое – чтение текста, в котором отдельные слова заменены на изображения.
Пятое – чтение текста, в котором отсутствуют некоторые слова. Человек сам подбирает подходящее по контексту слово.
Упражнения второго типа предназначены для того, чтобы восстановить способность сохранять в памяти несколько слов, воспринятых на слух.
Вы называете подряд три не связанных по смыслу слова, ваш близкий запоминает и повторяет. Слова должны относиться к разным смысловым группам и отличаться по длине (например, «нос, небо, труба»). Постепенно число слов увеличиваете.
Подбор антонимов и синонимов на слух. Вы называете слово, человек подбирает к нему противоположные по смыслу слова. Целесообразно начинать с двух слов, постепенно увеличивая их количество. Например, вы: «Хороший, теплый», он: «Плохой, холодный». То же с синонимами. Вы: «Холодный, мягкий», Ваш близкий: «Ледяной, твердый». Если к слову можно придумать несколько синонимов или антонимов, то следует называть все, которые получится подобрать.
Написание под диктовку коротких предложений из 2-3 слов. Вы диктуете целое предложение, человек не переспрашивая записывает.
Итак, мы кратко обсудили основные способы помощи человеку, страдающему афазией. Повторимся, данная схема обследования и занятий очень ограниченна и лучше, если помощь будет оказываться профессиональным логопедом.
ФГБНУ НЦПЗ. ‹‹Клиника приобретенного слабоумия››
При старческом слабоумии деменция является доминирующим в клинической картине и патогномоничным синдромом.
Старческое слабоумие начинается чаще всего после 65 лет и первыми его проявлениями обычно оказываются изменения личностных особенностей больного. Вначале это заострение черт характера, присущих больному до болезни. Постепенно такое усиление приобретает карикатурный характер: бережливый человек становится патологически скупым, аккуратный невыносимо педантичным. При этом нередко появляются и новые черты характера резко выраженный эгоцентризм, подозрительное отношение к окружающему, безразличное отношение к близким людям, немотивированное упрямство, моральное отупение. Рано утрачиваются основные морально-этические свойства, происходит разрушение ядра личности. Эти явления называются инициальными психопатоподобными состояниями. Scheid (цит. по Ruffin, 1962) описывает случаи, когда такого рода психопатоподобные изменения наблюдались у людей старческого возраста, однако заболевание этим и ограничивалось, слабоумие не развивалось. Можно думать, что в подобных случаях речь идет о крайне медленном прогрессировании старческого слабоумия. Такие начальные изменения личности в клинической картине старческого слабоумия Э. Я. Штернберг, Е. К. Молчанова и М. Л. Рохлина (1971) определяют как вариант деменции синдром старческого огрубения личности, указывая, что эти изменения сочетаются с общевозрастными личностными сдвигами: снижением психической активности и живости восприятия, ригидностью психики и т. д.
Старческое слабоумие с самого начала носит выраженный характер глобарности. Это проявляется симптомами быстро текущего распада личности и грубого разрушения интеллектуальных функций. Страдают собственно интеллект и его предпосылки.
Обращает на себя внимание быстро прогрессирующее ослабление памяти. В первую очередь ухудшается память на текущие события и события недавнего прошлого. Регрессия памяти при старческом слабоумии в основном подчиняется закону Рибо (1893): вначале страдает память на недавние события, затем нарушается репродукция старого запаса знаний, амнезия распространяется на всю психическую деятельность человека за исключением аффективной сферы (при этом возможна известная живость аффективно окрашенных воспоминаний, «аффективные эмболы») и, наконец, на аффективно значимые переживания.
Расстройства памяти при старческом слабоумии проявляются в таком симптоме, как амнестическая дезориентировка, когда больные при отсутствии признаков нарушенного сознания дезориентированы во времени, месте и собственной личности. Больной старческим слабоумием не может назвать дату, день недели, время года, сказать, где он находится. Чаще всего на вопрос о местонахождении больные отвечают «здесь». Как правило, они неверно определяют собственный возраст, утверждают, что им 1720, а то и значительно меньше лет. Больные женщины обычно называют свою девичью фамилию. Наблюдаемая нами больная, бывшая замужем три раза, сохранила отрывочные воспоминания лишь о первом браке.
Некоторые особенности присущих старческому слабоумию амнестических расстройств играют определенную роль в возникновении характерного сдвига ситуации в прошлое. По мнению С. Г. Жислина (1956), наряду с амнестическими расстройствами в генезе этого явления известное значение имеет и патологическое оживление запасов прошлого жизненного опыта, а также дефектное восприятие больными окружающей среды. Раздражения, поступающие в головной мозг больного из окружающей среды, не перерабатываются, а лишь приводят к репродукции старых мнестических запасов. В связи со сдвигом ситуации в прошлое больные нередко игнорируют смерть близких (мужа, матери) и могут утверждать, что только сегодня виделись с ними. В механизмах сдвига ситуации в прошлое находят свое отражение и явления экмнезии, когда стирается грань между событиями настоящего и прошлого. Показателен в этом отношении ответ больной Н. на вопрос о том, читает ли она газеты и какие Больная ответила: «Да, конечно, читаю. Местные и центральные. Центральные «Московские губернские ведомости», «Труд», а местные - «Киевлянин», «Копейка».
Для расстройств памяти при старческом слабоумии характерны и явления фиксационной амнезии, когда больной неспособен запомнить новый материал. При этом нет той последовательности ослабления отдельных сторон памяти, которая свойственна церебральному атеросклерозу. Уже в самом начале заболевания резко снижается способность к запоминанию.
С расстройствами памяти в тесной связи находятся явления ложного узнавания и ложной ориентировки (амнестическая дезориентировка). Незнакомые люди воспринимаются как близкие, нередко как родные и друзья, окружавшие больного в начале жизни.
Следует указать, что явления амнестической дезориентировки могут наблюдаться и при других психических заболеваниях позднего возраста, в частности при церебральном атеросклерозе. При решении вопросов дифференциальной диагностики существенное значение имеет характер проявления амнестической дезориентировки и стадия заболевания, в которой она развивается. При церебральном атеросклерозе амнестическая дезориентировка возникает чаще всего резко в связи с сосудистыми кризами либо на поздних этапах слабоумия при безынсультном течении заболевания. При старческом слабоумии она развивается постепенно и неуклонно нарастает в связи с прогредиентностью амнестических расстройств. Глубина амнестической дезориентировки и сдвига в прошлое при старческом слабоумии соответствует глубине амнестических расстройств.
Клинический симптомокомплекс присущих старческому слабоумию мнестических расстройств определяется как общая прогрессирующая амнезия, которая четко выявляется и при экспериментально-психологическом исследовании. Нарушена как механическая, так и смысловая, ассоциативная память. Кривая запоминания носит характер низкого «плато» обследуемый называет после каждого повторения не более двух-трех слов из зачитанных ему десяти. Нарушение запоминания достигает такой степени, что больные не могут запомнить имя собеседника, а если иногда настойчивыми повторениями этого и удается добиться, то уже через несколько минут они вновь не могут его воспроизвести. При этом обычно наблюдается и грубое нарушение активного внимания: больные не могут найти дублированную деталь на рисунке, отыскать по порядку числа в таблице Шульте и т. д.
Очень рано обнаруживается резко прогрессирующее снижение уровня процессов обобщения и отвлечения. Суждения больных поверхностны, нарушено различие существенных и второстепенных признаков предметов и явлений. Выполнение простейших заданий по методикам исключения и классификации больным не под силу, они не могут подобрать обобщающих названий к нескольким предметам. Так, на просьбу обозначить одним словом ботинок, сапог и туфлю больная просто повторяет перечисленные предметы. У больных сенильным слабоумием снижается психическая активность, возникает абсолютное безразличие к ситуации исследования, они теряют интерес к окружающему.
Е. Bleuler (1920) писал о редко встречающейся бредовой форме старческого слабоумия. Бред при старческом слабоумии не характеризуется тенденцией к систематизации. По своей фабуле это чаще всего бред ущерба, морального или телесного, обкрадывания, обнищания. В отличие от поздней парафрении в этих случаях отмечается неуклонное нарастание интеллектуально-мнестической недостаточности и нивелирование бредовой симптоматики. Последняя обычно отмечается в относительно ранних стадиях старческого слабоумия, при наличии известной психической сохранности, когда еще не выражена амнестическая дезориентировка, и скорее является одним из этапов его течения.
У больных старческим слабоумием уже в начале заболевания развиваются по мере прогрессирования интеллектуально-мнестических расстройств и изменения речи. В первую очередь это нарастающее оскудение смысловой стороны импрессивной и экспрессивной речи. Нарушение понимания обращенной к больному и смысловое обеднение его собственной речи являются показателем степени выраженности слабоумия.
Обращает на себя внимание относительно высокая речевая активность в начальный период старческого слабоумия. Больные постоянно стремятся к общению с окружающими, говорливы. Их речь сохраняет естественность интонаций, модуляций, сопровождается выразительной мимикой, жестами. Нередко отмечаются и ненаправленные высказывания, больные «ведут беседу», не смущаясь отсутствием собеседника. Несмотря на многоречивость, общение с такими больными затруднено из-за смыслового оскудения их речи и из-за того, что больные быстро теряют нить беседы Е. Bleuler (1920) связывал потерю больными речевой задачи с расстройствами памяти. Об определенной связи этого явления с общими патогенетическими механизмами старческого слабоумия свидетельствуют наблюдения С. А. Вайсборд (1959), обнаружившей, что при потере темы беседы нередко больные переходят к теме давней жизненной ситуации.
Потеря больными речевой задачи приводит к особенно выраженным и грубым расстройствам диалогической речи.
Монологическая речь онтогенетически является более высокой формой речи. Если для диалогической речи сигналом служит вопрос, заданный собеседником, то монологическая речь обусловлена такими факторами, как ситуация и ее влияние на запасы энграммированных речевых связей.
Расстройство развернутой повествовательной речи встречается на более ранних этапах старческого слабоумия. При этом наблюдается многословная, расплывчатая речь, лишенная точных образов, стереотипное повторение фраз или отдельных оборотов, вербальные парафазии. Нередко речь больных старческим слабоумием в начальных стадиях производит впечатление атактической, недостаточно целенаправленной. Несколько позже происходят расстройства диалогической речи. Приводим пример беседы с больной В., у которой расстроена диалогическая речь.
Вопрос: «Как Ваша фамилия?»
Ответ: «Мария Ивановна. Я уже забыла, что Вы мне сказали. Я что-то немножечко была занята, и так вот ясно выходит».
Вопрос: «Сколько Вам лет?»
Ответ: «Сейчас я Вам скажу. Вспомню. Ну, вот гак Мне.. я Вам скажу сейчас В общем хорошее было влатье (парафазия) питались хорошо».
Вопрос: «Что сегодня было на завтрак?»
Ответ: «Завтракала, ела. Тут, во-первых, первым делом нужно делать Так же, как и у Вас в тот раз. Сегодня я ехала Как называется забыла. Я сегодня очень плохо делала. Мне плохо стало вдруг и таким образом это началось. В общем, я так замучена эти дни».
Таким образом, нарушение связи между вопросом и ответом принимает форму расстройств диалогической речи и наблюдается, как правило, при выраженном слабоумии и глубоких мнестических расстройствах.
У всех больных простым старческим слабоумием отмечается заметное, постоянно прогрессирующее обеднение словарного запаса. При этом речь длительное время сохраняет живость и естественность в противоположность медлительности и беспомощности речи при атеросклеротическом слабоумии (С. Г. Жислин, 1956). По мере оскудения словарного запаса возрастает количество стереотипных оборотов, выполняющих роль служебных слов, речь больных становится все более фрагментарной, ин-когерентной, превращаясь в непонятный набор слов, вербигерацию. В исходных состояниях старческого слабоумия функция речи оказывается полностью разрушенной, больные невнятно бормочут, иногда удается уловить отдельные слова или словосочетания.
Характеризуя расстройства предикативной функции речи при старческом слабоумии, мы указывали на наличие вербальных парафазии. Иногда это парафазии комплексного типа, когда слово заменяется близким в родовом отношении. Такие вербальные парафазии встречаются на более ранних этапах заболевания. При резко выраженных амнестических расстройствах наблюдаются своеобразные парафазии, когда необходимое слово заменяется словами, характеризующими какие-либо свойства предмета: вместо «часы» «это временное», вместо «карандаш» «письменное», вместо «катушка» «нитки для шитья». Иногда слово парафатически заменяется неологизмом, в образовании которого могут играть роль элементы контаминации, например, вместо «чайник» «пьяник» (от слов «пить» и «чайник»). Нередки вербальные парафазии по созвучию: вместо «катушка» «каток», вместо «построим» «потрогали». Постепенно парафатические замены слов начинают носить все больше случайный характер и, соответственно, уменьшается способность больных замечать допущенные в речи ошибки и исправлять их. Вербальные парафазии не являются одной лишь словесной заменой (Э. С. Бейн, 1961).
Характер вербальных парафазии при афатических состояниях определяется присущими каждому виду афазий особенностями нарушения мышления, внутренней и экспрессивной речи.
При старческом слабоумии вербальные парафазии лишены специфичности, обусловленной очаговым поражением той или иной речевой зоны. Они выявляются, как и при простом атеросклеротическом слабоумии, эпизодически. Их динамика соответствует нарастанию интеллектуально-мнестических расстройств. Предпосылкой возникновения вербальных парафазии при старческом слабоумии, возможно, является нестойкость словесных рядов, обусловленная глубокими амнестическими расстройствами. Больным старческим слабоумием не удается повторение простого распространенного предложения, что свидетельствует о выраженных затруднениях запоминания, удержания и повторения словесного ряда. При пробе на запоминание эти больные, несмотря на многократное повторение 10 слов, называют не более 23, обычно последних. Затруднения при повторении словесного ряда (простого распространенного предложения)
достигают значительной степени. Так, больная М. несколько раз пыталась повторить предложение: «В саду за высоким забором росли яблоки». В первый раз больная сказала: «Не могу. Тут же я забыла». После повторения заданного предложения больная произнесла: «В саду забор». Третья попытка: «Росли яблоки за забором». Четвертая: «В саду за высоким забором., выросли (вместо росли) яблоки». Однако полученный результат оказался нестойким в следующий раз больная говорила: «В саду выросло». Есть все основания считать, что амнестические расстройства являются предпосылкой возникновения вербальных паразий при старческом слабоумии.
У сенильных больных уже на ранних этапах заболевания обнаруживается нарушение номинативной функции речи, для исследования которой используют рисунки различной степени сложности (реалистические, силуэтные, контурные с перспективой и без нее, со вспомогательными деталями и без них), а также таблицы Поппельрейтера. Исследование речи в этих случаях в какой-то степени совпадает с исследованием оптического гнозиса.
В начале заболевания при верном назывании показываемых предметов больной ошибается, когда видит эти предметы на рисунке. Степень испытываемых больными затруднений зависит от сложности оптико-пространственного восприятия и необходимости дополнить рисунок недостающими деталями. Так, хуже воспринимаются рисунки с пространственной перспективой и лучше воспринимаются изображения в одной плоскости. Значительные затруднения больные испытывают при восприятии силуэтных рисунков.
Таким образом, можно полагать, что в нарушении номинативной функции речи при старческом слабоумии определенную роль играет оптико-гностическая недостаточность, внешне напоминающая очаговую оптическую агнозию и отличающаяся от последней меньшей выраженностью расстройств восприятия, их постепенным возникновением и нарастанием. Наряду с этим, на более поздних этапах заболевания у больных старческим слабоумием выявляется амнестическая афазия.
У больных старческим слабоумием отмечаются такие особенности амнестически-афатических проявлений, как ничтожная эффективность подсказки и отсутствие поисков необходимого слова. Так, подсказка почти всего слова далеко не всегда помогает больным, причем эффективность подсказки снижается по мере течения заболевания. Отсутствие поисков необходимого слова при старческом слабоумии наблюдается на относительно поздних этапах заболевания, когда многоречивость сменяется речевой аспонтанностью и снижается речевая активность. Этим амнестическая афазия при простом старческом слабоумии существенно отличается от истинных очаговых амнестических афазий.
У больных старческим слабоумием одновременно с амнестической афазией выявляются персеверации. Механизм возникновения персевераций вытекает из патофизиологических особенностей старческого слабоумия и обусловлен патологической инертностью раздражительного процесса и слабостью активного торможения. Если больной с очаговыми поражениями речедвигательного анализатора сам замечает персеверации и пытается их преодолеть, то больной старческим слабоумием их не воспринимает. Аналогичное явление наблюдается у лиц с очаговой патологией при одновременном поражении речедвигательного и речевоспринимающего анализатора, при старческом же слабоумии это явление один из признаков диффузного поражения коры головного мозга, оказывающего влияние на оба анализатора.
Дальнейшее углубление патологии номинативной функции речи тесно связано с прогрессированием не только амнестически-афатических, но и оптико-гностических расстройств и слабоумия, приводящего к нарушению отождествления образа слова и его значения.
Например, больная Б. называет показываемые ей предметы следующим образом: «Карандаш это хорошо вот. Это пожалуйста. Лампочка это ваше ваше».
Тогда опыт изменяется: больная должна выбрать названный врачом предмет из нескольких, лежащих на столе. Однако и в этом случае больная обнаруживает свою беспомощность, свидетельствующую о полном выпадении номинативной функции речи.
Исходом нарушения номинативной функции речи при старческом слабоумии является полное нарушение называния предметов. Даже если обследующий полностью называет слово, больной не относит его к реальному объекту.
Номинативная функция речи осуществляется всей мозговой корой, различными ее отделами, в том числе и зрительным анализатором. Если при амнестической афазии, возникшей вследствие инсульта, неполноценность зрительного предметного восприятия наблюдается только в тех случаях, когда она сочетается теменно-затылочными повреждениями (Е. П. Кок, 1957), то при старческом слабоумии оптико-гностическая недостаточность является почти постоянным компонентом нарушений номинативной функции речи.
При подозрении на старческое слабоумие у больных наряду с устной речью обязательно исследуют письменную речь. Это исследование нужно производить неоднократно, так как лишь при сравнении аграфических расстройств на различных стадиях заболевания можно обнаружить их характерные особенности. С этой целью проверяют способность обследуемого писать произвольно, под диктовку, а также воспроизводить автоматизированные энграммы. При старческом слабоумии отмечается определенная последовательность расстройств письменной речи. Вначале ухудшаются возможности произвольного письма, затем письма под диктовку и, наконец, списывания и воспроизведения автоматизированных энграмм (старческое дрожание, по Kraepelin). Если в начале заболевания больные старческим слабоумием еще могут писать под диктовку, обнаруживая при этом большое количество парафазии и заметные изменения почерка (буквы угловатые, деформируются), то впоследствии они не могут даже списывать и воспроизводить автоматизированные энграммы больные стереотипно пишут одни и те же каракули, утратившие сходство с буквами. Эту бессмысленную вереницу неразличимых букв, переходящих в однообразно повторяющиеся штрихи, Kraepelin назвал сенильной аграфией. Явления аграфии при старческом слабоумии связаны с расстройствами праксиса, амнестически-диспрактическими нарушениями (Domarus, 1923; Morlaas, 1929). По нашим наблюдениям, у больных старческим слабоумием нарушено осмысление поставленной перед ними задачи, они постепенно забывают почти все буквы. В генезе аграфических расстройств определенную роль играет и конструктивная апраксия: больные не могут копировать буквы и несложные рисунки, фигуры и т. д.
В аграфических проявлениях при старческом слабоумии большое значение имеют персевераторные механизмы, возникающие не только в исходном состоянии, когда больные многократно воспроизводят одну и ту же букву или каракули, но и на более ранних стадиях болезни. Так, больной Н. предложили написать под диктовку: «Ваня и Петя возвращались из школы домой. По дороге они встретили Таню». Вначале больная ог-казалась, заявив, что «не умеет рисовать» (парафазия вместо «писать»), затем написала: «Ваня и Петя рисовали, рисовали, возвращались из школы домой. По дороге они захотели вернуться домой. Таню они встретили».
Динамика аграфических расстройств при старческом слабоумии свидетельствует о постепенном общем распаде функции письменной речи без преимущественного выпадения какой-либо одной ее стороны, как это бывает при очаговых поражениях сосудистого генеза, протекающих с синдромом моторной или сенсорной афазии. При старческом слабоумии отсутствует и значительное опережение расстройств устной речи аграфическими проявлениями, как это бывает при болезни Альцгеймера.
Расстройства чтения, обнаруживаемые при старческом слабоумии, как и аграфические расстройства, отличаются неуклонной прогредиентностью. Вначале это нарушение понимания прочитанного. Больной читает вслух автоматически. Появляются и становятся все более частыми паралексии, которые обследуемый со временем перестает замечать и не исправляет даже при указании на допущенные ошибки. Нередко при чтении слово заменяется другим, начинающимся с того же слога. Так, больная X. фразу «Начищенный самовар блестит как золото» читала как «Начищенный сахаром блестит как золото», а «Нельзя питаться одними пирогами» «Нельзя питаться одинаково пирогами». По мере нарастания расстройств чтения вербальные паралексии сменяются грубыми литеральными. Так, например, «лопата» читается как «лотата», «арбуз» «арбув», «береза» «бразиня» и т. д. На поздних этапах простого старческого слабоумия буква как бы теряет свое сигнальное значение, больные утрачивают способность читать отдельные буквы, не отличают их от цифр и других знаков.
У больных, которые до болезни владели несколькими языками, при старческом слабоумии в первую очередь утрачивается способность пользоваться более поздно изученным и менее проявившимся в автоматизированных речевых навыках языком. Лучше сохраняется родной язык, которым больные пользовались в детстве и юности. Это в некоторой мере соответствует правилу Питра об афазиях у полиглотов.
Представляет интерес симптом старческого слабоумия, в основе которого лежит своеобразие вербальных парафазии (Pick, 1917). Описанный Pick больной говорил, что живет вместе с дочкой. Тут же он попросил отпустить его домой, к сестре, хотя было известно, что у него нет сестры. После замечания собеседника о том, что у него нет сестры, больной исправил свою ошибку, но впоследствии каждый раз, когда он хотел сказать о дочери, говорил о сестре Больной «мотивировал» эту замену слов совершенно бессмысленно: «Это дом матери, а дочь матери моя сестра». Такое влияние случайных замен слов на содержание речи больного и использование двойственного значения слов нередко встречаются при старческом слабоумии. Надо заметить, что использование двойственного значения слова возможно лишь в начале заболевания, при относительно еще неглубоком слабоумии. Наблюдаемая нами больная Б. в беседе допустила следующую вербально-парафатическую замену. Она сказала: «Муж (вместо «отец») меня воспитывал». По просьбе врача больная дает этому парафатическому высказыванию следующую трактовку: «Замуж я вышла молодой. Пришлось мужу воспитывать». В происхождении этого симптома, когда случайная замена слова оказывается стойкой и в какой-то мере определяет ход рассуждений больных, Pick придавал большое значение персеверации.
Для старческого слабоумия характерно неуклонно-прогредиентное, без остановок в развитии, снижение уровня вначале более сложных и генетически позже приобретенных, а затем наиболее простых элементарных автоматизированных видов интеллектуальной деятельности. Психический распад при старческом слабоумии охватывает интеллектуальное снижение, явления общей прогрессирующей амнезии, утрату психической активности, грубые нарушения личностных свойств с образую щимся рано морально-этическим ущербом.
Такой стереотип развития характерен для простой формы старческого слабоумия. В клинической практике эта форма встречается нечасто (в 5,5 % случаев старческого слабоумия, по А. В. Снежневскому), главным образом при неосложненном течении заболевания. Значительно чаще встречаются формы старческого слабоумия, клиническая картина которых видоизменена присоединением дополнительных экзогенных вредностей инфекций, интоксикаций, часто встречающихся у пожилых людей заболеваний внутренних органов, общего и церебрального атеросклероза.
К таким формам течения относится старческое слабоумие со спутанностью (старческий делирий, старческая спутанность, острая пресбиофрения Вернике).
А. В. Снежневский (1949) отмечает непродуктивность этой спутанности, ее рудиментарность и клинические различия в зависимости от степени выраженности слабоумия. При относительно неглубокой деменции спутанность носит характер явлений завуалированного сознания с наличием иллюзорных переживаний. При выраженной деменции клиническая картина определяется симптоматикой профессионального бреда, речевой спутанностью. В исходных состояниях у больных врач обнаруживает монотонное возбуждение в постели. Эта форма течения старческого слабоумия, по А. В. Снежневскому, встречается в 26 % случаев.
Обусловленность психотической симптоматики воздействием дополнительных экзогенных вредностей позволяла некоторым исследователям говорить о возможности излечения острой пресбиофрении (Wernicke, 1906; Binswanger, Siemerling, 1908). Под излечением они понимали исчезновение острой психотической симптоматики при устранении экзогенных вредностей. В клинической картине оставалась симптоматика простого старческого слабоумия.
Наиболее распространенной формой старческого слабоумия является слабоумие с возбуждением хроническая пресбиофрения, по Kahlbaum (1898) и Wernicke (1906), конфабуляторная форма старческого слабоумия,
по В А. Гиляровскому (1954). По данным А. В. Снежневского, она встречается в 31 % случаев старческого слабоумия и возникает в связи с сочетанием сенильной атрофии коры головного мозга с злокачественно протекающим атеросклерозом сосудов головного мозга и нефросклерозом.
Е. С. Авербух (1969), ссылаясь на данные И. В. Бокий (1965), пишет о необязательности для пресбиофрении обнаружения на секции сосудистой церебральной патологии. Так, из 25 умерших больных старческим слабоумием, у которых на вскрытии не было выявлено значительно выраженной сосудистой патологии, у 9 при жизни отмечался пресбиофренный синдром. На этом основании Е. С. Авербух приходит к выводу, что по своему основному патогенетическому механизму пресбиофрения является формой сенильной деменции. Действительно основой пресбиофрении является атрофический процесс. Однако и сосудистая церебральная патология играет важную этиопатогенетическую роль в развитии этого состояния, что подтверждается большим клиническим и патогистологическим материалом, представленным Т. Н. Гурциевой (1971). Так, из 38 макро- и микроскопически верифицированных случаев течения пресбиофренного синдрома в 15 были обнаружены сенильно-атрофические изменения, в 22 сочетание атрофического и атеросклеротического процессов в головном мозге и в 1 изолированный атеросклеротический процесс. Следует отметить, что последний случай не может рассматриваться как пресбиофрения. Fischer (1912) при патогистологическом исследовании 44 умерших больных, у которых при жизни была определена пресбиофрения, у 10 не нашел старческих друз, сферотрихии и, поскольку морфологическая картина в этих случаях определялась лишь явлениями мозгового артериосклероза, выдвинул положение о существовании артериосклеротической псевдопресбиофрении.
Представляет интерес проведенное Т. Н. Гурциевой сопоставление клинической и морфологической картин заболевания. При изолированном сенильно-атрофическом процессе преобладали неразвернутые картины хронической пресбиофрении, а при сочетании атрофии с сосудистой патологией яркие, типичные, очерченные ее картины.
В понятие «пресбиофрения» разные исследователи вкладывают различное содержание.
Wernicke (1906) указывал, что хроническая пресбиофрения развивается в результате простого старческого слабоумия. Kraepelin (1910) считал пресбиофрению формой старческого слабоумия, так как при нем могут наблюдаться пресбиофренные эпизоды и, с другой стороны, пресбиофрения при утрате интеллектуальной и эмоциональной живости может перейти в старческое слабоумие. Fischer (1910) относил пресбиофрению к самостоятельной форме старческого слабоумия. От пресбиофрении он отличал артериосклеротическую псевдопресбиофрению, при которой пресбиофренная симптоматика возникает острее, скачками и, наряду с ней, проявляются очаговые неврологические симптомы. В то же время некоторые исследователи указывали на тесную связь между пресбиофренией и болезнью Альцгеймера. Так, Reinhold (1921) и Francioni (1921) считали, что пресбиофрения и болезнь Альцгеймера одно и то же заболевание. Hilpert (1926) описал случай, течение которого пять лет характеризовалось пресбиофренной симптоматикой, а затем определилась типичная для болезни Альцгеймера клиническая картина. Noyes (1943) сообщал о частоте пресбиофренной симптоматики на ранней стадии болезни Альцгеймера. При этом пресбиофренная симптоматика предшествует появлению фокальных признаков. С. Г. Жислин (1960) выделил пресбиофренный период болезни Альцгеймера, особенно характерный для начала заболевания в старческом возрасте. В связи с этим интересно вспомнить, что С. А. Суханов (1914) считал пресбиофрению не столько формой, сколько стадией старческого слабоумия.
В клинической картине пресбиофрении отмечаются, по Kraepelin, относительная сохранность, душевная живость, некоторая упорядоченность мышления и до известной степени рассудительность при наличии резко выраженных и прогрессирующих амнестических расстройств и конфабуляций. Е Bleuler (1920) считал значительно более существенными признаками пресбиофрении возбуждение, повышенное стремление к деятельности, а менее существенными конфабуляций, амнестические расстройства. Особую форму пресбиофрении без конфабуляций описал Lafora (1935). Nouet (1911) считал, что для пресбиофрении характерны хорошее настроение, эйфория, большая живость мимики, словоохотливость и вежливость, отсутствие сознания болезни, игнорирование расстройств памяти. Наблюдающиеся при пресбиофрении конфабуляции А. В. Снежневский (1949) рассматривал как продукт автоматизма ассоциативной памяти в связи с глубоким поражением памяти репродукционной: они как бы всплывают в сознании подобно дневным сновидениям.
Итак, старческое слабоумие с возбуждением (хроническая пресбиофрения) характеризуется в самом начале заболевания изменениями личности по старческому типу, нарастанием мнестических расстройств с типичным сдвигом ситуации в прошлое, амнестической дезориентировкой и конфабуляциями, развитием слабоумия, ухудшением осмысления ситуации, преимущественно эйфорически-добродушным настроением, повышенной бесплодной деятельностью. Больные многословны, высказывания их расплывчаты, отмечается своеобразная атаксия повествовательной монологической речи. Несколько ускоренным темпом и явлениями откликаемости речь лиц с пресбиофренией внешне сходна с речью гипоманиакальных больных. Однако, как отмечал Stamm (1929), речь при пресбиофрении характеризуется, несмотря на кажущуюся живость, бедностью вариаций и оборотов, которые повторяются.
В основном динамика расстройств речи при пресбиофрении такая же, как и при простом старческом слабоумии. Основное отличие большой удельный вес при пресбиофрении локальной акцентуации расстройств высших корковых функций, и в частности речи. Так, при пресбиофрении наблюдаются такие очаговые по происхождению расстройства речи, как амнестическая афазия, сочетающаяся с персеверациями и стереотипиями, транскортикальная сенсорная и моторная афазия. Можно думать, что более раннее, чем при простом старческом слабоумии, выявление афатических расстройств при пресбиофрении и их более четкий очаговый характер связаны с возможным преждевременным локальным усилением атрофического процесса. Подтверждением этого является и наблюдавшаяся нами на ранней стадии пресбиофрении аграфия, сочетающаяся с конструктивной апраксией и амнестической диспраксией. Эта аграфия, контрастирующая с внешней сохранностью больных, напоминает расстройства письма при болезни Альцгеймера, когда нарушено даже копирование графем и воспроизведение автоматизированных энграмм.
Представляют интерес наблюдающиеся при пресбиофрении явления откликаемости. Так, например, больные часто повторяют услышанные слова и обрывки фраз, не имеющие к ним никакого отношения, и вплетают их в свою речь, отвечают на необращенные к ним вопросы людей, беседующих в той же комнате. А. В. Снежневский рассматривал повышенную откликаемость при старческом слабоумии, осложненном церебральным атеросклерозом, как проявление речевого автоматизма. Э. Я Штернберг (1963) также указывал, что симптом повышенной откликаемости близок к эхолалии. Б. В. Зейгарник (1958) отмечала значительную частоту откликаемости у лиц с выраженной сосудистой церебральной патологией: в условиях эксперимента они проявляют повышенную откликаемость на различные раздражители внешней среды, не адресованные им.
Таким образом, клинической картине хронической пресбиофрении свойственны основные закономерности развития простого старческого слабоумия, на фоне которых выявляются симптомы, обусловленные, возможно, либо присоединением сосудистой патологии (откликаемость), либо локальной акцентуацией атрофического процесса (более очаговый, чем при простом старческом слабоумии, характер амнестической афазии, раннее выявление аграфии). Последняя также, вероятно, связана с одновременно протекающим сосудистым процессом, который проявляет определенную избирательность в своем распространении.
Присоединение сосудистой патологии к сенильно-атрофической является морфологическим субстратом и такого заболевания, как болезнь Гаккебуша Гейера Геймановича. У описанной авторами (1912, 1914) больной на вскрытии была выявлена старческая атрофия головного мозга и очаг геморрагического пахименингита в левой височной области. А. В. Снежневский (1949) описал похожие случаи, при которых наблюдалась комбинация атрофического и сосудистого процессов: при поражении мелких сосудов коры головного мозга у больных старческим слабоумием нередко возникали очаговые расстройства альцгеймеровского типа. Причина этого, считает А. В. Снежневский, заключается в обстоятельстве, которое подметил М. О. Гуревич: сосудистые поражения наиболее выражены в участках головного мозга, которые обычно в первую очередь страдают от атрофического процесса.
Клиническая картина при болезни Гаккебуша Гейера Геймановича определяется альцгеймеровским (или псевдоальцгеймеровским) синдромом. В. М. Гаккебуш и А. И. Гейманович считали, что наряду с болезнью Альцгеймера можно говорить и о синдроме Альцгеймера по аналогии с болезнью Корсакова и синдромом Корсакова. Альцгеймеровский синдром при болезни Гаккебуша Гейера Геймановича возникает при присоединении к выраженной картине старческого слабоумия очаговых расстройств, вызванных не локальным усилением атрофического процесса, как это в некоторой мере обнаруживается при хронической пресбиофрении, а острыми нарушениями кровообращения в левой височной области (кровоизлияние, геморрагический пахименингит). Период сенильных изменений личности больного, предшествующий сосудистой катастрофе, имитирует симптоматику первого периода болезни Альцгеймера, затем обнаруживается очаговая симптоматика. Атрофический процесс не только придает известную направленность сосудистому, но и ухудшает течение церебрального атеросклероза (В. М. Морозов, 1958). Течение заболевания прогредиентное, с ухудшениями, возникающими в связи с инсультами. В периоды ухудшений выявляется очаговая афатическая, апрактическая и агностическая симптоматика.
Сходный случай присоединения выраженных очаговых расстройств к сенильной атрофии вследствие инсульта описал van Valkenburg (1924). У наблюдаемой им больной, страдавшей старческим слабоумием, после инсульта, повредившего главным образом часть левой височно-теменной области, развились явления сенсорной афазии. Речь больной состояла из обрывков слов при полной сохранности модуляций, выражавших тоску, радость, вопрос. Автор считал, что это результат регрессии речи, которая обуславливалась не только очагом кровоизлияния, но и атрофическим поражением головного мозга.
Выше указывалось, что сходные псевдоальцгеймеровские картины наблюдаются при сосудистой церебральной патологии. Правда, И. В. Бокий (1959) и Э. Я. Штернберг (1959) отметили, что наряду с псевдоальцгеймеров-скими состояниями сугубо сосудистого генеза в некоторых случаях не исключается возможность сочетания сосудистого и атрофического процессов. Д. Б. Голант (1960) описал два случая заболевания, протекавшего с псевдоальцгеймеровской клинической картиной, обусловленной сосудистым поражением головного мозга. Диагностировать эти заболевания было трудно, так как слабоумие развивалось без видимой связи с инсультами. То же самое относилось к афатическим и апрактическим расстройствам. Автор в диагностике этих псевдоальцгеймеровских состояний придавал важное значение таким факторам, как наличие сосудистых кризов в анамнезе, отсутствие присущей болезни Альцгеймера последовательности в развитии расстройств речи, относительная сохранность психической активности.
В дифференциальной диагностике болезни Гаккебуша Гейера Геймановича с псевдоальцгеймеровскими состояниями сосудистого генеза играют роль наличие выраженных прогрессирующих изменений психики сенильного типа в период, предшествующий появлению очаговой симптоматики; отсутствие мерцания, характерного для заболеваний сосудистого происхождения. Последнее относится и к асемическим расстройствам: так, афатические симптомы при болезни Гаккебуша Гейера Геймановича, по нашим наблюдениям, в течение суток существенно не изменяются, не зависят от повышенной истощаемости. Динамика афазий отличается выраженной прогредиентностью, злокачественностью течения.
При отграничении болезни Гаккебуша Гейера Геймановича от болезни Альцгеймера следует в первую очередь учитывать такие факторы, как характер появления очаговых симптомов и особенности их дальнейшего течения.
Для болезни Гаккебуша Гейера Геймановича свойственно острое появление фокальной патологии, в частности афатических расстройств. Очаговые расстройства возникают не в той последовательности, которая обычно наблюдается при болезни Альцгеймера. Нередко сенсорная и моторная афазия возникают одновременно, например при сосудистой патологии, когда после стадии тотальной афазии определяются речевые расстройства типа сенсорно-моторной афазии. Речевым расстройствам афатического типа при болезни Гаккебуша Гейера Геймановича не предшествует характерная для болезни Альцгеймера аграфически-афатическая диссоциация. Кроме того, отличается и эмоциональный фон, на котором возникают симптомы фокального характера. При болезни Альцгеймера это пониженное настроение, тревожная озабоченность, нередко понимание невозможности выполнения простейших счетных операций, называния показываемых предметов, написания. При болезни Гаккебуша Гейера Геймановича очаговые расстройства возникают при наличии эйфории, суетливости, при отсутствии рассудительного отношения к своему состоянию.
Клинические проявления, обусловленные сочетанием двух ослабоумливающих процессов сенильно-атрофического и атеросклеротического, могут быть крайне разнообразны. Следует отметить, что нередко трудности их определения не уменьшаются и при наличии результатов патогистологического исследования, так как известно, что старческие бляшки и перерождение нейро-фибрилл находят и у умерших в старческом возрасте, при жизни не обнаруживавших психопатологической симптоматики. Количественные же критерии, которые бы позволили определенно сказать, относится ли данный случай к сенильной патологии или возрастной норме, разработаны недостаточно. Поэтому предпочтительным диагностическим критерием является клиника заболевания, позволяющая выделить два ряда симптомов, представляющих как сосудистую, так и сенильную мозговую патологию. Ю. Е. Рахальский (1957) считал, что в подобных случаях диагностика сочетанных сосудисто-атрофических поражений нередко оказывается чрезмерной и советовал определять диагноз по превалирующей симптоматике. Нам кажется, что при наличии признаков сосудистого и старческого слабоумия правомерно диагностировать состояние как сочетания двух патологических процессов в головном мозге.
Иногда в динамике заболевания меняется значение и выраженность в клинической картине симптомов атеросклеротического и сенильно-атрофического генеза. Так, мы наблюдали случаи, когда симптомы, которые можно объяснить поражением сосудов головного мозга атеросклеротическим процессом, обнаруживаются в начале заболевания К ним относятся головные боли, проявления эмоциональной лабильности, известная сохранность морально-этических свойств личности, осознавание больным своей интеллектуально-мнестической несостоятельности, тенденции к колебаниям интенсивности психопатологических проявлений в течение короткого промежутка времени. К этим признакам присоединяются и вытесняют их из клинической картины проявления сенильной патологии, в том числе и не связанные с острыми нарушениями мозгового кровообращения амнестическая и пространственная дезориентировка, выраженная недостаточность гнозиса и праксиса, бредообразование конфабуляторного характера. В одном из таких наблюдений мы отметили типичную по динамике афазию атрофического генеза, а при анатомо-гистологическом исследовании не обнаружили грубого очагового поражения специфически речевых зон коры головного мозга. Возможно, соединение атеросклеротического и сенильно-атрофического процессов, при наличии их своеобразного патосинергизма, в этих случаях является причиной постепенного прогрессирующего выпадения функции речи.
Эмболический инсульт: симптомы, лечение и перспективы
Что такое эмболический инсульт?
Эмболический инсульт возникает, когда сгусток крови, который образуется в другом месте тела, отрывается и перемещается в мозг через кровоток. Когда сгусток застревает в артерии и блокирует кровоток, это вызывает инсульт.
Это разновидность ишемического инсульта. Ишемический инсульт может произойти, если артерия головного мозга заблокирована. Мозг полагается на близлежащие артерии, чтобы доставить кровь из сердца и легких.Этот кровоток позволяет кислороду и питательным веществам достигать мозга.
Если одна из этих артерий заблокирована, мозг не может производить энергию, необходимую для функционирования. Эти клетки мозга начнут отмирать, если блокировка продлится более нескольких минут.
Сгустки крови, которые приводят к эмболическому инсульту, могут образовываться где угодно. Обычно они исходят из сердца или артерий верхней части груди и шеи.
Вырвавшись на свободу, сгусток с током крови попадает в мозг. Когда он попадает в кровеносный сосуд, который слишком мал для его прохождения, сгусток застревает на месте.Это блокирует приток крови к мозгу.
Эти закупорки называются эмболами. Они могут образовываться из пузырьков воздуха, жировых шариков или бляшек на стенке артерии. Эмболы также могут быть результатом аномального сердцебиения. Это называется мерцательной аритмией. Когда сердце не бьется эффективно, кровь может скапливаться и сгущаться.
Контролируемые факторы риска ишемического инсульта включают:
Некоторые факторы риска находятся вне вашего контроля. Например, афроамериканцы обычно имеют более высокий риск инсульта, чем люди других рас.Мужчины подвержены более высокому риску инсульта, чем женщины, хотя женщины чаще умирают от инсульта.
Люди с семейным анамнезом инсульта или у которых ранее был небольшой инсульт, также подвергаются большему риску. Мини-инсульт также известен как транзиторная ишемическая атака (ТИА).
К другим неконтролируемым факторам риска относятся:
Инсульт случается внезапно, часто без предупреждения. Когда симптомы действительно возникают, они различаются в зависимости от того, какая часть мозга поражена.
Общие симптомы
К наиболее частым симптомам инсульта относятся:
Эмболический инсульт не вызывает каких-либо уникальных симптомов.Симптомы могут широко варьироваться от человека к человеку, от инсульта до инсульта.
Мышечные симптомы
Мышечные симптомы могут включать:
Когнитивные симптомы
Когнитивные симптомы могут включать:
Другие симптомы
К другим симптомам относятся:
Эти симптомы обычно начинаются внезапно. Если вы заметили явное начало любого из этих симптомов, немедленно позвоните в службу 911 или в местную службу экстренной помощи. Они могут проанализировать ваши симптомы и назначить лечение.
Существует простая аббревиатура, которая поможет вам определить, есть ли у кого-то инсульт. Если вы думаете, что у кого-то случился инсульт, действуйте БЫСТРО.
Эмболический инсульт — опасное для жизни состояние. На счету каждая секунда. Приток крови к мозгу необходимо восстановить как можно быстрее. Ваш врач может сделать это с помощью пероральных или внутривенных препаратов для разрушения тромбов. Они также могут использовать катетер для доставки лекарств прямо в мозг или для удаления сгустка.
В 2018 году Американская кардиологическая ассоциация (AHA) и Американская ассоциация по инсульту (ASA) обновили свои рекомендации по лечению инсульта.Препараты для разрушения тромбов можно вводить в течение 4,5 часов после первых симптомов инсульта. Механическое удаление сгустка, также известное как механическая тромбэктомия, может выполняться в течение 24 часов после первого появления симптомов инсульта.
Ваш врач может также использовать один из следующих методов визуализации для проверки и лечения инсульта:
- Компьютерная томография. Компьютерная томография использует серию рентгеновских снимков, чтобы более детально показать кровеносные сосуды шеи и мозга.
- МРТ . В этом тесте используются радиоволны для обнаружения любой ткани мозга, поврежденной в результате инсульта или кровоизлияния в мозг.
- УЗИ сонных артерий. Используя подробные изображения, это способ увидеть ваш кровоток и изобразить любые жировые отложения в сонных артериях.
- Церебральная ангиограмма. Этот тест включает введение катетера через небольшой разрез в сонную или позвоночную артерию. Оттуда ваш врач может получить подробный обзор артерий в вашей шее и головном мозге.
- Эхокардиограмма. На эхокардиограмме используются звуковые волны для определения местоположения любых сгустков крови, которые могли попасть из вашего сердца в мозг.
Ваш врач может также провести анализы крови, чтобы определить:
Понимание этих факторов может помочь составить план лечения.
Чтобы предотвратить повторные инсульты, хирург может открыть артерии, суженные бляшкой. Эта процедура называется каротидной эндартерэктомией. Ваш врач может также использовать стенты, чтобы держать артерию открытой.
После того, как кризис инсульта прошел, лечение направлено на восстановление сил и восстановление утраченных функций. Конкретные методы лечения будут зависеть от пораженной области вашего мозга и степени повреждения.
Вам, вероятно, понадобится постоянное амбулаторное лечение, лекарства и тщательное наблюдение в течение некоторого времени после инсульта. Если вы не можете позаботиться о себе, возможно, вам подойдет стационарное реабилитационное учреждение или программа.
Инсульт может иметь длительные последствия для вашего здоровья.Возникли ли у вас какие-либо осложнения, зависит от тяжести инсульта и пораженной части мозга.
Общие осложнения включают:
Инсульт также может привести к следующим состояниям:
Качество вашей жизни после инсульта будет зависеть от степени повреждения. Если вы потеряли функцию, вы можете обратиться к группе специалистов, чтобы восстановить ее.
Ваш риск повторения инсульта наиболее высок сразу после инсульта.Со временем он уменьшается. По оценкам исследования 2011 года, около 3 процентов людей, перенесших инсульт, перенесут инсульт в течение 30 дней. По оценкам исследователей, около 11 процентов перенесут еще один инсульт в течение одного года, а около 26 процентов — в течение пяти лет.
Риск серьезной инвалидности, комы или смерти увеличивается с каждым инсультом.
Зная свой уровень риска, вы можете предотвратить инсульт в будущем, особенно если вы принимаете другие профилактические меры.
Регулярно посещайте врача, если у вас высокий уровень холестерина, диабет или хроническое аутоиммунное заболевание.Наблюдение за своим состоянием и следование рекомендациям врача может помочь предотвратить или ограничить возможные осложнения инсульта.
Вы можете еще больше предотвратить инсульт, ведя здоровый образ жизни:
Эмболия — обзор | Темы ScienceDirect
Поражения миокарда и камеры сердца
Инфаркт миокарда и болезнь коронарной артерии
Системная эмболия клинически проявляется примерно у 3% (от 0,6% до 6,4%) пациентов с острым инфарктом миокарда. 2, 51, 192, 193 Большинство клинически обнаруживаемых эмболов вовлекают головной мозг. Большинство инсультов, возникающих у пациентов с острым инфарктом миокарда, вызваны эмболизацией тромбов, образующихся в левом желудочке, но некоторые инсульты вызваны тромбами левого предсердия, гипотонией и экстракраниальной окклюзионной болезнью сосудов. Тромбоз коронарной артерии может вызвать увеличение количества реагентов острой фазы, включая белки коагуляции сериновой протеазы. Венозные тромбозы и окклюзия атеростенотических краниоцервикальных артерий развиваются в дни и недели после инфаркта миокарда из-за этой гиперкоагуляции.
Риск инсульта и тромбообразования зависит от локализации инфаркта (передняя часть с повышенным риском) и размера инфаркта. В исследовании GISSI-3 частота тромбов ЛЖ среди пациентов с передним инфарктом увеличилась почти до 18% для пациентов с фракцией выброса ЛЖ менее 40% по сравнению с менее чем 10% пациентов с более высокой фракцией выброса. 194 Соответствующая частота инфарктов не передних отделов составляет от 1,8% до 5,4%. 51, 194–197 Большинство тромбов формируется на апикальной стенке левого желудочка в областях пониженной сократимости желудочков.Настенные тромбы чаще образуются у пациентов с трансмуральными и большими передними инфарктами миокарда, чем у пациентов с небольшими инфарктами. Области пониженной сократимости желудочков, низкой фракции выброса и развития аневризмы левого желудочка предрасполагают к образованию тромба. На рис. 9-11 показан большой тромб в левом желудочке пациента, недавно перенесшего инфаркт миокарда со смертельным исходом.
Сердечные тромбы часто развиваются в течение первых 3 дней после инфаркта миокарда, особенно у пациентов с большими инфарктами, но могут развиться позже.При использовании серийного TTE обнаруживается, что большинство тромбов развивается в течение первых двух недель после инфаркта (в среднем от 5 до 6 дней). 198–200 Хотя у некоторых пациентов развивается новый тромб ЛЖ, чаще всего это связано с ухудшением систолической функции ЛЖ. 200, 201 Подвижность и выпячивание тромба связаны с повышенным риском инсульта. 202
Системная эмболизация происходит в среднем через 14 дней после инфаркта миокарда и редко возникает через 4–6 недель. 203 Антикоагулянты снижают частоту инсульта у пациентов с острым инфарктом миокарда. Среди 999 пациентов с острым инфарктом миокарда кратковременное лечение варфарином в течение 28 дней снизило частоту инсульта (0,8% против 3,8% в контрольной группе без антикоагуляции, P <0,001). 204
Области пониженного сокращения желудочков и явных аневризм желудочков часто сохраняются после острого инфаркта миокарда. В исследовании хирургии коронарной артерии (CASS), 7.6% пациентов имели ангиографически определяемые аневризмы левого желудочка. 205 Хотя аневризмы относительно распространены, а внутри аневризмы часто образуются тромбы на стенках, риск инсульта относительно невелик и составляет примерно 5%. 206 Риск инсульта у пациентов с нарушением функции левого желудочка после инфаркта миокарда является значительным. В одном исследовании с участием 2231 пациента с дисфункцией левого желудочка после острого инфаркта миокарда, наблюдавшихся в среднем 42 месяца, 103 пациента (4.6%) развились инсульты. 207 Пациенты с фракцией выброса менее 28% подвергались наибольшему риску, и на каждое абсолютное уменьшение фракции выброса левого желудочка на 5% риск инсульта увеличивался на 18%. 207
У некоторых пациентов с эмболией головного мозга неожиданно обнаруживаются тромбы в левом желудочке. Эти тромбы чаще всего обнаруживаются с помощью TTE, чувствительность и специфичность которого, по сообщениям, превышают 90%. 51, 208–210 Использование внутривенных эхоконтрастов может помочь в различении апикальных трабекул и тромбов. 51 Хотя сообщалось об обнаружении апикальных тромбов ЛЖ, 195 частая неспособность ЧВЭ визуализировать истинную верхушку ЛЖ делает ТЭЭ менее подходящим визуализирующим тестом при подозрении на апикальные тромбы ЛЖ. Отсроченное усиление сердечного магнитного резонанса может быть лучше, чем TTE и TEE для выявления тромбов левого желудочка.
Некоторые пациенты с тромбами левого желудочка не имеют в анамнезе острого инфаркта миокарда, и поражения полости сердца могут быть ошибочно приняты за миксомы или другие опухоли сердца.Последовательная эхокардиография показывает, что эти тромбы могут постепенно регрессировать или внезапно исчезнуть, 4 часто без развития неврологических или других симптомов эмболии. Тромбообразование, спонтанный эндогенный фибринолиз и фрагментация тромбов — это динамические процессы. Тромболитическое лечение пациентов с сердечными тромбами представляет собой теоретический риск фрагментации больших тромбов на части, которые могут эмболизировать и вызвать инсульт, инфаркт миокарда и системную эмболию.Во время антикоагуляции тромбы могут исчезнуть без симптомов или признаков эмболии.
Миокардиопатии
Состояния, поражающие эндокард и миокард, способствуют образованию сердечных тромбов стенокардии и системной эмболии и эмболии головного мозга. Тремя наиболее важными факторами, определяющими образование тромба, являются (1) поражение поверхности эндокарда, (2) сократимость желудочков, кровоток и паттерны выброса в желудочки и (3) активация тромбоцитов и системы свертывания крови.Среди трех категорий кардиомиопатий — дилатированной, рестриктивной и гипертрофической — образование тромбов и эмболия стенокардии наиболее распространены среди дилатированных кардиомиопатий. Образование внутрижелудочковых тромбов усиливается застоем крови и потерей нормальной субэндокардиальной трабекуляции. Сеть субэндокардиальных трабекул функционирует как множество небольших отделов, которые создают высокие уровни силы внутри желудочка, выталкивая кровь от поверхности эндокарда. 211
Такие разнообразные состояния, как мышечные дистрофии, амилоидоз сердца, перипартальная кардиомиопатия, болезнь Фабри, связанная с кокаином кардиомиопатия, несращение миокарда и кардиосаркоидоз, являются источниками эмболии сердечного происхождения.Морбидное ожирение также связано с миокардиопатией. 211a Недавно японские исследователи и другие исследователи описали миокардиопатию, связанную с эмоциональным дистрессом, которую называют кардиомиопатией Такоцубо. 211b, 211c Такоцубо — японское название ловушки для осьминога в форме ампулы. Это название было применено к кардиомиопатии, потому что острый эмоциональный стресс и травма вызывают характерное апикальное раздувание сердца, распознаваемое при эхокардиографии, которое напоминает ловушку для японских осьминогов.Как и другие заболевания сердечной мышцы, кардиомиопатия такоцубо иногда является источником эмболии головного мозга.
У пациентов с кардиомиопатией настенные тромбы образуются в основном в пределах carneae trabeculae около верхушки сердца. У некоторых пациентов с кардиомиопатиями развивается фибрилляция предсердий, что еще больше увеличивает частоту эмболий. Эмболия редко встречается у пациентов с гипертрофической кардиомиопатией, если у них не развивается фибрилляция предсердий.
Сердечные миксомы и другие опухоли
Первичные сердечные опухоли встречаются редко, менее 0.03% аутопсийных исследований, с миксомами, составляющими почти 60% этих поражений. 212 Хотя опухоли сердца редки, они являются важной причиной эмболии головного мозга. Миксомы — самая распространенная опухоль сердца. Миксомы — это гистологически доброкачественные опухоли, которые чаще всего обнаруживаются в теле ЛП и прикрепляются к средней части межпредсердной перегородки на краю овальной ямки, но некоторые происходят из задней или передней стенки предсердия или ушка предсердия. 213 На рис. 9-12 показан TEE, который показывает типичную миксому левого предсердия, прикрепленную к межпредсердной перегородке.Приблизительно 75% расположены в ЛП, а от 15% до 20% — в правом предсердии. 213 Приблизительно от 6% до 8% миксом обнаруживаются в желудочках, поровну разделенных между левым и правым желудочками. 213 Миксомы редко возникают из сердечных клапанов. Описаны биатриальные миксомы, и в этом случае опухоль обычно проецируется в контралатеральное предсердие через PFO. Миксомы выходят из прикрепления эндокарда в камеры сердца. Миксомы чаще всего обнаруживаются у пациентов в возрасте от 30 до 60 лет; женщины страдают немного больше, чем мужчины, и есть случаи семейного возникновения миксом.
Эмболия встречается у 30–50% пациентов с миксомами сердца. 213, 214 Большинство эмболов возникает из ЛП и попадает в мозг или системные органы. Подвижность миксом больше связана с вероятностью эмболии, чем с размером опухоли. 214a Иногда миксомы правого предсердия вызывают системную эмболию в присутствии PFO. На поверхности миксом обычно образуются как белые, так и красные тромбы. Эмболы состоят из фрагментов опухоли, частиц тромбов или того и другого.
Иногда у пациентов с эмболами головного мозга из миксом возникают субарахноидальные или внутримозговые кровоизлияния. Кровотечение связано с развитием геморрагического инфаркта или разрыва аневризмы. Эмболия ткани миксомы на стенку артерий головного мозга вызывает аневризмы, идентичные микотическим аневризмам, обнаруживаемым у пациентов с бактериальным эндокардитом. Обычно аневризмы относительно небольшие, множественные и располагаются на периферических ветвях артерий головного мозга. Некоторые аневризмы довольно большие.Периферическое расположение аневризм у пациентов с миксомами и эндокардитом отличается от того, которое обычно обнаруживается у пациентов с мешковидными («ягодными») аневризмами. После первоначального эмболического события может развиться замедленная прогрессирующая ишемия головного мозга и увеличение аневризм. Хотя замедленный рост и разрыв аневризм и метастатический рост опухоли действительно происходят, их частота невысока. В обзоре 35 пациентов, наблюдаемых в клинике Mayo после хирургического удаления миксом предсердий, ни у одного из них не было последующих отсроченных неврологических событий, связанных с их миксомами. 215 Рецидивирующие опухоли сердца после операции могут, однако, привести к рецидивирующей эмболизации.
Папиллярные фиброэластомы — это еще один тип опухоли сердца, который часто приводит к эмболии головного мозга. 214, 216–219, 219a Поражения состоят из множества сосочковых валиков, которые исходят от бессосудистого фиброколлагенового ядра, прикрепленного короткой ножкой к эндотелию. Эти опухоли обычно представляют собой очень сферические, высокомобильные опухоли на ножке, чаще всего локализующиеся на аортальных или митральных клапанах.Реже они обнаруживаются на эндокардиальных поверхностях. Эхокардиографически папиллярные фиброэластомы выглядят пестрыми с эхолотными пятнами по краям. 219 Эти опухоли классически не связаны с клапанной дисфункцией, но они могут быть источником системной эмболизации из-за миграции тромба с поверхности опухоли 219 или эмболизации опухоли. 216 Стенокардия и коронарная ишемия вызываются эмболией коронарных артерий. Множественные инфаркты головного мозга обычно возникают до постановки диагноза с помощью эхокардиографии.
И TTE, и TEE очень чувствительны при обнаружении миксом и папиллярных фиброэластом, хотя TEE может предоставить более точные анатомические детали, такие как место прикрепления, и у некоторых пациентов может помочь дифференцировать эти опухоли от тромбов. 51 Рабдомиомы часто бывают множественными, возникают из миокарда желудочков и выступают в полость желудочка. Туберозный склероз и нейрофиброматоз предрасполагают к развитию сердечных рабдомиом.
Эмболы часто состоят из фрагментов опухоли.Теоретически белые очаги тромбоцитов-фибрина могут развиваться на поверхности и в щелях опухолей сердца, как и красные эритроцитарно-фибриновые тромбы. По этой причине агенты, влияющие на агрегацию и функцию тромбоцитов, и стандартные антикоагулянты могут иметь некоторый терапевтический эффект, но исследований их применения у пациентов с миксомами или другими новообразованиями сердца не проводилось. Единственное окончательное лечение — хирургическое вмешательство.
Mayfield Brain & Spine, Цинциннати, Огайо
Обзор
Думайте об инсульте как о «мозговом приступе » — это неотложная ситуация! При появлении симптомов немедленно звоните 911; каждая минута на счету.Инсульт возникает, когда мозг лишен кровоснабжения. Без кислорода клетки мозга умирают. В зависимости от пораженной области у человека могут быть проблемы с речью, ходьбой, зрением или мышлением. Инсульт может привести к необратимому повреждению мозга или смерти. Если инсульт вызван сгустком крови, для восстановления кровотока можно использовать препараты для разрушения тромбов или извлекающее устройство.
Кровоснабжение головного мозга
Чтобы понять инсульт, полезно знать, как кровь циркулирует в головном мозге (см. Анатомия мозга).Кровь перекачивается из сердца и переносится в мозг по двум парным артериям, внутренним сонным артериям и позвоночным артериям (рис. 1). Внутренние сонные артерии питают передние (передние) области, а позвоночные артерии снабжают задние (задние) области мозга. Пройдя через череп, правая и левая позвоночные артерии соединяются вместе, образуя единую базилярную артерию. Базилярная артерия и внутренние сонные артерии соединяются друг с другом в кольце в основании мозга, которое называется Уиллисовым кругом.Средняя мозговая артерия — это артерия, наиболее часто блокируемая во время инсульта.
Рисунок 1. Инсульт — это внезапное прекращение кровоснабжения головного мозга. Чаще всего при инсульте блокируется средняя мозговая артерия. Внутренние сонные артерии образуют переднее (зеленое) кровообращение, а позвоночные / базилярные артерии обеспечивают задний (красный) кровообращение головного мозга. Две системы соединяются в Уиллисовском круге (круг).Что такое инсульт?
Инсульт — это внезапное нарушение кровоснабжения головного мозга.Большинство инсультов вызвано внезапной закупоркой артерии (ишемический инсульт). Другие инсульты вызваны кровотечением в ткани мозга при разрыве кровеносного сосуда (геморрагический инсульт). Последствия инсульта зависят от степени тяжести и от того, какая область головного мозга повреждена. Инсульт может вызвать внезапную слабость, потерю чувствительности или трудности с речью, зрением или ходьбой. Поскольку разные части мозга контролируют разные области и функции, обычно поражается область, непосредственно окружающая инсульт.Смертность от геморрагических инсультов намного выше, чем от ишемических инсультов.
Ишемический инсульт — (наиболее часто — 87% случаев) вызывается закупоркой артерии тромбом (тромбом) или закупоркой кровеносных сосудов из-за атеросклероза (затвердевания артерий). При атеросклерозе холестериновые бляшки откладываются внутри стенок артерий, сужая внутренний диаметр артерии (рис. 2А). По мере сужения артерии в мозг поступает меньше крови, а кровяное давление повышается, чтобы удовлетворить потребности организма.Обычно гладкая внутренняя стенка артерии покрыта бляшками, в результате чего клетки крови накапливаются и образуются сгустки (рис. 2В). Скопление сгустка обычно происходит в крупных кровеносных сосудах шеи и основания головного мозга.
Рисунок 2. Типы инсульта включают: A) ишемический инсульт из-за накопления атеросклеротических бляшек, B) эмболический инсульт из-за сгустков крови, которые прилипают к бляшкам и отламываются, C) геморрагический инсульт из-за кровотечения в субарахноидальное пространство и D) внутримозговое кровоизлияние из-за разрывов крошечных сосудов из-за гипертонии.Эмболический инсульт — возникает, когда сгусток отрывается от стенки артерии, он становится эмболом, который может двигаться дальше по кровотоку и блокировать меньшую артерию. Эмболы обычно исходят из сердца, где различные заболевания вызывают образование сгустков.
Геморрагический инсульт — (реже — 13% случаев) вызван разрывом или утечкой артерии внутри или вокруг мозга. Это может произойти при разрыве ослабленного кровеносного сосуда, в результате чего кровь попадает в пространство, окружающее мозг.Это называется субарахноидальным кровоизлиянием (САК). Это может быть вызвано разрывом аневризмы (рис. 2С), артериовенозной мальформацией (АВМ) или травмой головы.
Кровотечение в самой мозговой ткани, известное как внутримозговое кровоизлияние (ICH), в первую очередь вызвано гипертонией (рис. 2D). Гипертония — это повышение артериального давления, которое может вызвать разрыв крошечных артерий внутри мозга.
Каковы симптомы?
Симптомы инсульта могут возникать по отдельности или в комбинации и могут длиться от нескольких минут до нескольких часов.Если вы или кто-то из окружающих замечаете один или несколько из этих предупреждающих знаков, немедленно обратитесь за медицинской помощью. Плохая осведомленность общественности о признаках инсульта и факторах риска ограничивает эффективное вмешательство и профилактику инсульта. Даже если симптомы инсульта исчезнут, они являются четким предупреждением о том, что может последовать более крупный инсульт.
- Внезапная слабость или онемение лица, руки или ноги, обычно с одной стороны тела
- Затруднения при разговоре или понимании языка
- Снижение или нечеткость зрения в одном или обоих глазах
- Внезапная сильная головная боль
- Необъяснимая потеря равновесия или головокружение
Если вы заметили признаки инсульта, подумайте «БЫСТРО» и сделайте следующее:
- Лицо. Попросите человека улыбнуться. Одна сторона лица обвисает?
- Оружие. Попросите человека поднять обе руки. Одна рука опускается вниз? Или одна рука не может поднять?
- Выступление. Попросите человека повторить простую фразу. Его речь невнятная или странная?
- Время. Если вы заметили какой-либо из этих знаков, немедленно позвоните в службу экстренной помощи. Отметьте время, когда симптомы впервые проявились.
Транзиторные ишемические атаки (ТИА)
Иногда инсультам предшествуют мини-инсульты, называемые транзиторными ишемическими атаками (ТИА), которые длятся от нескольких минут до нескольких часов.ТИА возникают, когда приток крови к мозгу временно прерывается, а затем восстанавливается. Симптомы полностью исчезают, и человек приходит в норму. TIA — важный предупреждающий знак. Возможно проведение нескольких ТИА до того, как произойдет более крупный инсульт.
Каковы причины?
Факторы риска, которые нельзя изменить
- Возраст — с возрастом вероятность инсульта увеличивается.
- Пол — мужчины более подвержены инсульту, чем женщины.
- Раса — Афроамериканцы сталкиваются с вдвое большим риском инсульта, чем кавказцы, в то время как латиноамериканцы с большей вероятностью перенесут инсульт в более молодом возрасте, чем неиспаноязычные европеоиды.
Факторы риска, которые вы можете изменить
- Высокое кровяное давление (гипертония) — это наиболее доминирующий фактор риска инсульта, который легче всего изменить. Регулярно проверяйте свое кровяное давление и держите его под контролем.
- Курение — употребление табака удваивает риск инсульта. Если вы курите, бросьте.
- Вес. Избыточный вес предрасполагает к высокому холестерину, высокому кровяному давлению и диабету, которые увеличивают риск инсульта. Если у вас избыточный вес, измените свой рацион и ограничьте потребление жирной пищи.
- Диабет — делает людей предрасположенными к сердечно-сосудистым заболеваниям, которые могут привести к инсульту. Если у вас диабет, держите его под контролем.
- Предыдущий инсульт или ТИА — увеличивает риск повторного инсульта. Некоторые лекарства могут снизить риск инсульта при регулярном приеме.
- Болезнь сердца — сердечные заболевания, особенно фибрилляция предсердий (нерегулярное сердцебиение), повышают риск инсульта. Некоторые лекарства могут снизить риск при регулярном приеме.
Как ставится диагноз?
Когда человека доставят в отделение неотложной помощи с очевидным инсультом, врач узнает как можно больше о симптомах пациента, текущих и предыдущих медицинских проблемах, текущих лекарствах и семейном анамнезе.Врач также проведет медицинский осмотр. Если пациент не может общаться, члена семьи или друга попросят предоставить эту информацию. Диагностические тесты используются, чтобы помочь врачам определить причину и как лечить инсульт.
Люмбальная пункция — это инвазивная процедура, при которой полая игла вводится в субарахноидальное пространство позвоночного канала для обнаружения крови в спинномозговой жидкости (CSF). При подозрении на геморрагический инсульт врач может провести люмбальную пункцию.
Компьютерная томография (КТ) — это сканирование , выполняемое как при ишемическом, так и при геморрагическом инсультах. КТ — это безопасный, неинвазивный рентгеновский снимок, который показывает анатомические структуры головного мозга, а также наличие кровотечения в мозгу или вокруг него. КТ-ангиография включает инъекцию контрастного вещества в кровоток, что позволяет врачам просматривать артерии головного мозга и находить закупорки.
Ангиограмма — это инвазивная процедура, при которой катетер вводится в артерию и проходит через кровеносные сосуды в мозг.После того, как катетер установлен, в кровоток вводится контрастный краситель и выполняются рентгеновские снимки. Этот тест используется для диагностики и определения местоположения аневризм и АВМ.
Магнитно-резонансная томография (МРТ) — это сканирование и неинвазивный тест, в котором используются магнитное поле и радиочастотные волны для получения подробного изображения мягких тканей мозга. МРА (магнитно-резонансная ангиограмма) — это аналогичный тест, который позволяет врачам не только просматривать мягкие ткани, но и исследовать кровеносные сосуды в головном мозге.
Какие методы лечения доступны?
Лечение инсульта зависит от того, диагностирован ли у пациента ишемический или геморрагический инсульт. В любом случае человек должен немедленно попасть в больницу, чтобы лечение подействовало.
Ишемический инсульт видов лечения можно разделить на неотложную терапию, направленную на устранение закупорки, и профилактическую терапию для предотвращения инсульта.
Экстренные действия
- Препараты, разрушающие тромб (tPA)
- Устройства для извлечения сгустков
Профилактические процедуры
- Разжижители крови
- Ангиопластика / стенты
- Каротидная эндартерэктомия
Лечение геморрагического инсульта направлено на остановку кровотечения.
Препараты для разрушения тромбов
Тромболитические препараты для разрушения тромбов помогают восстановить кровоток, растворяя тромб, блокирующий артерию. Наиболее распространенным препаратом, разрушающим тромбы, является тканевой активатор плазминогена, или сокращенно tPA. TPA — это естественный фермент, который растворяет сгустки в организме. Врачи вводят дополнительный tPA в кровоток, чтобы ускорить этот процесс. Чтобы быть эффективным, tPA (Activase) следует вводить как можно быстрее.Пациенты, которые получали tPA в течение 3-4 часов после появления симптомов инсульта, имели как минимум на 33% больше шансов выздороветь после инсульта с небольшой инвалидностью или без нее через 3 месяца [1,2].
TPA также может быть доставлен прямо в место сгустка с помощью процедуры, называемой внутриартериальным тромболизисом. В этом методе препарат tPA не должен проходить через все ваше тело, прежде чем достигнет сгустка. Эту процедуру во время ангиограммы проводит врач, называемый нейроинтервенционистом. Очень маленький катетер вводится в артерию в паху и направляется по кровотоку до головного мозга, где находится сгусток.Затем высвобождается лекарство tPA для растворения сгустка. Врач также проталкивает катетер вперед и назад через сгусток, чтобы помочь его разрушить.
Устройства для извлечения сгустков
Большие сгустки крови, которые блокируют крупные артерии, питающие мозг, могут не открываться достаточно быстро с tPA. Исследования инсульта показали, что эти более крупные закупорки не так часто реагируют на это лекарство, даже если его вводят быстро. Новые устройства, известные как «устройства для тромбэктомии», предназначены для захвата сгустка, блокирующего артерию, и его вытягивания, оставляя артерию открытой.Нейроинтервационалист (также называемый нейроэндоваскулярным хирургом) выполняет процедуру во время ангиограммы. Катетер вводят в артерию в паху, а затем проводят через кровеносные сосуды до закупорки. Для захвата и удаления сгустка можно использовать два разных устройства (рис. 3).
- Ретривер стента (или «стентривер») представляет собой трубку из проволочной сетки, похожую на стент, которая прикрепляется к длинной проволоке.Когда трубка открывается в закупоренной артерии, сгусток застревает в сетке. Затем врач вытягивает сетку с помощью длинной проволоки, вытягивая ею сгусток.
- Аспирационный катетер похож на пылесос, который прикреплен к специальному отсасывающему устройству и используется для отсасывания сгустка.
Исследования показали, что каждое из этих устройств с большей вероятностью откроет заблокированную артерию, чем одно лекарство, разрушающее тромбы, и что пациенты с инсультом крупных артерий с большей вероятностью поправятся при таком лечении.Удаление сгустка может быть эффективным через 6 часов после начала инсульта [3]. Совсем недавно испытания показали, что для небольшой группы пациентов, которые просыпаются с симптомами инсульта или спустя от 6 до 24 часов после начала, извлечение сгустка все еще может быть эффективным. Если специальная визуализация показывает, что территория инсульта мала, удаление сгустка может предотвратить развитие инсульта в более крупных размерах и в более тяжелой форме [4]. Тем не менее, чем раньше начнется лечение, тем лучше.
Разжижители крови
Антикоагулянты («разжижители крови»), такие как варфарин, и антиагреганты, такие как аспирин, тиклопидин, дипридамол или клопидогрель, влияют на способность крови к свертыванию и могут играть важную роль в предотвращении инсульта.
Ангиопластика
Ангиопластика используется для открытия кровеносных сосудов, суженных или заблокированных образованием бляшек при атеросклерозе. Нейроинтервационалист проводит процедуру во время ангиограммы. Катетер вводят в артерию в паху, а затем проводят через кровеносные сосуды к образованию бляшек. Врач проводит катетер по кровотоку, наблюдая за рентгеноскопическим (разновидностью рентгеновского) монитором. После того, как катетер установлен правильно, надувается баллон, чтобы прижать бляшки к стенке и открыть артерию для восстановления кровотока (рис.4).
Каротидная эндартерэктомия
Иногда бляшки слишком велики для лечения с помощью ангиопластики, и бляшки необходимо удалить хирургическим путем.Обычно бляшки образуются на общих сонных артериях шеи, где разветвляются внутренняя и внешняя сонные артерии. Если сонная артерия заблокирована более чем на 70%, операция эндартерэктомии может снизить риск инсульта на 65% [5]. Через разрез на шее открывается сонная артерия и удаляется бляшка для восстановления кровотока (рис. 5).
Восстановление
Умственные и физические недостатки каждого человека уникальны. Человек, перенесший небольшой инсульт, может испытывать лишь незначительные нарушения, такие как слабость руки или ноги, в то время как человек, перенесший более сильный удар, может остаться парализованным с одной стороны или потерять способность говорить. Некоторые недостатки могут исчезнуть со временем с помощью лечения и терапии. Процесс восстановления длится долго, и восстановление функции может занять месяцы или годы. Специалисты по реабилитации могут помочь составить план лечения и помочь близким понять потребности пациента в помощи в повседневной жизни.
- Афазия , , вызванная повреждением языкового центра мозга, представляет собой полную или частичную потерю способности понимать или использовать слова. Некоторые люди быстро и полностью выздоравливают от афазии после инсульта. У других могут быть постоянные проблемы с речью и языком, которые могут варьироваться от проблем с поиском слов до неспособности говорить. У некоторых людей возникают проблемы с пониманием того, что говорят другие, или с чтением, письмом или математикой.В других случаях у кого-то могут быть проблемы с разговором, но он может понимать, что говорят другие.
- Апраксия — это неспособность контролировать свои мышцы, делать движения нескоординированными и резкими.
- Дизартрия — это потеря контроля над мышцами лица и рта. Голос человека может казаться невнятным, приглушенным или хриплым. Рот может отвиснуть на одну сторону лица из-за мышечной слабости. Упражнения могут укрепить эти мышцы.
- Дисфагия — это затруднение глотания, затруднение еды и питья и опасность удушья.Упражнения для языка и губ могут помочь людям восстановить контроль.
- Паралич — это потеря мышечной функции и чувствительности в определенной области тела.
- Гемипарез — это мышечная слабость на одной стороне тела. Улучшение осанки, диапазона движений и силы может помочь людям восстановить контроль.
- Гемианопсия — потеря зрения в половине поля зрения.
Предотвращение повторного инсульта
Связь между здоровьем сердечно-сосудистой системы и инсультом неразрывна.Из 700 000 инсультов, которые ежегодно переносятся в Соединенных Штатах, около 200 000 — это повторяющиеся приступы. Если вы в группе риска:
- Принимайте лекарства каждый день в соответствии с указаниями. Ваши лекарства помогают разжижать кровь и предотвращают образование тромбов.
- Придерживайтесь здоровой диеты, состоящей из продуктов с низким содержанием жира, холестерина и соли.
- Контролируйте свое кровяное давление.
- Бросить курить.
- Регулярно занимайтесь спортом.Вы почувствуете себя хорошо, избавитесь от депрессии и укрепите мышцы.
- Высыпайтесь и снимайте стресс.
- Ограничьте употребление алкоголя. Употребление алкоголя может быть рискованным, если вы принимаете определенные лекарства. Поговорите со своим врачом.
- Расскажите о своих чувствах. Внезапные перепады настроения и депрессия — обычное явление, которые со временем проходят. Группа поддержки или консультант могут помочь вам и вашей семье.
Клинические испытания
Клинические испытания — это научные исследования, в ходе которых новые методы лечения — лекарства, средства диагностики, процедуры и другие методы лечения — тестируются на людях, чтобы убедиться, что они безопасны и эффективны.Постоянно проводятся исследования по повышению уровня медицинского обслуживания. Информацию о текущих клинических испытаниях, включая соответствие критериям, протокол и места проведения, можно найти в Интернете. Исследования могут спонсироваться Национальными институтами здравоохранения (см. Clinicaltrials.gov), а также частными промышленными и фармацевтическими компаниями (см. Centerwatch.com).
Источники и ссылки
Если у вас есть дополнительные вопросы, свяжитесь с Mayfield Brain & Spine по телефону 800-325-7787 или 513-221-1100.
Источники
- Тканевый активатор плазминогена при остром ишемическом инсульте. N Engl J Med 333: 1581-7, 1995.
- Раннее лечение инсульта связано с лучшими результатами: исследование инсульта NINDS rt-PA. Неврология 55: 1649-55, 2000
- Рандомизированное исследование интраартериального лечения острого ишемического инсульта, N Engl J Med, 372: 11-20, 2015
- Тромбэктомия через 6–24 часа после инсульта с несоответствием между дефицитом и инфарктом, N Engl J Med, 378: 11-21, 2018
- Благоприятный эффект каротидной эндартерэктомии у пациентов с симптомами и стенозом сонной артерии высокой степени.N Engl J Med 325: 445-53, 1991.
Ссылки
Национальная ассоциация инсульта www.stroke.org
Американская ассоциация инсульта www.strokeassociation.org
www.strokecenter.org
Фонд аневризмы мозга www.bafound.org
Глоссарий
аневризма: выпуклость или ослабление артериальной стенки.
ангиопластика : повторное открытие суженного или заблокированного кровеносного сосуда путем надувания баллонного катетера изнутри артерии.
атеросклероз : дегенеративное заболевание артерий, при котором на внутренних стенках образуются жировые бляшки и рубцовая ткань, препятствующие свободному току крови.
артериовенозная мальформация (АВМ) : аномалия кровеносных сосудов, при которой артерии шунтируются непосредственно в вены без промежуточного капиллярного русла.
эмболы : сгусток крови или другое вещество, такое как воздух или жир, который переносится кровотоком из другого участка до тех пор, пока не блокирует кровеносный сосуд.
эмболизация: введение материала, спирали или клея в аневризму, чтобы кровь больше не могла проходить через нее.
инфаркт : область мертвой ткани, вызванная блокировкой кровоснабжения.
внутримозговое кровоизлияние (ICH) : кровотечение непосредственно в ткань мозга; может вызвать инсульт.
ишемия : низкое кислородное состояние, обычно из-за нарушения артериального кровоснабжения или недостаточного кровотока, приводящего к гипоксии в тканях.
субарахноидальное кровоизлияние: кровоизлияние в пространство, окружающее мозг; может вызвать инсульт.
тканевый активатор плазминогена (tPA) : тромболитический препарат, способствующий разрушению тромбов, используемый для уменьшения тяжести ишемического инсульта при введении в течение трех часов после начала инсульта; можно вводить внутривенно или через артериальный катетер, но не через рот.
тромб : тромб.
тромболизис : для разрушения или растворения сгустка.
преходящая ишемическая атака (TIA ): «мини-инсульт», вызванный временным прерыванием, а затем восстановлением притока крови к мозгу; не вызывает необратимого повреждения мозга.
обновлено> 4.2018
рассмотрено> Эндрю Рингер, доктор медицины и Райан Такла, доктор медицины, клиника Мэйфилд, Цинциннати, Огайо
Сертифицированная медицинская информация Mayfield материалов написаны и разработаны клиникой Mayfield Clinic. Мы соблюдаем стандарт HONcode в отношении достоверной информации о здоровье.Эта информация не предназначена для замены медицинских рекомендаций вашего поставщика медицинских услуг.
4. Каротидные и вертебробазилярные заболевания
Кровь течет от сердца к мозгу через две большие артериальные системы: сонную и вертебробазилярную артериальную систему. Подавляющее большинство инсультов — как ишемических, так и геморрагических — происходит в той части мозга, которая снабжается кровообращением сонных артерий, по которому кровь направляется в большую часть полушарий головного мозга.
Средняя мозговая артерия, передняя мозговая артерия и глазная артерия — три клинически важных ветви кровообращения сонной артерии . Средняя мозговая артерия снабжает кровью боковую часть коры головного мозга, большую часть базальных ганглиев и части внутренней капсулы. В основании мозга сонная и вертебробазилярная артерии образуют круг сообщающихся артерий, известный как Уиллисовский круг .
Круг Уиллиса
Схематическое изображение Уиллисова круга, показывающее артерии головного мозга и ствол головного мозга.Источник: Wikimedia Commons. Используется с разрешения.
Сонные и позвоночные артерии
Сонные и позвоночные артерии поднимаются вверх через шею и разделяются на ветви, которые снабжают кровью разные части мозга. Источник: NINDS, брошюра по проблемам инсульта, стр. 18.
Передняя мозговая артерия
Медиальная поверхность головного мозга, показывающая области, перфузируемые передней мозговой артерией. Источник: Лорен Робертсон. Используется с разрешения.
Средняя мозговая артерия , которая снабжает кровью боковую поверхность каждого полушария, является самой большой из церебральных артерий и наиболее частой артерией, пораженной инсультом; эмболия — наиболее частая причина закупорки (Slater, 2014).Мужчины страдают от инсульта средней мозговой артерии чаще, чем женщины, при соотношении мужчин и женщин 3: 1 (Slater, 2014).
Поскольку средняя мозговая артерия является областью, наиболее часто поражаемой ишемическим инсультом, его симптомы наиболее известны медицинским работникам: контралатеральная слабость и потеря чувствительности на лице, шее и руке (и, в меньшей степени, в ноге) и гомонимная гемианопсия (потеря половины поля зрения обоих глаз), а также когнитивные нарушения, влияющие на речь, язык и понимание.
Передняя мозговая артерия снабжает медиальную поверхность мозга, а глазная артерия снабжает кровью глаз и прилегающие структуры лица. Глубокие ветви сонной системы также снабжают кровью области мозга ниже коры больших полушарий — базальные ганглии и таламус, вместе иногда называемые экстрапирамидной системой, как отмечалось ранее.
Кровь, проходящая через две позвоночные артерии, соединяется на уровне ствола мозга, образуя базилярную артерию .Вертебробазилярная артерия снабжает кровью заднюю часть полушарий головного мозга, включая затылочные доли и задние части височных долей, мозжечок и ствол мозга. Это называется вертебробазилярным или задним кровообращением .
Нарушения кровообращения сонной артерии
[Дополнительную информацию по этой теме см. В Модуле 15, Когнитивные изменения после инсульта.]
Любимое слово неврологов — «дефицит», обозначающее нарушение или неспособность неврологической функции: потерю речи, потерю языка, потерю памяти, потерю зрения, потерю ловкости, потерю идентичности и множество других недостатков и утрат специфических функций. функция (или факультеты).Для всех этих дисфункций (еще один любимый термин) у нас есть привативные слова любого рода — афония, афемия, афазия, алексия, апраксия, агнозия, атаксия — слова для каждой конкретной нервной или психической функции, которой страдают пациенты, из-за болезни или травмы. , или неспособность развиваться, могут оказаться частично или полностью лишенными.
Оливер Сакс
Человек, принявший свою жену за шляпу
Инсульт в любой из крупных артерий в пределах сонной артерии (средняя мозговая, передняя мозговая и глазная артерия) нарушает высшие когнитивные, моторные и сенсорные процессы.Наиболее распространенные проблемы — афазия, апраксия, агнозия, полу-пренебрежение и другие когнитивные нарушения — возникают в областях мозга, снабжаемых средней церебральной артерией . Аналогичные проблемы могут возникать при окклюзии передней мозговой артерии , и в этом случае нижние конечности и проксимальные отделы верхних конечностей поражаются больше.
Инсульт, возникший в результате закупорки средней мозговой артерии в левой части мозга, может привести к такому типу нарушения речи, который называется афазией .Существуют разные типы афазии, которые обычно определяются поврежденной областью мозга.
Афазия Вернике вызвана повреждением боковой поверхности левой височной доли. Иногда это называют восприимчивой или плавной афазией, потому что пациент свободно говорит, но слова не несут никакого значения. Предложения могут быть длинными и извилистыми — обычно длиннее семи слов.
Районы, связанные с афазией Брока и Вернике
Источник: Wikimedia Commons.
Афазия Брока вызвана повреждением боковой поверхности левой лобной доли. Иногда это называют экспрессивной афазией или афазией без беглости, потому что пациент не может общаться, а предложения короткие и прерывистые — обычно менее семи слов. Глобальная афазия — это комбинация афазии Вернике и Брока, при которой человек не может понимать устное слово или общаться с помощью речи. Тяжелый инсульт может начаться с глобального дефицита, а затем постепенно перейти к меньшему дефициту.
Если повреждение происходит в правой части мозга, речь и понимание обычно не затрагиваются, но возникают другие когнитивные дефициты высокого уровня, включая поведенческие изменения, общее замешательство и расторможенность, непреднамеренное фальсификация информации, дефицит памяти, дефицит внимания, апраксия и т. Д. халатное отношение.
Апраксия — еще одна распространенная когнитивная проблема, вызванная повреждением сонной артерии в результате инсульта. Апраксия — потеря способности организовывать движение или совершать целенаправленное действие.Это нарушение выполнения движений, которое нельзя объяснить слабостью, нарушением координации движений, потерей чувствительности, плохим пониманием языка или дефицитом внимания. Апраксия — это ослабление нисходящей формулировки действия — неспособности поддерживать намерение завершить движение. В результате нервная система легко подвергается влиянию посторонних воздействий — своего рода патологической рассеянности.
Апраксия влияет на все формы жизни, включая речь, письмо, жесты, одежду и все виды повседневной жизни (ADL).Лицам, осуществляющим уход, трудно понять и идентифицировать. Примеры апраксии: взять телефон и начать говорить, не набирая номера, зажег свечу и попытайся выкурить ее, как сигарету, причесать волосы ножом, нанести карандаш на масло для хлеба. Во всех этих примерах мозг приказывает телу выполнить движение, но команда исчезает до того, как движение завершится. Пациент пытается завершить движение, но уже забыл, в чем заключалась задача. Тем не менее, делается попытка выполнить задачу — возможно, путем предположений.
Опыт пациента, перенесшего инсульт
Барбара, 73-летняя женщина, недавно перенесшая инсульт, находится в реабилитационном отделении большого дома престарелых. Ей поставили диагноз тяжелой апраксии, но у нее нет слабости или проблем с подвижностью. Она сидит у кровати и с помощью медсестры пытается одеться. Она берет носок и пытается надеть его на правую ногу. Вместо этого она кладет носок рядом с телефоном.Помощник медсестры в спешке возвращает носок Барбаре и велит ей закончить одеваться. Барбара снова пытается надеть носок на правую ногу, но надевает его на правую руку. Помощник медсестры берет носок и кладет его на ногу Барбаре, думая, что Барбара намеренно отказывается сотрудничать. После того, как она одела Барбару, помощник медсестры сообщает медсестре, что Барбара отказывается сотрудничать и отказывается одеваться.
На самом деле, Барбара не отказывается от сотрудничества и не отказывается следовать инструкциям.Она хочет делать то, что ее просят, но, кажется, не может вспомнить, как что-либо делать. К сожалению, ее апраксия будет проявляться во всех ее действиях — от еды до купания и одевания. Если медсестра понимает природу трудностей Барбары, она может попросить помощи в борьбе с апраксией. Самая очевидная тактика — разбить задачи для Барбары и понять, что она очень быстро забывает, что пытается сделать. Чтобы помочь Барбаре завершить свою повседневную деятельность, необходимо много словесного подкрепления и терпения.
Агнозия — сенсорное расстройство, при котором человек не может распознать объект зрением, осязанием или слухом при отсутствии дефектов сенсорного аппарата этих систем. Человек может касаться, слышать и видеть, но не может распознать или идентифицировать объект. Агнозию обычно проверяют, прося человека идентифицировать серию предметов, которые находятся вне поля зрения в сумке или за перегородкой. Человек с агнозией не сможет назвать объект одним касанием, но сможет идентифицировать объект с помощью зрения.
Анозогнозия (полу-пренебрежение) — сенсорное расстройство, вызванное повреждением теменной доли, при котором человек не осознает противоположную (противоположную) сторону тела, включая половину поля зрения. Это вызывает нарушение схемы тела человека и пространственной ориентации, а также влияет на равновесие и осведомленность о безопасности. Человек часто не осознает, что вторая половина тела существует, и будет отрицать, что что-то не так. Люди с полу-пренебрежением могут игнорировать еду на левой стороне тарелки, входить в объекты в левой половине поля зрения и полностью игнорировать левые конечности.Они могут даже утверждать, что пораженная рука или нога принадлежит другому человеку.
Инсульт в системе кровообращения ACA поражает медиальную поверхность головного мозга. Это может вызвать контралатеральную слабость и потерю чувствительности, прежде всего в ноге. Может быть некоторая слабость в противоположной руке, особенно проксимально. Он поражает нижние конечности больше, чем верхние, что приводит к проблемам с равновесием, походкой и подвижностью. Могут присутствовать поведенческие нарушения и спутанность сознания, нередко бывает недержание мочи.
Небольшой сгусток ( микроэмбол ) в глазной артерии, первой ветви внутренней сонной артерии, может вызвать частичную или полную потерю зрения на один глаз на время от нескольких секунд до минут; это называется временной монокулярной слепотой или amaurosis fugax (мимолетная слепота). Это вызвано временной потерей притока крови к сетчатке и может быть признаком надвигающегося инсульта. Его часто описывают как серый или черный оттенок, который опускается на глаз, или как размытие, затуманивание или помутнение зрения.Сгусток, застрявший в офтальмокартерии, также может привести к внезапной и кратковременной двусторонней симметричной потере зрения в половине полей зрения, что называется гомонимной гемианопсией .
Потеря полей зрения при гомонимной гемианопсии
Пэрис с правой одноименной гемианопсией. Правое поле зрения отсутствует на обоих глазах. Источник: Wikimedia Commons.
Таламические расстройства
После инсульта, поражающего таламус, человек может стать сверхчувствительным к боли.Этот синдром, называемый таламической болью или «центральным болевым синдромом», возникает из-за повреждения спинномозговых путей, которые переносят боль и температурные ощущения от периферии к таламусу. Повреждение этих трактов, называемых спиноталамическими или тригеминоталамическими трактами, приводит к сильной спонтанной боли в частях тела, связанных с поврежденными трактами. Таламическая боль начинается через несколько недель после инсульта и проявляется в виде сильной жгучей боли на той стороне тела, которая была поражена инсультом; оно часто усугубляется кожной стимуляцией.
Боль обычно постоянная, может быть от умеренной до сильной по интенсивности и часто усиливается от прикосновения, движения, эмоций и изменений температуры, обычно от низких температур. Может присутствовать один или несколько типов болевых ощущений, наиболее заметным из которых является жжение. К жжению могут присоединяться ощущения от булавок и иголок; давящая, разрывающая или ноющая боль; и краткие, невыносимые приступы резкой боли, подобной боли, вызванной стоматологическим зондом на обнаженном нерве. У людей может наблюдаться онемение в местах, затронутых болью.Жжение и потеря сенсорных ощущений обычно наиболее сильны в удаленных частях тела, таких как ступни или руки.
Заболевания базальных ганглиев
Помимо боковой поверхности коры головного мозга, средняя мозговая артерия снабжает кровью базальные ганглии. Инсульт, поражающий базальные ганглии, обычно вызывает проблемы с моторным контролем, а не гемипарез. Повреждение обычно вызывает слишком много движений (гиперкинезия) или слишком мало движений (гипокинезия).
Гиперкинезия
Что же тогда противоположно дефициту — избыток или избыток функций? В неврологии нет слова для этого, потому что в ней нет понятия. Функция или функциональная система работает — или нет; это единственные возможности, которые он позволяет. Таким образом, болезнь, которая носит «кипучий» или «продуктивный» характер, бросает вызов основным механистическим концепциям неврологии, и это, несомненно, одна из причин, почему такие расстройства — общие, важные и интригующие, какими бы они ни были — никогда не получали должного внимания.И это уже само по себе говорит о том, что наша основная концепция или видение нервной системы — своего рода машины или компьютера — в корне неадекватна и нуждается в дополнении более динамичными и живыми концепциями.
Оливер Сакс
Человек, принявший свою жену за шляпу
Гиперкинезия — это слишком сильное движение, и хотя наше понимание его причины может быть неясным, у нас есть много слов для описания таких расстройств. Хорея — это гиперкинетическое двигательное расстройство, характеризующееся аритмическими, быстрыми, непроизвольными движениями, которые переходят от одной части тела к другой.Наиболее распространенным типом хореи, не связанной с наркотиками, является хорея Хантингтона. Дистония — это гиперкинетическое двигательное расстройство, характеризующееся непроизвольными движениями, которые являются скручивающими, устойчивыми и повторяющимися. Со временем пораженная часть тела может принять фиксированную позу с вовлечением одного сустава (фокальная дистония), двух суставов (сегментарная дистония) или нескольких суставов (генерализованная дистония).
Атетоз — это гиперкинетическое двигательное расстройство, характеризующееся спонтанными корчащимися движениями кисти, руки, шеи или лица. Поздняя дискинезия — это медленно развивающееся, вызванное лекарствами гиперкинетическое двигательное расстройство, характеризующееся ритмичными нежелательными движениями лица и конечностей, такими как гримаса лица, движения языка и движения пальцами, перекатывающие таблетки. Синдром Туретта характеризуется чрезмерной энергией, тиками, подергиваниями, словесными шумами, компульсивным поведением и гримасами. Это также связано с другими поведенческими расстройствами, такими как синдром дефицита внимания.
Гипокинезия
Гипокинез — слишком малое движение.Болезнь Паркинсона ( paralysis agitans ) является одним из наиболее распространенных гипокинетических двигательных расстройств и характеризуется тремором в состоянии покоя, ригидностью, маскировкой лица, брадикинезией и походкой с мурашками. Болезнь Паркинсона вызывается обширным разрушением части ствола мозга (черной субстанции), которая отвечает за отправку дофамина в базальные ганглии. Хотя болезнь Паркинсона не вызвана инсультом, она упоминается здесь как пример гипокинетического двигательного расстройства.
Нарушения вертебробазилярного (заднего) кровообращения
Напомним, что вертебробазилярная артерия снабжает кровью заднюю часть полушарий головного мозга, включая затылочные доли и задние части височных долей, мозжечок и ствол мозга. Ишемия заднего кровообращения вызывает множество симптомов, которые существенно отличаются от симптомов, обнаруживаемых при инсульте сонной артерии. Если повреждение находится в области ствола мозга, это может быть потеря функции ствола мозга, аномалии черепных нервов (с гемипарезом или без него) или гемисенсорный дефицит.
Если повреждение находится в области мозжечка, можно ожидать появления атаксии, интенционного тремора и гипотонии. Атаксия — нарушение координации движений из-за нарушений во времени, скорости и силе мышечного сокращения. Атаксия вызывает неустойчивую, сильно нескоординированную или «пьяную» походку, потерю равновесия и склонность к падению. Это также влияет на способность оценивать расстояние или масштаб движения, типичным примером которого является перескакивание или недооценка объекта (дисметрия). В результате головокружение, тошнота, рвота и нистагм — частые явления после мозжечкового инсульта.
Намерение или тремор действия — еще один распространенный тип аномальных движений, связанных с повреждением мозжечка . Тремор отсутствует в состоянии покоя (как при болезни Паркинсона), но возникает сразу после начала движения. Например, человек может потянуться за стаканом воды, но не сможет контролировать силу и диапазон движения, особенно в конце движения. Когда вы тянетесь к стеклу, тремор усиливается, и человек может полностью пролететь мимо стекла, дотронуться до стекла со слишком большой силой или слишком быстро поднять его.
Гипотония — снижение сопротивления пассивному растяжению сустава. Мышцы мягкие на ощупь и не имеют нормального тонуса. Гипотонию можно проверить, постучав по рефлексу сухожилия надколенника рефлекторным молотком. Постукивание по сухожилию надколенника обычно приводит к быстрому разгибанию голени, которая останавливается после одного или двух движений. Если имеется повреждение мозжечка, постукивание по сухожилию надколенника заставит нижнюю ногу колебаться 6-7 раз, прежде чем она придет в состояние покоя.Это называется маятниковым колебанием и типично для повреждения мозжечка.
ход | Специалисты-неврологи, P.C.
Инсульт возникает при снижении притока крови к мозгу. Отсутствие кровоснабжения может быть результатом закупорки артерии или разрыва кровеносного сосуда в головном мозге. Инсульт лишает ткань мозга кислорода и питательных веществ, в результате чего клетки мозга умирают. Инсульт требует неотложной медицинской помощи и требует немедленной медицинской помощи.Своевременное лечение может минимизировать повреждение мозга и предотвратить дальнейшие осложнения. Есть две разные категории инсультов: ишемические и геморрагические. Наиболее распространенным типом инсульта является ишемический инсульт, на который приходится примерно 85 процентов всех инсультов. Общие типы ишемического инсульта включают тромботический и эмболический.
Тромботический инсульт
Тромботический инсульт возникает, когда артерия, снабжающая кровью головной мозг, блокируется сгустком крови. Закупорка артерии обычно происходит постепенно.
Эмболический инсульт
Эмболический инсульт, также известный как церебральная эмболия, возникает, когда сгусток крови образуется в другой части тела, отрывается и перемещается по кровотоку в мозг. Сгусток застревает в суженной мозговой артерии, блокируя прохождение крови.
Геморрагический инсульт, другая категория инсульта, вызывается утечкой или разрывом кровеносного сосуда в головном мозге. Это имеет двойной эффект: прекращение кровоснабжения клеток мозга и повышение кровяного давления внутри черепа.Есть два типа геморрагических инсультов.
Внутримозговое кровоизлияние
Внутримозговое кровоизлияние, также известное как кровоизлияние в мозг, возникает, когда кровеносный сосуд в головном мозге разрывается и кровоточит в окружающей мозговой ткани. Клетки мозга за пределами разрыва лишены крови и не могут получать необходимый кислород и питательные вещества, чтобы остаться в живых.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние возникает, когда кровь скапливается в пространстве между мозгом и его слизистой оболочкой, которое называется паутинной оболочкой.Кровотечение возникает при разрыве артерии на поверхности мозга или вблизи нее. Одним из основных симптомов субарахноидального кровоизлияния является внезапная сильная головная боль в затылке.
Признаки и симптомы инсульта
Есть пять основных симптомов инсульта:
- Онемение или слабость с одной стороны тела
- Затруднения при разговоре
- Затруднения со зрением
- Затруднения при ходьбе
- Сильная головная боль
Головная боль может сопровождаться ригидностью шеи, лицевой болью, болью между глазами и / или рвотой.
Факторы риска инсульта
К наиболее распространенным факторам риска инсульта относятся:
- Высокое давление
- Высокий холестерин
- Инсульт или инфаркт в анамнезе
- Диабет
- Курение
- 55 лет и старше
- Быть женщиной
- Беременность
- Быть афроамериканцем
- Генетическая предрасположенность
- Ожирение
- Сердечно-сосудистые заболевания
- Использование противозачаточных таблеток / другой гормональной терапии
- Пьянство или запой
Употребление запрещенных наркотиков, таких как кокаин или амфетамины, также увеличивает риск инсульта.
Профилактика инсульта
Знание факторов риска и изменение образа жизни — лучший способ снизить риск инсульта. До 80 процентов инсультов можно предотвратить, а методы профилактики включают следующее:
- Держать под контролем высокое кровяное давление
- Снижение потребления холестерина и жиров
- Бросить курить
- Регулярные тренировки
- Поддержание здорового веса
- Управление стрессом
- Снижение или ограничение употребления алкоголя
- Соблюдение здоровой диеты
- Борьба с диабетом
- Прекращение употребления кокаина
Поскольку более 50 процентов инсультов вызываются высоким кровяным давлением, это наиболее важное состояние здоровья, которое необходимо лечить.Пациентам с высоким риском инсульта могут быть прописаны лекарства, известные как гипотензивные, для контроля артериального давления.
Лечение инсульта
Лечение ишемического инсульта
Для лечения ишемического инсульта необходимо быстро восстановить приток крови к мозгу. Неотложное лечение с помощью лекарств увеличивает шансы на выживание и снижает вероятность осложнений. Прием препаратов для разрушения тромба (ов) необходимо начинать быстро (не более чем через 5 часов после инсульта).Аспирин и инъекция препарата, разрушающего тромбы, называемого тканевым активатором плазминогена (t-PA), обычно являются курсом лечения ишемического инсульта. t-PA можно назначать пациентам только в течение определенного периода времени после инсульта и только в тех случаях, когда это не усугубит кровотечение в головном мозге. При некоторых ишемических инсультах может потребоваться операция по удалению закупорки.
Лечение геморрагического инсульта
Для лечения геморрагического инсульта может использоваться комбинация хирургии кровеносных сосудов и лекарств для остановки кровотечения.Операция может быть либо клипированием аневризмы, при котором к основанию аневризмы помещается крошечный зажим, чтобы изолировать ее от кровообращения артерии, к которой она прикреплена, либо эндоваскулярной эмболизацией, при которой спираль наматывается вокруг аневризмы. аневризма, блокирующая кровоток и вызывающая свертывание аневризмы.
Хирургия инсульта сопряжена с риском и обычно рекомендуется только тем, у кого есть высокий риск спонтанной аневризмы или разрыва артериовенозной мальформации (АВМ).
Дополнительные ресурсы
Инсульт — Физиопедия
Введение
По данным Всемирной организации здравоохранения, инсульт определяется как поражение головного мозга с «быстро развивающимися клиническими признаками очагового или глобального нарушения церебральной функции, с симптомами, длящимися 24 часа или дольше, или ведущими к смерти без видимой причины. кроме сосудистого происхождения, и включает инфаркт головного мозга, внутримозговое кровоизлияние и субарахноидальное кровоизлияние «.
Острый инсульт также часто называют цереброваскулярным нарушением, что не является термином, который предпочитают большинство неврологов, занимающихся инсультом. Инсульт — это НЕ случайность. Лучшим и более значимым термином является «мозговой приступ», близкий по значению к «сердечному приступу». [1]
Есть два основных типа ударов [1] .
- Распространенный тип — ишемический инсульт, вызванный прерыванием кровотока в определенной области мозга. Ишемический инсульт составляет 85% всех острых инсультов.Согласно классификации TOAST, существует четыре основных типа ишемических инсультов. Это атеросклероз крупных сосудов, заболевания мелких сосудов (лакунарные инфаркты), кардиоэмболические инсульты и криптогенные инсульты (см. Изображение слева на изображении).
- 15% острых инсультов — это геморрагические инсульты, которые вызваны разрывом кровеносного сосуда, т. Е. Острым кровотечением. Существует два основных типа геморрагических инсультов: внутримозговое кровоизлияние (ICH) и субарахноидальное кровоизлияние, на которое приходится около 5% всех инсультов (см. Изображение руки R на изображении)
Независимо от типа инсульта важно знать, что с каждой минутой отсутствия лечения ишемического инсульта крупных сосудов умирает около двух миллионов нейронов.Это наиболее важная концепция «время — мозг» для понимания острого инсульта и его лечения.
Эпидемиология / Этиология
По данным Всемирной организации здравоохранения (ВОЗ), 15 миллионов человек во всем мире ежегодно страдают от инсульта. Из них 5 миллионов умирают, а еще 5 миллионов остаются инвалидами. [2] Исследование глобального бремени болезней 2010 г. показало, что инсульт является второй ведущей причиной смерти в мире и третьей ведущей причиной преждевременной смерти и инвалидности, измеряемой в годах жизни с поправкой на инвалидность (DALY).Цереброваскулярные заболевания являются крупнейшим неврологическим фактором и составляют 4,1% от общего глобального DALY.
В США ежегодно происходит 800 000 новых инсультов. Каждые 40 секунд происходит один новый ход. Инсульт является 5-й по значимости причиной смерти и первой по значимости причиной инвалидности. [1]
От инсульта ежегодно умирает более 49 000 человек в Великобритании, почти каждый 10. В 2010 году инсульт был четвертой по значимости причиной смерти в Великобритании после рака, болезней сердца и респираторных заболеваний. [3]
Инсульт может привести к инсульту по разным причинам. Некоторые из наиболее распространенных факторов риска включают [1]
- Гипертония, сахарный диабет, гиперхолестеринемия, недостаточная физическая активность, ожирение, генетика и курение.
- Церебральные эмболы обычно происходят из сердца, особенно у пациентов с ранее существовавшей аритмией сердца (фибрилляция предсердий), пороком клапанов, структурными дефектами (дефекты межпредсердной и межжелудочковой перегородки) и хронической ревматической болезнью сердца.
- Эмболы могут застревать в областях ранее существовавшего стеноза.
- Потребление алкоголя имеет J-образную связь с ишемическим инсультом. От умеренного до умеренного употребления алкоголя немного ниже риск ишемического инсульта, однако употребление алкоголя в больших количествах резко увеличивает риск. Прием алкоголя почти линейно увеличивает риск геморрагического инсульта.
Подробнее об эпидемиологии, заболеваемости и глобальном бремени инсульта
Клинически значимая анатомия
В основании мозга сонная и вертебробазилярная артерии образуют круг сообщающихся артерий, известный как Виллисовский круг (см. Изображение ниже).Из этого круга берут начало другие артерии — передняя мозговая артерия (ACA), средняя мозговая артерия (MCA) и задняя мозговая артерия (PCA) — и проходят во все части мозга. На изображении ниже четко показаны функциональные области коры головного мозга, которые могут быть затронуты из-за недостаточности кровоснабжения.Механизм повреждения / патологического процесса
Инсульт возникает, когда нарушается кровоснабжение определенной области мозга, что в конечном итоге приводит к повреждению и гибели клеток.
Штрихи можно классифицировать двумя способами:
Ишемический
Ишемические инсульты являются наиболее распространенными, составляя до 80% инсультов, и возникают при закупорке кровеносного сосуда, нарушающем приток крови к мозгу.
Ишемические инсульты делятся на:
- Тромботический — образование тромба в основной мозговой артерии или в мелких кровеносных сосудах глубоко внутри мозга. Сгусток обычно образуется вокруг атеросклеротических бляшек.
- Эмболия — Сгусток крови, воздушный пузырь или жировой шарик образуется в кровеносном сосуде в другом месте тела и переносится в мозг.
- Системная гипоперфузия — Общее снижение кровоснабжения, например. 1. в шоке 2. возникновение в мелких сосудах (лакунарные инфаркты), вызванные хронической неконтролируемой гипертензией, приводящей к патологическому состоянию липогиалиноза и артериолосклероза. Эти удары происходят в базальных ганглиях, внутренней капсуле, таламусе и мосту [1] .3 штриха водораздела см. Ссылку.
- Венозный тромбоз
Согласно классификации TOAST [5] , существует четыре основных типа ишемических инсультов.
- атеросклероз крупных сосудов,
- Болезни мелких сосудов (лакунарные инфаркты),
- Кардиоэмболический инсульт
- Криптогенный инсульт
Геморрагический
Геморрагические инсульты возникают, когда кровеносный сосуд в головном мозге разрывается и кровоточит.
- Внутримозговый геморрагический инсульт — кровотечение из кровеносного сосуда головного мозга. Высокое кровяное давление — основная причина внутримозгового геморрагического инсульта.
- Субарахноидальный геморрагический инсульт — кровотечение из кровеносного сосуда между поверхностью мозга и паутинными тканями, покрывающими мозг.
№ Некоторые эксперты не классифицируют субарахноидальное кровотечение как инсульт, поскольку субарахноидальные кровотечения проявляются иначе, чем ишемические инсульты и внутримозговые геморрагические инсульты.
Клиническая презентация
Инсульты могут присутствовать в заранее определенных синдромах из-за эффекта снижения кровотока в определенных областях мозга, которые коррелируют с результатами обследования. Это позволяет клиницистам предсказать область сосудистой сети головного мозга, которая может быть затронута.
Кортикальные области и их сосудистое снабжение:
Местоположение инфаркта и выявленного дефицита
Левый MCA Поверхностный дивизион
Слабость верхних моторных частей правого лица и руки из-за повреждения моторной коры головного мозга, афазия Брока из-за повреждения области Брока.Также может наблюдаться потеря чувствительности по корковому типу правого лица и руки, если инфаркт затрагивает сенсорную кору. Другие недостатки включают в себя плавную афазию (вернике) из-за повреждения области Вернике. [Афазия: нарушение понимания и выражения языка]
Правый MCA Поверхностный дивизион
Левого лица и верхней моторной слабости руки из-за повреждения моторной коры. Левый геминеглект (переменный) из-за повреждения недоминантных ассоциативных областей. Также может наблюдаться потеря чувствительности по корковому типу левого лица и руки, если инфаркт затрагивает сенсорную кору.
Левая лентикулостриатная ветвь MCA
Чистый верхнемоторный гемипарез справа вследствие повреждения базальных ганглиев (бледный шар и полосатое тело) и колена внутренней капсулы слева. Более крупные инфаркты, распространяющиеся на кору, могут вызывать корковый дефицит, например афазию.
Правые лентикулостриатные ветви MCA
Чистый верхнемоторный гемипарез слева в результате повреждения базальных ганглиев (бледный шар и полосатое тело) и колена внутренней капсулы справа.Более крупные инфаркты, распространяющиеся на кору, могут вызывать корковый дефицит, например афазию.
Левая плата
Правая гомонимная гемианопсия вследствие повреждения левого зрительного коры в затылочной доле. Распространение на colusom corpus препятствует коммуникации между двумя областями визуальных ассоциаций, поэтому может вызвать алексию без аграфии. Более крупные инфаркты, вовлекающие внутреннюю капсулу и таламус, могут вызвать потерю правого полусенсора и правый гемипарез из-за нарушения восходящей и нисходящей информации, проходящей через эти структуры.[Гемоанопия: потеря зрения в половине поля зрения]
Правый PCA
Левая гомонимная гемианопсия вследствие повреждения правой зрительной коры в затылочной доле. Более крупные инфаркты, вовлекающие внутреннюю капсулу и таламус, могут вызвать потерю левого полусенсора и левый гемипарез из-за нарушения восходящей и нисходящей информации, проходящей через эти структуры.
Левый ACA
Слабость верхних мотонейронов правой ноги из-за повреждения моторной коры и потеря чувствительности коры правой ноги из-за повреждения сенсорной коры.Хватательный рефлекс, поведенческие аномалии лобных долей и транскортикальная афазия также могут быть замечены, если задействованы префронтальная кора и дополнительные двигательные области.
Правый ACA
Слабость верхних мотонейронов левой ноги из-за повреждения моторной коры и потеря чувствительности коркового типа левой ноги из-за повреждения сенсорной коры. Хватательный рефлекс, поведенческие аномалии лобных долей и левый геминеглект также могут быть замечены, если задействованы префронтальная кора и недоминантная ассоциативная кора.
Показатели результата
Шкала инсульта NIH
Dynamic Gait Index, Dynamic Gait Index из 4 пунктов и Оценка функциональной походки демонстрируют достаточную валидность, отзывчивость и надежность для оценки функции ходьбы у пациентов с инсультом, проходящих реабилитацию, но Оценка функциональной походки рекомендуется для ее психометрических недвижимость [9] .
Оценка инсульта по шкале Чедока-Макмастера
Опись рук и кистей рук чедока
Пересмотренная шкала восстановления комы CRS-R используется для оценки пациентов с расстройством сознания, обычно комой.
Для получения дополнительной информации ознакомьтесь с нашим обзором показателей исхода инсульта.
Дифференциальная диагностика
Дифференциальный диагноз широк и может включать в себя имитирующие инсульт, такие как ТИА, нарушение обмена веществ (другими словами, гипогликемия, гипонатриемия), гемиплегическая мигрень, инфекция, опухоль головного мозга, обморок и конверсионное расстройство. [1]
Менеджмент / Вмешательства
Раннее ведение острого инсульта
Целью неотложной помощи пациентам с инсультом является стабилизация состояния пациента и завершение первоначальной оценки, включая визуализацию и лабораторные исследования, в короткие сроки.Важнейшие решения касаются необходимости интубации, контроля артериального давления и определения соотношения риск / польза от тромболитического вмешательства. [10]
Пациентам с оценкой 8 или меньше по шкале комы Глазго или быстро уменьшающейся шкалой комы Глазго требуется экстренный контроль дыхательных путей посредством интубации.
Недавнее исследование показало улучшение походки с помощью интервальных тренировок высокой интенсивности и непрерывных тренировок средней интенсивности у амбулаторных пациентов с хроническим инсультом.Согласно рекомендациям после инсульта, непрерывная аэробная тренировка умеренной интенсивности (MCT) улучшает аэробную способность и подвижность после инсульта. Было показано, что высокоинтенсивные интервальные тренировки (HIT) более эффективны, чем MCT среди здоровых взрослых и людей с сердечными заболеваниями.
Физиотерапия
Физиотерапевты должны быть привлечены на раннем этапе и должны сами оценить, насколько много они могут работать с пациентом. Ранняя мобилизация связана с лучшими результатами — даже с учетом потенциального мешающего влияния тяжести заболевания.Если реабилитация будет проходить в отделении, отличном от отделения неотложной помощи, получаемая помощь должна быть максимально органичной. Тип и интенсивность терапии должны определяться потребностями пациента, а не местонахождением. [11] Обзор Харутоши Сакакима и др. предполагает, что физические упражнения действуют как прототипные предварительные стимулы, которые обеспечивают эффекты защиты мозга и являются безопасными и действенными вариантами лечения для обеспечения эндогенной нейропротекции у пациентов с острым и хроническим инсультом [12] .
Исследование Carina U Persson et al. обнаружили, что возраст, парез руки, афазия и паралич лицевого нерва при индексном инсульте были предикторами повышения мышечного тонуса через семь лет после ишемического инсульта [13] . Рандомизированное исследование, изучающее влияние тренировки равновесия с функциональной электрической стимуляцией, запускаемой электромиограммой (ФЭС, запускаемой электромиограммой), на улучшение статического баланса, динамического баланса и активации мышц голеностопного сустава, предполагает положительные результаты у пациентов с инсультом [14] .
Однократное слепое рандомизированное контролируемое испытание, сравнивающее эффективность самостоятельной тренировки сидя-стоя, со вспомогательным устройством с ручным обучением сидя-стоячим в реабилитационной больнице Гонконга, предлагает положительные результаты при самостоятельной тренировке сидя-стоя. тренировка стоя по ускорению восстановления независимости положения сидя и стоя у лиц, переживших подострый инсульт [15] .Систематический обзор показывает, что только вмешательства в образ жизни, которые включают конкретные стратегии, направленные на физическую активность, дают положительный результат в отношении уровней физической активности по сравнению с вмешательствами в общий образ жизни [16] .
Основные цели реабилитации
- Предотвратить осложнения
- Свести к минимуму обесценение
- Увеличить функцию
Оптимизация реабилитации после инсульта
- Ранняя оценка с использованием стандартизированных оценок и проверенных инструментов оценки
- Раннее применение научно обоснованных вмешательств, соответствующих индивидуальным потребностям пациента
- Доступ пациентов к опытной мультидисциплинарной реабилитационной бригаде
- текущее медицинское лечение факторов риска и сопутствующих заболеваний
Рандомизированное контролируемое исследование предполагает, что программа CARE4STROKE дала положительный результат в отношении тревожности и депрессии у пациентов [17] .
Верхняя конечность
Поражения верхних конечностей:
- Подвывих
- Изменения в Sensation
- Договор
- Набухание
- Проблемы координации
- Слабость
- Измененная сила мышц
- Изменения мышечного тонуса
- Дисфункция кисти
Цели лечения:
- Предотвратите боль в плече, а если вы не можете этого сделать, эффективно купите боль.
- Будьте избирательны при выборе компенсаторных или лечебных методов вмешательства для лечения клиентов, у которых прогнозируется низкий уровень восстановления двигательной функции и плохое функциональное использование руки и кисти.
- Обеспечивает целенаправленную реабилитацию для клиентов, у которых прогнозируется изменение функции руки и кисти.
- Используйте меры известной надежности и доказательств действительности для планирования лечения и прогнозирования результатов. [18] [19] .
- Сосредоточьтесь на правильном положении, чтобы обеспечить поддержку в состоянии покоя и осторожном обращении во время функциональной активности
- Участвуйте в занятиях под руководством профессиональных реабилитологов в учреждениях или общинах, которые учат клиента и опекуна выполнять упражнения на самостоятельный диапазон движений.
- Избегайте использования подвесных шкивов (риск травмирования плечевой ткани)
- Используйте какие-либо средства внешней поддержки для верхних конечностей 1 или 2 стадии во время перемещений и подвижности
- Поместите руку и кисть в различные положения, включая размещение в поле зрения клиента
- Используйте некоторые средства внешней поддержки для защиты верхней конечности во время использования инвалидной коляски
В верхней конечности с умеренными нарушениями, которые демонстрируют высокую мотивацию и потенциал для функционального моторного развития (CMSA => стадия 4) [18] [19 ]
- Участвуйте в повторяющихся и интенсивных выполнениях новых задач, которые побуждают пережившего инсульт приобрести необходимые двигательные навыки для использования пораженной верхней конечности во время функциональных задач и действий
- Занимайтесь обучением моторики, включая использование образов.
Методы лечения:
- Силовая тренировка — Существуют доказательства того, что силовая тренировка может улучшить силу и функцию верхних конечностей без повышения тонуса или боли у людей с инсультом [20] [21] . Рандомизированное исследование, изучающее влияние тренировки равновесия с функциональной электрической стимуляцией, запускаемой электромиограммой (ФЭС, запускаемой ЭМГ), для улучшения статического баланса, динамического баланса и активации мышц голеностопного сустава, предполагает положительные результаты у пациентов с инсультом.Рандомизированное контролируемое исследование показало улучшение силы и двигательной функции у пациентов после подострого инсульта при высокоинтенсивных и низкоинтенсивных тренировках с отягощениями рук [22] .
- Модифицированная двигательная терапия, вызванная ограничениями (mCIMT) и CIMT направлена на выявление неиспользования и снижение двигательной функции в верхней конечности, пострадавшей в результате инсульта [23] Некоторые исследования показывают, что выполнение аэробных упражнений до m-CIMT улучшает результаты [24] .
- Ортопедия — терапия, включающая динамический ортез на запястье, может быть не лучше мануальной терапии [25] . Длительное использование статических ортезов требует дополнительных соответствующих возможностей лечения, чтобы предотвратить сжатие кулака, проблемы с ADL и поддержание гигиены. [26]
- Игры — компьютерные игры, ориентированные на достижение цели, доказали, что они значительно уменьшают поражение верхних конечностей у лиц, переживших инсульт [27] [28]
- Виртуальная реальность — тренировки в виртуальной реальности показали свою эффективность в восстановлении двигательных нарушений верхних конечностей и связанных с ними функциональных способностей [29] [30]
- Зеркальная терапия — Было показано, что зеркальная терапия оказывает положительное влияние на моторный контроль и функции по сравнению с традиционной терапией [31] [32] [33]
- Роботизированная терапия — было показано, что он оказывает положительное влияние на восстановление моторики и функции [34] [35] [36]
Клинические рекомендации
Общее руководство: Национальные клинические рекомендации по инсульту, Королевский колледж врачей, сентябрь 2012 г.
Неотложная помощь
Реабилитация
Улучшение результатов команды здравоохранения
- Профилактика и лечение инсульта лучше всего проводить с помощью межпрофессионального командного подхода.
- Просвещение населения и службы неотложной медицинской помощи (СМП) чрезвычайно важны для улучшения результатов лечения инсульта.
- Во время зависящей от времени фазы раннего инсульта и реабилитации в лечении инсульта участвует межпрофессиональная команда для лечения болезни. Фактические данные свидетельствуют о том, что в больницах, где работают бригады по инсульту, которые продемонстрировали знания в области инсульта и сократили время до иглы, снизилась смертность и улучшились результаты.
- После постановки диагноза инсульта и оказания неотложной помощи пациенту может потребоваться обширная физическая реабилитация, логопедия и / или консультация по питанию.
- Для тех, у кого функция восстанавливается в течение 3 месяцев, прогноз хороший, но для тех, у кого остаточный неврологический дефицит, результат остается осторожным.
- Медсестры и физиотерапевты на этом этапе сыграли решающую роль в обучении членов семьи и пациентов, поскольку повседневная деятельность часто может быть проблемой.
- Вторичная профилактика после острого инсульта зависит от основного механизма инсульта.
- Ведение инсульта — одна из самых сложных и сложных проблем для медицинских работников.Только через межпрофессиональный подход можно достичь наилучших результатов. [1]
Ресурсы
Презентации
Список литературы
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 Тади П., Луи Ф. Острый инсульт (нарушение мозгового кровообращения). Доступно по ссылке: https://www.ncbi.nlm.nih.gov/books/NBK535369/ (по состоянию на 28 декабря 2019 г.)
- ↑ Глобальное бремя инсульта.Атлас болезней сердца и инсульта. MacKay J, Mensah GA. Всемирная организация здоровья.
- ↑ Таунсенд Н., Викрамасингх К., Бхатнагар П., Смолина К., Николс М., Лил Дж., Луенго-Фернандес Р., Райнер М. (2012). Статистика ишемической болезни сердца, издание 2012 г. Британский фонд сердца: Лондон. P21
- ↑ Кэл Шипли, доктор медицины Что такое инсульт? — Повествование и анимация Кэла Шипли, доктора медицины. Доступно по адресу: http://www.youtube.com/watch?v=uLJewzJcCZ0 [последний доступ 10.10.14]
- ↑ Зафар Ф, Тарик В., Шоаиб РФ, Шах А., Сиддик М., Заки А., Асад С.Частота подтипов ишемического инсульта на основе классификации тостов в центре третичной медицинской помощи в Пакистане. Азиатский журнал нейрохирургии. Октябрь 2018; 13 (4): 984. Доступно по ссылке: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6208235/ (дата обращения: 28 декабря 2019 г.)
- ↑ USMLEFastTrack. Последствия инсульта — Средняя мозговая артерия. Доступно по адресу: http://www.youtube.com/watch?v=6sk7AXNw9Ns [последний доступ 10.10.14]
- ↑ USMLEFastTrack. Последствия инсульта — задняя мозговая артерия. Доступно по адресу: http: // www.youtube.com/watch?v=OFlL9Dm8qCM [последний доступ 10.10.14]
- ↑ USMLEFastTrack. Последствия инсультов — передняя мозговая и боковая полосатая артерия. Доступно по адресу: http://www.youtube.com/watch?v=NSWnNnfDt70 [последний доступ 10.10.14]
- ↑ Lin JH, Hsu MJ, Hsu HW, Wu HC, Hsieh CL. Психометрические сравнения 3-х функциональных методов передвижения для пациентов с инсультом. Гладить. 29 июля 2010 г .; онлайн-статья перед печатью
- ↑ Адамс Х., Адамс Р., Дель Зоппо Дж., Гольдштейн Л.Б. Рекомендации по раннему ведению пациентов с ишемическим инсультом: в рекомендациях 2005 г. обновлено научное заявление Совета по инсульту Американской кардиологической ассоциации / Американской ассоциации по инсульту.Гладить. Апрель 2005; 36 (4): 916-23.
- ↑ Harwood R, Huwez F, Good D. Уход за инсультом: Практическое руководство. Нью-Йорк: Оксфорд, 2011.
- ↑ Мацуда Ф., Сакакима Х., Йошида Й. Влияние ранних упражнений на повреждение мозга и восстановление после очагового инфаркта мозга у крыс. Acta Physiologica. 2010 июл: нет-.
- ↑ Wissel J, Verrier M, Simpson DM, Charles D, Guinto P, Papapetropoulos S, Sunnerhagen KS. Постинсультная спастичность: предикторы раннего развития и рекомендации по терапевтическому вмешательству.PM&R. 2015 1 января; 7 (1): 60-7.
- ↑ Ли К. Тренировка равновесия с запускаемой электромиограммой функциональной электрической стимуляции в реабилитации пациентов с инсультом. Науки о мозге. 2020 Февраль; 10 (2): 80.
- ↑ Joey NC, Ho Marc WK. Восстанавливает ли самостоятельная тренировка сидячего положения стоя с помощью вспомогательного устройства независимость сидячего положения стоя у пациента, перенесшего инсульт? Одно слепое рандомизированное контролируемое исследование. Журнал реабилитации и инженерных вспомогательных технологий. 2020 Янв; 7: 2055668319866053.
- ↑ Хендриккс В., Влитстра Л., Валкенет К., Вандергем Р., Веенхоф С., Инглиш К., Пистерс М.Ф. Само по себе вмешательство в общий образ жизни кажется недостаточным для повышения уровня физической активности после инсульта или ТИА: систематический обзор. BMC неврология. 2020 Декабрь; 20: 1-3.
- ↑ Vloothuis JD, Mulder M, Nijland RH, Goedhart QS, Konijnenbelt M, Mulder H, Hertogh CM, Van Tulder M, Van Wegen EE, Kwakkel G. Упражнения с участием опекуна с поддержкой электронного здоровья для ранней поддерживаемой разрядки после инсульта ( CARE4STROKE): рандомизированное контролируемое исследование.ПлоС один. 2019 8 апреля; 14 (4): e0214241.
- ↑ 18,0 18,1 Норин Фоули, Свати Мета, Джеффри Джутаи, Элизабет Стейнс, Роберт Тизелл. Вмешательства на верхних конечностях. EBRSR, 2013 г.
- ↑ 19,0 19,1 Susan Barreca et al. Ведение руки и кисти после инсульта с гемиплегией: лечение: рекомендации группы консенсуса 2001 г. Фонд сердца и инсульта Онтарио, 2001 г.
- ↑ Кэролинн Паттен, Элизабет Дж. Кондлифф, Кристин А. Дайраги5 и Питер С. Лам.Сопутствующие нейромеханические и функциональные улучшения после силовой тренировки верхних конечностей после инсульта. Журнал нейроинжиниринга и реабилитации 2013, 10: 1
- ↑ Harris JE, Eng JJ. Силовые тренировки улучшают функцию верхних конечностей у людей с инсультом: метаанализ. Гладить. 2010 Янв; 41 (1): 136-40.
- ↑ Högg S, Holzgraefe M, Drüge C, Hauschild F, Herrmann C, Obermann M, Mehrholz J. Высокоинтенсивные тренировки с отягощениями рук не приводят к лучшим результатам, чем низкоинтенсивные тренировки с отягощениями у пациентов после подострого инсульта: рандомизированный контролируемый испытание.Журнал восстановительной медицины. 2020 5 мая.
- ↑ Barzel A, Ketels G, Stark A, Tetzlaff B, Daubmann A, Wegscheider K, van den Bussche H, Scherer M. Домашняя двигательная терапия, вызванная ограничениями, для пациентов с дисфункцией верхних конечностей после инсульта (HOMECIMT): кластер -рандомизированное контролируемое исследование. Ланцетная неврология. 2015 1 сентября; 14 (9): 893-902.
- ↑ да Силва, E.S.M., Сантос, Г.Л., Катай, А.М., Борстад, А., Фуртадо, Н.П.Д., Анисето, I.A.V. и Руссо, Т.Л., 2019. Влияние аэробных упражнений на исходы модифицированной двигательной терапии, вызванной ограничениями, у лиц с хроническим гемипарезом: протокол рандомизированного клинического исследования. BMC неврология , 19 (1), с.196.
- ↑ Barry JG1, Ross SA, Woehrle J. Терапия, включающая динамический ортез запястья и руки, по сравнению с ручной помощью при хроническом инсульте: пилотное исследование. J Neurol Phys Ther. 2012 Март; 36 (1): 17-24.
- ↑ Аукье Андринга, Ингрид ван де Порт и Ян-Виллем Мейер. Долгосрочное использование статических ортезов кисти и запястья у пациентов с хроническим инсультом: пилотное исследование. Исследование и лечение инсульта, 2013.
- ↑ Энн Рейнталь, Кэти Сирони, Синди Кларк, Джеффри Свиерс, Мишель Келликер и Сьюзен Линдер.ВЗАИМОДЕЙСТВИЕ: Управляемая игра на основе активности в нейрореабилитации после инсульта: пилотное исследование. Troke Research and Treatment, Volume 2012 (2012), ID статьи 784232, 10 страниц
- ↑ Иордания, Кимберли; Сэмпсон, Майкл; Король, Маркус. ; atlitid = 212008 Table-Top Exergaming улучшает функцию руки при хроническом инсульте. Общество реабилитационной инженерии и вспомогательных технологий Северной Америки, 2013 г.
- ↑ Андреа Туролла1, Мауро Дам1, Лаура Вентура, Паоло Тонин, Микела Агостини, Карла Цуккони, Паве Кипер, Аннакиара Каньин и Ламберто Пирон.Виртуальная реальность для восстановления двигательной функции верхней конечности после инсульта: проспективное контролируемое исследование. Журнал нейроинжиниринга и реабилитации 2013, 10:85
- ↑ S Bermúdez i Badia, E Lewis, S Bleakley. Сочетание виртуальной реальности и миоэлектрического ортеза на конечность для восстановления активного движения после инсульта: пилотное исследование. Proc. 9-я Международная конф. Инвалидность, технологии, связанные с виртуальной реальностью Лаваль, Франция, 10–12 сентября 2012 г.
- ↑ Thieme H, Mehrholz J, Pohl M, Behrens J, Dohle C.Зеркальная терапия для улучшения двигательной функции после инсульта. Кокрановский обзор, 2012 г.
- ↑ Чинг-И Ву, Пай-Чуань Хуан, Ю-Тин Чен, Кех-Чунг Линь, Сю-Вэнь Ян. Влияние зеркальной терапии на моторное и сенсорное восстановление при хроническом инсульте: рандомизированное контролируемое исследование. Архивы физической медицины и реабилитации, Американский конгресс реабилитационной медицины, 2013 г.
- ↑ Ли, Мён Мо; Чо, Хви-молодой; Сон, Чанг Хо. Программа зеркальной терапии улучшает восстановление моторики верхних конечностей и моторную функцию у пациентов с острым инсультом.Американский журнал физической медицины и реабилитации: август 2012 г. — том 91 — выпуск 8 — стр. 689–700
- ↑ Нахид Норузи-Гейдари, Филипп С. Аршамбо, Джойс Фанг. Влияние роботизированной терапии на реабилитацию после инсульта в верхних конечностях: систематический обзор и метаанализ литературы. JRRD, 2012, 49 (4), 479–496
- ↑ Патрицио Сале1, Марко Франческини1, Стефано Маццолени, Энцо Пальма1, Маурицио Агости и Федерико Постераро. Влияние роботизированной терапии верхних конечностей на восстановление моторики у пациентов с подострым инсультом.Журнал нейроинжиниринга и реабилитации 2014, 11: 104
- ↑ Kwakkel G, Kollen BJ, Krebs HI. Влияние роботизированной терапии на восстановление верхних конечностей после инсульта: систематический обзор. Neurorehabil Neural Repair. Март 2008 г. — апрель; 22 (2): 111-21. Epub 2007 17 сентября.
Ишемический инсульт, вызванный парадоксальной эмболией после неудачной процедуры транскатетерного закрытия дефекта межпредсердной перегородки: предостережение
Термин «PDE» был введен Конхеймом в 1877 году [5] для описания состояния, при котором появляются эмболы венозного происхождения. системное артериальное кровообращение, проходя через ненормальное сообщение между правым и левым сердцем, что приводит к последующим системным эмболическим событиям.ПДЭ — необычное, но клинически важное заболевание. В последние годы PDE все чаще признается потенциальной причиной криптогенного инсульта, особенно у молодых пациентов [12].
Большинство случаев PDE связано с овалом патентного мастера; реже ДМПП, легочная артериовенозная мальформация и другие дефекты внутрисердечной перегородки ответственны за PDE [3]. Патофизиология, как полагают, заключается в кратковременном повышении давления в правом отделе сердца, ускоряющем шунтирование справа налево и, таким образом, позволяющем венозному тромбоэмболу проникать в артериальное кровообращение [12].Легочная эмболия считается наиболее частой причиной преходящего повышения давления в правом предсердии и шунтирования справа налево у пациентов с межпредсердным соединением [9]. Маневр Вальсальвы, кашель или напряжение являются важными физиологическими причинами внезапного повышения давления в правом предсердии и шунтирования справа налево и, как было показано, связаны с 15% PDE [2, 3]. Джонсон [7] предположил, что PDE можно предположить при наличии следующей триады: (1) свидетельство системной артериальной эмболизации при отсутствии источника эмболии в левом отделе сердца, (2) обнаружение источника эмболии в венозной системе. и (3) демонстрация аномального сообщения между венозной и артериальной системами с градиентом давления, способствующим шунтированию справа налево.
В данном случае пациент соответствовал всем трем критериям диагностики предполагаемой PDE. Мы предполагаем, что у нашего пациента резкое физиологическое повышение давления в правом предсердии, которое можно было ожидать во время кашля или плача, вероятно, вызвало временное шунтирование справа налево, что позволило венозному тромбу проникнуть в левое предсердие. Затем произошли системные неврологические последствия.
Стоит отметить, что одной из основных детерминант PDE, которая произошла у нашего пациента, является наличие тромбоза глубоких вен бедренной кости (DVT).Предыдущие исследования показали, что катетеризация посредством канюляции бедренной вены связана с относительно высокой частотой развития подвздошно-бедренного ТГВ. Используя ультразвуковую допплерографию вен, Davutoglu et al. [6], выявили 62,5% случаев скрытого тромбоза бедренной кости при неосложненной рутинной катетеризации бедренной вены у пациентов, проходящих электрофизиологические исследования. Talbott et al. [11], также используя дуплексную допплерографию, сообщили, что у 7 из 20 педиатрических пациентов, перенесших чрескожную катетеризацию бедренной вены, впоследствии развился ТГВ бедренной кости с частотой 35%.Важно отметить, что исследователи обнаружили, что у 6 из этих 7 пациентов ТГВ бедренной кости клинически не проявлялся и не имел признаков, когда впервые был продемонстрирован ультразвуковым исследованием. Абдулла и др. [1] продемонстрировали, что вероятность развития ТГВ, связанного с катетером, была связана с механическими факторами, включая количество попыток венепункции, количество введенных катетеров, материал и диаметр использованного катетера, а также наличие состояния гиперкоагуляции.
Мы полагаем, что несколько основных факторов предрасполагали нашего пациента к развитию бедренного ТГВ:
- 1.
Наш пациент не получал антикоагулянтную терапию после процедуры
- 2.
Использование кожуха для доставки 10F могло повредить интиму сосуда над местом прокола, что привело к повышенному риску местного тромбоза
- 3.
Плотно прилегающая повязка на месте венозной пункции могла препятствовать венозному оттоку, что приводило к некоторой степени венозного застоя в правой ноге. Эта аномальная картина венозного кровотока могла способствовать развитию ТГВ
. - 4.
Относительное истощение объема или обезвоживание, вызванное голоданием во время перипроцедурного периода, могло способствовать высокой вязкости крови
В данном случае подчеркиваются важные клинические соображения: (1) У более молодых людей с криптогенным инсультом врачи должны иметь высокий индекс подозрения на ПДЭ.(2) ТГВ бедренной кости — частое осложнение катетеризации сердца у детей, но обычно на него не обращают внимания. Более того, бедренный ТГВ является важным источником эмболии PDE; таким образом, врачи должны знать о риске ТГВ бедренной кости после катетеризации сердца. Основываясь на нашем опыте и обзоре литературы, мы даем некоторые рекомендации, которые могут быть полезны для предотвращения или минимизации риска ТГВ и последующей PDE в аналогичных случаях.


 д.
д.